Pathologies génito-scrotales

Pathologies génito-scrotales
Xavier Gamé
Service d’Urologie - Pr Rischmann
CHU Rangueil

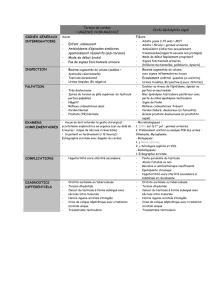
•Torsion du cordon spermatique
•Hydrocèle vaginale
•Varicocèle
•La gangrène de Fournier
•Le traumatisme testiculaire
•Phimosis
•Paraphimosis

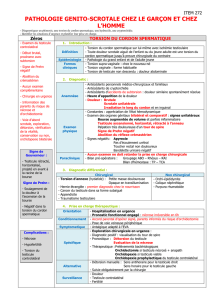
La torsion du cordon spermatique
•Urgence chirurgicale
•Précocité du diagnostic + Rapidité de
l'intervention = Conservation du testicule
•Torsion intravaginale
•Adolescent
•Adulte jeune

Torsion du cordon spermatique
Diagnostic
•Douleur brutale, unilatérale
•Intense, vive, continue, empêchant parfois la marche
•Irradiation le long du cordon
•Nausées, vomissements parfois
•Facteurs déclenchants rares (sport, traumatisme)
•Examen clinique:
–Bourse augmentée de volume
– Testicule ascensionné, rétracté à l’anneau
–Abaissement du testicule impossible
–Tour de spire du cordon parfois palpable
–Surélévation du testicule ne soulage pas la douleur
–Abolition du réflexe crémastérien
–Testicule controlatéral normal

Torsion du cordon spermatique
Formes atypiques
•Épisodes de sub-torsion
– Indication d’orchidopexie préventive
•Formes négligées
–Nécrose aseptique avec atrophie progressive du
testicule
–Fonte purulente avec fistulisation cutanée spontanée
•Torsion sur testicule non descendu
–Douleur inguinale ou abdominale
–Bourse homolatérale vide
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
1
/
28
100%