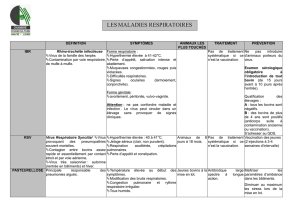
Les oreillons - ifsi du chu de nice 2012-2015

Les oreillons
F. De Salvador-Guillouët
23/09/2013

Agent causal et
physiopathologie
•Virus ourlien = Rubulavirus
–Virus à ARN de la famille des Paramyxoviridae
–Forte affinité pour les épithéliums glandulaires
•Pénétration par voie nasale ou buccale et réplication
dans les muqueuses respiratoires supérieures
•Envahissement des parotides (infiltrat inflammatoire)
•Virémie transitoire puis
•Envahissement du SNC, du pancréas, du tractus
urinaire et des organes génitaux

Epidémiologie
•Endémique dans le monde entier
– Avant la vaccination : l’infection touchait les enfants
entre 5 et 7 ans et entre 14 et 15 ans une étude de
séroprévalence montrait que 90% des enfants avaient
des anticorps contre le virus ourlien
–Depuis la vaccination : incidence très basse mais cas
chez des sujets plus âgés avec risque > de
complications.
•Réservoir naturel :
–strictement humain
•Mode de transmission :
–voie aérienne ou contact direct avec la salive avec pic
hiver et printemps
•Infection au cours de la grossesse :
–risque de fausse couche

clinique
•Incubation : 19 jours
en moyenne (15 à
24)
•Contagiosité : 2
jours avant et
quelques jours après
l’apparition des
signes ORL
•Forme habituelle :
–LA PAROTIDITE
OURLIENNE

La parotidite
•Présente dans 70% des
cas
•Précédée par syndrome
infectieux et otalgies
• D’abord unilatérale puis
bilatérale mais rarement
symétrique
•A la palpation les parotides
sont douloureuses, de
consistance ferme
• Chez l’enfant les signes
généraux sont peu
marqués
•Evolution favorable en 8 à
10 jours sans séquelles
 6
6
 7
7
 8
8
1
/
8
100%