cliquez ici pour télécharger le cours

Formation des cadres
Partage ta passion !
Deviens moniteur sportif !
Moniteur Initiateur
« Activités Physiques et Sportives Adaptées »
Partie :
Tronc Commun
Thématique 3 :
Facteurs déterminants de l’activité & de la
performance
Module :
Les notions des différentes déficiences (physique)

Les handisportifs
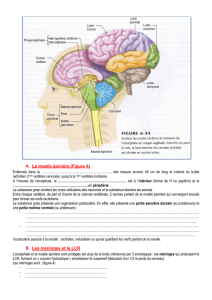
Définition du handicap (oms 2000)
Le Handicap est la conséquence d'une incapacité qui rend
difficile l'accomplissement des rôles attendus dans la société en
fonction de l‘âge et du sexe d'un individu. Il s'agit d'une
discordance entre les performances d'un individu et les attentes
du milieu.
On considère comme handicapées, les personnes pour
lesquelles les activités quotidiennes et/ou leur participation à la
vie sociale sont rendues difficiles suite à une atteinte physique,
psychique ou intellectuelle.
La notion de handicap concerne donc l'individu et la société
dans laquelle vit l’individu

Exemple

Déficience motrice
Lésions médullaires et neuromusculaires
Lésions cérébrales
Les amputations
Les autres
Déficience sensorielle (déjà vu)
Lésions visuelles
Déficiences auditives
Déficience intellectuelle (déjà vu)
Notions de déficience

Paraplégiques et Tétraplégiques
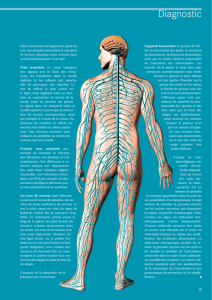
Qu’est-ce qu’une paralysie?
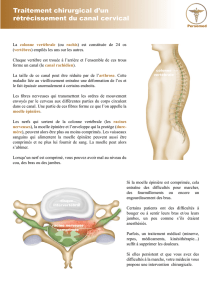
Paralysie : c'est l'impossibilité d'exécuter des mouvements
volontaires dans la région qui est dite « paralysée ». La moelle
épinière généralement lésée en un point, ne laisse plus passer
que partiellement ou complètement les ordres moteurs.
Bouger la main
cerveau envoie l’ordre moteur
l’ordre passe par la moelle
épinière
l’ordre moteur atteint les muscles de la main
la main bouge.
Paraplégie : la paralysie plus ou moins complète des deux
membres inférieurs pouvant remonter +/- haut sur le tronc,
Tétraplégie : paralysie qui touche les membres inférieurs, le
tronc et également les membres supérieurs.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
1
/
52
100%