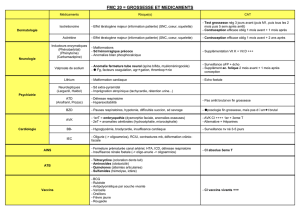
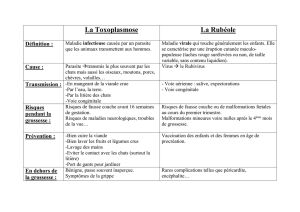
MÉDICAMENTS et Grossesse Dr TOUZART

Grossesse et traitements
Dr Laurent TOUZART
C.H Compiègne
19 Décembre 2006

Généralités
•tératogène : médicament, substance chimique,
virus ou polluant qui perturbe le développement
normal de l'embryon et du fœtus
•malformations congénitales sont mises en
évidence à la naissance chez environ 3 % de la
population générale
•La cause précise retrouvée dans moins de 50 %
des cas
•le risque tératologique n'a été correctement
étudié que pour très peu de médicaments

Si bien que la notice du VIDAL nous laisse
trop souvent dans l’incertitude
« bien que les études tératologiques effectuées sur les
animaux n'aient pas mis en évidence d'effet tératogène
comme pour les autres médicaments, on ne doit
cependant administrer cette substance au cours de la
grossesse ou pendant l'allaitement que dans le cas de
réelle nécessité et sous contrôle direct du médecin »

Souvent l’inquiétude est majorée par rapport au risque réel
L’exposition pendant la grossesse à un ou plusieurs
médicaments est souvent excessive
Mais …
Période à risque: celle ou la femme enceinte ou le médecin
ignorent encore la grossesse
Raisonner en terme de femme
susceptible d’être enceinte

Selon la période d’exposition
• Avant l’implantation (J0 à J12):
–Échanges pauvres avec la mère
–On peut penser que le rôle des médicaments
est faible
Tenir compte de la ½ vie du
médicament pouvant conduire à
une exposition supérieure à la
durée de prise
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
1
/
40
100%