Prise en charge du sujet en état de mort encéphalique Optimisation

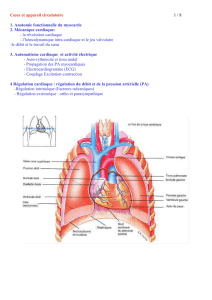
Prise en charge du sujet en
état de mort encéphalique
Optimisation hémodynamique et
respiratoire
Dr C. Cerf
Réanimation polyvalente
Hôpital Foch, Suresnes

Optimiser pourquoi ?
• Liste d’attente receveurs > nombres
d’organes prélevés
– Augmenter le nombre d’organes prélevés
– Eviter le DC avant l’EME (recensement)
–Améliorer la viabilité des greffons

Crit Care med, 2012, 40, 2772

Physiopathologie
• Destruction irréversible de l’encéphale (DSC = 0)
– Arrêt des interactions entre les organes et l’encéphale
•Suppression des afférences et efférences centrales du système
cardio-vasculaire
–baro et chémorecepteurs
–arrêt des variations lentes de TA
•Suppression de la commande respiratoire
•Libération médullaire
–réflexes spinaux
–pic HTA
•Destruction des centres thermorégulateurs et des fonctions
endocriniennes
–Hypothermie (aug. Thermolyse, baisse de la thermogénèse)
–Dysfonction post et ante-hypohysaire
» ADH 80% des pats (Gramm et al. Tranplantation 1992; 54: 851-7)
» Corticotrope (Dimopoulou et al CCM 2003; 31: 1113-7)
» Thyreotrope (Harms et al. Tranplant Proc 1991; 23: 2614-6)

Physiopathologie
•HIC - Réflexe du Cushing :
–HTA + bradycardie (baroreflexe)
•Chute de PPC Ischémie progressive du TC
–Augmentation du tonus parasympathique puis
disparition (ischémie mésencéphalique)
hyperactivité sympathique transitoire HTA,
Tachycardie, Hyperthermie (orage
catécholaminergique), puis abolition
Hypotension (persistance activité médullaire)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
1
/
29
100%