Jean marc bohbot institut fournier paris

DU BON USAGE DES EXAMENS
BIOLOGIQUES AU COURS DES
INFECTIONS GENITALES
FEMININES
JEAN MARC BOHBOT
INSTITUT FOURNIER
PARIS
LYON, LE 04 JUIN 2012

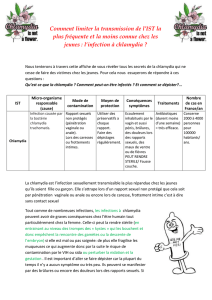
clinique

Classiquement…
prurit + leucorrhées blanches et épaisses
= candidose
malodeur + leucorrhées fluides =
vaginose bactérienne
vulvite + leucorrhées jaune-verdâtres =
vaginite bactérienne

En réalité…
les symptômes rapportés par la patiente
sont très peu évocateurs :
les symptômes de mycoses : spécificité = 7 % !!1
corrélation symptômes et vaginose = 39 % !! 2
1. HOFFSTETTER SE and al Self-reported yeast symptoms compared with clinical wet mount analysis and vaginal
yeast culture in a specialty clinic setting. J Reprod Med. 2008 Jun;53(6):402-6
2. SCHWIERTZ A. and al. Throwing the dice for the diagnosis of vaginal complaints. Ann Microbio
Antimicrob 2006 Feb 17(2).

Valeur des symptômes
cliniques
D’après une étude rétrospective 1
Absence de prurit = candidose peu probable
Absence de malodeur = vaginose peu
probable
1. ANDERSON MR and al Evaluation of vaginal complaints. JAMA 2004 Mar 17;291(11):1368-79
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
1
/
56
100%