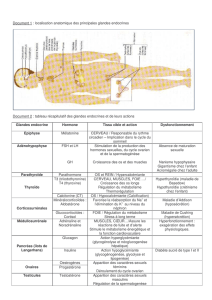
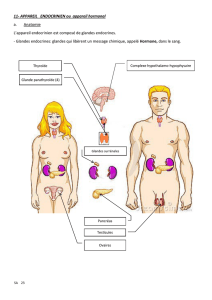
Embryo/Histo des glandes endocrines Axe

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr H COPIN - Embryo/Histo des glandes endocrines
1
Embryo/Histo des glandes endocrines
1 Axe hypothalamo hypophysaire
1.1 L’hypothalamus
- L'hypothalamus est une région essentielle du diencéphale. On a dans sa paroi des
groupements de neurones qui forment des noyaux.
- Ils ont une neurosécrétion qui va soit moduler l'activité de l'hypophyse en agissant
sur sa sécrétion.
- L'hypothalamus joue un rôle majeur dans la régulation des fonctions végétatives,
joue un rôle donc dans l'homéostasie.
- L'hypothalamus comporte trois zones:
o Hypothalamus antérieur avec les aires pré et supra optiques.
o Hypothalamus moyen avec l'aire infundibulo-tubérienne (c'est du plancher
que naît la tige hypophysaire).
o Hypothalamus postérieur avec l'air mamillaire.
- Le développement de l'hypothalamus se fait dans la paroi du tube neural.
- Apparition des différents noyaux :
o Noyau mamillaire, premier à sa mettre en place à la fin 5ème semaine.
o Noyau ventro-médian, à la fin de la 8ème semaine.
o Noyau paraventriculaire, dorso médian, pré-optique et supra-optique à
la fin 9ème semaine de développement.
o Noyau de tuber à la fin de la 10ème semaine.
1.2 Hypophyse
1.2.1 Anatomie
- Elle est localisée dans la salle turcique de l'os sphénoïdal, elle est relié au
diencéphale par la tige pituitaire.
- On distingue deux parties importantes sur le plan embryologique et anatomique:

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr H COPIN - Embryo/Histo des glandes endocrines
2
- Antéhypophsye, adénohypophyse :
o Lobe antérieur (les ¾ de l'antéhypophyse).
o Fente hypophysaire (reliquat embryonnaire)
o Lobe intermédiaire quasi inexistant chez l'homme.
o Lobe tubéral (partie qui s’enroule autour de la tige
pituitaire).
- Posthypophyse, neurohypophyse :
o Pôle postérieur : c'est là où les hormones, la
neurosécrétion est déversée.
o Tige neurale qui rattache la post hypophyse au plancher du diencéphale.
o Éminence médiale.
1.2.2 Embryologie
- L'adénohypophyse est d'origine épiblastique, c'est la poche de Ratcke qui à
l'origine de cette partie.
- La neurohypophyse est d'origine nerveuse (ce sont des neurones, même si ils ont
une neurosécrétion endocrine), c'est le neurectoblaste qui donne naissance à cette
partie de l'hypophyse.
- Le tube neural, avec télencéphale, diencéphale, métencéphale, myélencéphale...
- On voit la future cavité buccale avec en bleu l'entoblaste, et en noir devant
l'épiblaste, le stomodeum (origine de la bouche).
- La poche de Rathke qui correspond au plafond du stomodeum, va se diriger vers le
plancher du diencéphale, où l'infundibulum apparaît.
- Au deuxième mois elle va perdre ses connections avec la cavité buccale. Elle va
s'appliquer sur l'infundibulum, tandis qu'au niveau de l'ectomésenchyme on voit
autour, l'os sphénoïdal se former.
- Ce trajet explique beaucoup de malformations :
o Des reliquats de la poche de Rathke qui peuvent subsister.
o Région dans laquelle peuvent se développer les cranio-pharyngiomes.
o Agénésies hypophysaires parfois.

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr H COPIN - Embryo/Histo des glandes endocrines
3
- Quand l'hypophyse est terminée :
o On a une partie postérieure, constituée du lobe postérieur de la tige neural et
de l'éminence médiale, et en avant une région qui a pour origine l'épiblaste,
qui est venue se plaquer sur cette tige (cet infundibulum) qui a poussé à
partir du tube neural.
o Comme c'était une poche, on voit une fente qui subsiste, c'est pour ça qu'il
existe un lobe intermédiaire, difficilement décelable chez l'homme car très
rudimentaire.
1.2.3 Vascularisation
- Comme pour toutes les glandes endocrines elle est fondamental.
- La particularité est qu'on a un système porte qui s'est mis en place.

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr H COPIN - Embryo/Histo des glandes endocrines
4
- À partir des artères hypophysaires supérieures un anneau artériel se forme, et
surtout un premier réseau de capillaires primaires se met en place.
- Cela va être repris par deux veines portes qui vont donner un réseau de capillaires
secondaires au niveau de l'adénohypophyse.
- Tout le fonctionnement de l'axe hypothalamo-hypophysaire repose là-dessus : on
va avoir des neurones situés dans les noyaux au niveau de la paroi du diencéphale.
- Les extrémités neuronales de ces neurones vont libérer leur neurosécrétion dans
ce premier réseau de capillaires primaire (supérieur ou inférieur).
- Les substances libérées dans ce système porte vont venir de façon très
concentrée, au contact de ¾ des cellules de l'adénohypophyse, pour soit stimuler la
libération d'hormones (ce sont des stimulines) soit au contraire les inhiber.
- Les produits de sécrétion des cellules adénohypophysaires vont être libérés aussi
dans ce système de capillaires pour rejoindre la circulation générale.
1.2.4 Structure histologique
- On a du tissu glandulaire au niveau de l'adénohypophyse.
- Ce sont des cellules qui vont être associées à des cellules de soutient, mais surtout
ce sont des cellules hormonogènes : qui vont délivrer des hormones, et qui vont
être stimulées par les facteurs de l'hypothalamus.
- La neurohypophyse est du tissu nerveux, constitué surtout d'axones dont les corps
cellulaires sont situés dans les noyaux supra optiques et paraventriculaires.
- Ces cellules vont être associées à des cellules gliales et à des pituicytes (cellules
de soutient), qu'on trouve beaucoup dans cette région.
- Les cellules hormonogènes libèrent des substances :
o Hormone de croissance GH
o Hormone lactotrope PRL
o Hormone corticotrope ACTH
o Hormones gonadotropes FSH et LH
o Hormone thyréotrope TSH
- Cellules mélanotropes sur le lobe intermédiaire (MSH).
- Cellules gonadotropes sur le lobe tubéral.

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr H COPIN - Embryo/Histo des glandes endocrines
5
- Donc ces cellules libèrent des stimulines qui vont agir sur d'autres cellules
endocrines dans l'organisme (LH, TSH...). Elles délivrent aussi des hormones qui
ont des effets généraux comme la GH hormone de croissance ou la PRL en
période de lactation.
1.2.5 Histologie
- Des cellules chromophobes (50% des cellules), non colorées, qui ont sans doute
libéré leur produit de sécrétion.
- Des cellules chromophiles (40% éosinophiles, acidophiles apparaissant rouge sur
les préparations, 10% apparaissent basophiles, bleues).
- Maintenant on les caractérise directement par leur produit de sécrétion qu'on met
en évidence par immuno marquage, plutôt qu'à la coloration des cellules.
- L'hypothalamus libère la GnRh de façon pulsatile. Cela agit via le système porte sur
les cellules de l'adénohypophyse → les cellules à LH/FSH elles agissent sur l'ovaire
(ou testicule éventuellement) qui va produire des estrogènes, ce qui entraîne un
rétrocontrôle sur l'hypophyse et l'hypothalamus, sur la libération de FSH et LH.
- Lorsque le rétrocontrôle devient positif (lorsqu'il dépasse un certain seuil), on
observe un pic de LH qui déclenche l'ovulation.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%