Bases génétiques des dyslipidémies

Bases génétiques des dyslipidémies
J. Ruiz
Division d’endocrinologie, CHUV, Lausanne
■Introduction
Notre exposé concerne les données les plus pratiques et les
plus néphrologiques à propos des bases génétiques des dyslipi-
démies.
Si l’on regarde l’évolution des espèces, il nous a fallu 14 mil-
lions d’années pour voir apparaître sur terre l’être humain sous
les pressions contraires d’un environnement défavorable et des
avantages génétiques qui ont permis à l’homme de s’exprimer
sur terre. Mais, en 50 ans, nous avons changé complètement
notre environnement avec, d’une part, une diminution des
dépenses énergétiques et, d'autre part, le passage d’une alimen-
tation considérée comme traditionnelle à une alimentation riche
en graisses, riche en calories, abondante. Nous sommes mainte-
nant totalement déphasés par rapport à notre environnement, à
cause d'une mémoire génétique qui nous a poussés à garder le
plus possible les calories pour survivre, alors que nous sommes
maintenant dans un environnement tout à fait pathologique
pour notre patrimoine génétique et qui va favoriser l’apparition
de maladies cardiovasculaires, d’obésité et de diabètes.
■Approche génétique des maladies
On peut avoir différentes approches de la génétique des
maladies, d’une part, les études humaines d'épidémiologie et de
génétique, d'autre part, des études animales, et enfin les modèles
cellulaires. En fait, il faut avoir des résultats concordants dans les
différents types d’études pour disséquer des maladies multi-fac-
torielles comme les maladies cardiovasculaires et rénales.
Lorsque l’on regarde plus précisément l’étude de la géné-
tique chez l’être humain, nous avons là encore différentes
approches. La première approche est l’étude cas-témoin où nous
allons étudier des gènes-candidats, c'est-à-dire des gènes qui
nous semblent importants sur le plan physiopathologique et qui
pourraient être associés à une maladie – cancer, maladie cardio-
vasculaire, dyslipidémie. Nous allons étudier la différence de fré-
quence de certains polymorphismes ou de mutations chez les
individus malades versus les non malades. Nous allons ainsi éta-
blir des facteurs de risque génétiques et établir un facteur de
risque n'est pas encore dire qu'il s'agit d'une relation causale.
Pour arriver aux relations causales, nous devrons faire appel
soit à des études prospectives avec certains biais, soit aux études
familiales. Il existe plusieurs types d’études familiales; d’une part,
les études de liaisons où l'on compare la fréquence de certaines
mutations génétiques, chez les sujets malades sur plusieurs
générations, pour voir si on a une liaison entre la maladie et le
marqueur génétique. Malheureusement, dans le cadre des mala-
dies cardiovasculaires qui surviennent à l'âge adulte, souvent les
parents sont décédés. Il est donc difficile d'étudier les maladies
cardiovasculaires par ce type d’approche. D’autres approches
ont été développées comme les études de fratries où l’on va éva-
luer, au sein d’une fratrie concordante pour la maladie ou discor-
dante, la fréquence de certaines mutations, et voir si elle est
associée, de manière statistiquement significative, à la maladie
étudiée. Une troisième approche, l’étude de la transmission de
déséquilibres de liaisons nécéssite d'obtenir l'ADN des parents et
d’une personne atteinte de la maladie. Ces approches ont
l’avantage de ne pas connaître le type de transmission de la
maladie, alors que pour l’étude de liaison, nous avons besoin de
savoir à quel type de transmission génétique nous avons affaire.
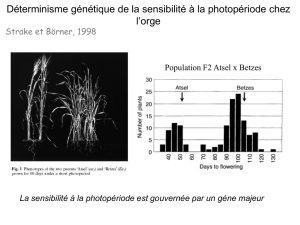
■Etude des traits quantitatifs
On peut aussi utiliser la génétique pour l’étude de traits
quantitatifs comme le taux de cholestérol avec l’étude d’un
génotype. Chez un sujet homozygote pour le génotype AA, la
moyenne du cholestérol à 5 mmol, alors que chez un sujet hété-
rozygote Aa, la moyenne atteint 6 mmol et chez les homozy-
gotes aa, la moyenne est à 7 mmol. On parle d'effet codominant
avec un effet important de l’allèle a sur le taux de cholestérol qui
peut donc être abordé par la génétique.
Ce qui rend difficile l’étude de la génétique, ce sont les diffé-
rents modèles d’interactions entre un gène et la maladie. Dans le
premier modèle, le gène muté va augmenter la présence d’un
facteur de risque qui est lui-même directement responsable de la
maladie: le défaut en récepteurs des LDL va augmenter le taux
de cholestérol qui va induire l’apparition des maladies corona-
riennes. Il y a différents modèles possibles, le facteur de risque et
le gène peuvent agir de façon indépendante, ou il faut à la fois
l’association entre le gène et le facteur de risque pour voir appa-
raître la maladie, comme dans la phénylcétonurie où il faut à la
fois une origine génétique et l’apport exogène de l'acide aminé
pour voir apparaître la maladie.
L’étude de la génétique paraissait, au début, relativement
simple dans les maladies monogéniques, mais les schémas sont
devenus très compliqués lorsqu'on aborde les maladies com-
plexes à plusieurs gènes qui peuvent agir entre eux de diffé-
rentes manières, soit un premier gène va agir de façon indépen-
dante pour l’expression d’un phénotype, qui peut être un taux
de lipides, soit plus souvent un troisième gène va moduler l’effet
d'un deuxième gène contrôlant le premier gène de l'expression
phénotypique, et ceci avec un environnement et certains fac-
teurs de risques d’environnement qui vont encore favoriser ou,
au contraire, protéger contre certains gènes.
■Causes génétiques des dyslipidémies
Il faut pour cela instaurer différents niveaux de recherche. Au
premier niveau, nous avons simplement la mesure du cholestérol
session I
Néphrologie Vol. 21 n° 7 2000, pp. 323-325 323

et des triglycérides au niveau chimique. Si l’on va un peu plus
loin, on va déterminer quelles sont les particules, les lipopro-
téines concernées LDL, VLDL..., et voir quels sont les défauts
enzymatiques impliqués. Ces défauts enzymatiques vont servir
de base à l’étude de gènes potentiellement impliqués dans ces
maladies pour définir les mutations génétiques qui peuvent favo-
riser l’apparition de ces dyslipidémies. Enfin, au niveau de la
génétique des populations, il faut essayer d’aller plus loin et voir
quelle est l’interaction entre les différents gènes et les interac-
tions entre les gènes et l’environnement.
Qu’en est-il de la force de l’environnement et des gènes pour
l’apparition des dyslipidémies? Actuellement, on pense que l’en-
vironnement explique 50% des dyslipidémies et les gènes 50%;
la balance semble tout à fait équilibrée.
Comment étudier la génétique des dyslipidémies? Il existe
plusieurs abords possibles: l’étude du métabolisme des lipopro-
téines, le cholestérol alimentaire, les différentes enzymes, la lipo-
protéine lipase, la lipase intestinale, les récepteurs au niveau
hépatique. Il faut alors étudier si des variations au niveau du
code génétique qui se traduisent au niveau des enzymes vont
être responsables d’un taux de lipides significativement diffé-
rent, par exemple l'étude des récepteurs aux LDL qui peut se
faire directement au niveau du foie, l’hydroxyméthyl CoA réduc-
tase, l’enzyme-clé qui a permis le développement des statines,
l'analyse d’autres récepteurs... Ces différentes molécules ont été
la cible des premières analyses génétiques pour étudier leurs
relations avec les dyslipidémies.
■Dyslipidémies génétiques
individualisées
Il existe quelques exemples où l’on a déjà pu identifier des
gènes responsables de maladies génétiques responsables de dys-
lipidémies. L’exemple simple d’une maladie monogénique est
celui de la fameuse hypercholestérolémie familiale identifiée déjà
depuis de nombreuses décennies. Cette anomalie s'observe avec
une fréquence de l’ordre de 1/500 à 1/1000 individus. Elle est
due à un déficit absolu ou relatif en récepteurs aux LDL et
entraîne une augmentation drastique du LDL-cholestérol respon-
sable d’une athérosclérose coronarienne sévère et précoce. Nous
avons donc affaire au cas de figure où un gène augmente un
facteur de risque qui va être responsable de la maladie. Dans le
cas de l'hypercholestérolémie familiale, l’apport exogène de cho-
lestérol associé à des mutations au niveau des récepteurs hépa-
tiques des LDL va induire une augmentation globale des lipides
sanguins responsable de maladies coronariennes.
Cette approche menée par l’étude du gène-candidat consiste
à étudier le gène du récepteur qui est un gène assez grand, situé
sous le chromosome 19, possédant 18 exons qui sont les parties
codantes sur lesquelles différentes mutations ont été identifiées,
mutations ponctuelles ou délétions. En fait, un même tableau cli-
nique lié au niveau mesuré du cholestérol provient de mutations
différentes qui ont lieu au niveau du ligand du marqueur de
risque, c'est-à-dire sur l’apoprotéine B. Ces différentes mutations
introduisent une élévation similaire des taux de cholestérol, et ce
type d’hypercholestérolémie est appelé hypercholestérolémie
familiale défective. Dans ce type de mutations, on retrouve le plus
souvent des mutations ponctuelles de la séquence du gène qui
sont le remplacement d’un nucléotide par un autre, l’adénine par
la guanine. Ceci peut avoir comme conséquence une mutation
silencieuse, il n’y a aucune conséquence en terme de structure de
la protéine, donc pas de maladie. En cas de mutation «faux-sens»
(«missense mutation»), c'est-à-dire de changement d’un acide
aminé, cela aussi peut n’avoir aucune conséquence, ou à l'inverse
changer drastiquement les propriétés biochimiques de la protéine
exprimée, ou au pire, en cas de mutation non-sens, entraîner l'ar-
rêt prématuré de la translation de l’ADN qui va être stoppée.
De plus, existent les possibilités d’insertion dans le code géné-
tique d'une protéine, c'est-à-dire qu’au sein d’un exon va être
ajouté un ensemble de nucléotides. A l'inverse, c'est la délétion
où une partie du code génétique d'un exon qui va disparaître.
Parmi les 300 mutations identifiées dans l’hypercholestérolé-
mie familiale, les taux de cholestérol moyens correspondant aux
différentes hypercholestérolémies défectives répertoriées sont
très proches et ne permettent pas de distinguer les sujets por-
teurs de mutations différentes sur les récepteurs des LDL alors
que, sur le plan génique, on retrouve des mutations de tous
types, mis-sens, non-sens et délétion.
En dehors des maladies monogéniques, il existe le plus sou-
vent une interaction avec l’environnement ou avec d’autres
gènes, c'est notamment le cas de l’apoprotéine E que nous
allons maintenant étudier comme modèle de maladie où l’envi-
ronnement peut jouer un rôle important. On sait que l’apopro-
téine E joue un rôle central dans le métabolisme du cholestérol et
des triglycérides, elle est l’une des composantes majeures des
différentes lipoprotéines, LDL, VLDL, remnant et HDL. Elle va ser-
vir de ligand pour la liaison aux différents récepteurs de ces lipo-
protéines et, chez l'humain, il existe un polymorphisme de l'apoE
avec trois isoformes majeures qui vont différer par leur point iso-
électrique, l’apo-EIV étant la plus basique et l’apo-EII la plus acide.
Ces trois isoformes sont portées par un seul locus au niveau du
chromosome 19 et les trois allèles, l’apo-EII, l'apo-EIII et l'apo-EIV
ont un effet codominant. L’apo-EII diffère de l’apo-EIII par la sub-
stitution en position 58 d’une arginine par une cystéine, et
l’apo-EIV par la substitution en position 112 d'une arginine par
une cystéine. Il existe par ailleurs trente autres isoformes diffé-
rentes de cette apoprotéine E qui explique environ 5 à 15% de la
variation interindividuelle des taux de cholestérol liée à ce poly-
morphisme. Chez l’individu apo-EII, le taux d’apo-E est en géné-
ral élevé et le taux de cholestérol est plutôt bas alors que chez
l’individu apo-EIV, les taux d’apo-E sont bas et les taux de choles-
térol sont élevés. Mais il existe aussi une interaction avec l’envi-
ronnement puisqu’une alimentation riche en cholestérol et en
acides gras saturés va surtout favoriser l’augmentation du taux
de cholestérol chez les sujets porteurs de l’allèle EIV, et que l’effet
du polymorphisme sur les taux de cholestérol peut être différent
selon le sexe et selon le groupe ethnique; l’effet est plus marqué
pour l’isoforme EIV chez la femme notamment dans l’étude de
Framingham et dans une étude au Colorado. Il existe d’autres
effets modulateurs, par exemple dans une population très parti-
culière, les Huttérites, la présence de l’apo-EIV entraîne des taux
plus bas de HDL et d’apo-AIet ceci uniquement chez les femmes.
Alors, on s’est rapidement posé la question du lien entre le poly-
morphisme de l’apoprotéine E et le risque de maladie corona-
rienne. Les différentes études apportent des éclairages diffé-
rents, les études cas-témoins comme la ECTIM study montrent
que l’apo-EIV est associée à des taux plus élevés de cholestérol, la
RAS study démontre un risque accru de maladies coronariennes
et l’étude AUTOPSIC montre que les sujets porteurs de l’allèle EIV
session I
Néphrologie Vol. 21 n° 7 2000
324

ont une athérosclérose plus importante; mais il existe aussi plu-
sieurs études négatives. Si l’on reprend l’étude ECTIM et que l'on
analyse le risque relatif selon l’allèle, les sujets EIV -EIV ont un risque
relatif ajusté de 1,5 comparé aux témoins EIII -E
IIII. Ce résultat est à
mettre en parrallèle avec les différences observées au niveau des
lipides selon le génotype considéré. Globalement, le génotype EIV -
EIV est associé à un taux de LDL plus élevé, un taux d’apo-E plus
bas, un taux d’apo-AIplus bas, et des triglycérides plus élevés.
Il existe plusieurs explications aux divergences de résultats
qui dépendent des différents «designs» des études, de groupes
ethniques différents, du décès prématuré de sujets porteurs du
génotype EIV et d'un environnement différent. Nous avons à
notre disposition une étude prospective finlandaise dans une
population à risque élevé de maladies coronariennes de sujets
âgés de 65 à 84 ans, de sexe masculin, asymptomatiques au
départ. La principale constatation de cette étude est qu’il existe
davantage d’infarctus mortels chez les sujets porteurs de l’apo-EIV;
la présence du génotype EIV augmenterait le risque de mortalité
coronarienne par deux. A l'heure actuelle, on considère que le
polymorphisme de l’apoE est associé à des taux de lipides diffé-
rents et à un risque accru de maladie coronarienne. L’apo-EIV
module les taux de LDL et de HDL-cholestérol et cet effet est
dépendant du sexe, du groupe ethnique, du taux de lipides, de
l’alimentation, et des interactions avec d’autres gènes comme le
gène de l’hypercholestérolémie familiale. La résultante a un effet
direct sur le risque de maladie coronarienne et sur le risque de
maladie coronarienne mortelle. Cela a été confirmé par les
études prospectives, mais il nous manque encore les études
familiales. Enfin, le polymorphisme de l’apoE agit probablement
dans d’autres pathologies, comme la maladie d'Alzheimer, et sur
le risque de néphropathies. Il y a notamment une étude greno-
bloise qui montre une réduction du risque de néphropathie dia-
bétique chez les sujets porteurs de l’allèle EII.
Cependant les dyslipidémies génétiques les plus fréquentes
sont les hyperlipidémies familiales combinées. Bien que la trans-
mission soit autosomale dominante, on retrouve différents phé-
notypes possibles qui rendent l’étude de cette maladie difficile.
On peut avoir une élévation isolée des VLDL, une élévation des
LDL ou une élévation des deux fractions qui vont entraîner des
conséquences diamétralement opposées à type de maladie vas-
culaire précoce ou d'absence d’atteinte vasculaire. La difficulté
de l’étude de cette maladie génétique provient du fait que, dans
une même génération d’individus affectés, les phénotypes sont
différents avec des anomalies des lipoprotéines qui peuvent être
très différentes. Un frère développera uniquement une hyper-
cholestérolémie, alors que sa sœur présentera une hyperlipidémie
mixte avec une augmentation combinée du cholestérol et des tri-
glycérides. Chez le même individu, au cours du temps, il existe
aussi des variations des taux de lipides qui compliquera encore la
définition des sujets atteints du fait d'une expression souvent tar-
dive avec des délais de début de la maladie de trente ans et plus.
Dans ces maladies complexes, on suspecte donc fortement des
interactions inter-gènes et gènes-environnement.
En réanalysant le métabolisme des lipoprotéines sur ces
bases génétiques, on s'aperçoit que plusieurs types de dyslipidé-
mies peuvent coexister dans une même famille avec plusieurs
types de dyslipidémies chez le même individu allant du type IV à
l’hyperlipémie mixte. L’hypothèse est qu’il existe au moins deux
gènes majeurs: un premier gène qui agit sur le taux d’ApoB et
un autre sur l’élévation des triglycérides. Nous avons donc affaire
à une maladie associant une production hépatique plus importante
de VLDL-triglycérides, peut-être un déficit de la protéine-lipase et,
au niveau des adipocytes et au niveau cellulaire, une diminution de
l’acylation des lipoprotéines qui va entraîner une augmentation
des stocks de triglycérides et de cholestérol extra-cellulaires.
On a pu constater chez ces patients, sur le plan cellulaire, que
l'estérification des acides gras était diminuée de l’ordre de 50%
et que, d’autre part, la lipoprotéine lipase ou la lipase hor-
mono-sensible était réduite de plus de 60% qui nous font deux
bons gènes-candidats pour l’étude de cette maladie. L’approche
gène-candidat a été faite sur les lipoprotéines lipases, la lipase
hormono-sensible, les récepteurs, ainsi que sur les récepteurs α
et βdes lipoprotéines ainsi que d’autres gènes de transporteurs
des acides gras et des acyl-stimuline-protéines.
Malheureusement, ces études sont assez décevantes et
beaucoup d’études négatives n'ont pas permis d'élucider la
cause de l’hyperlipémie combinée. Par contre, certains gènes
peuvent modifier les taux de lipides, ce qui est le cas de l’apo-EIV,
de l’apo-CIII et du cluster apo-AI-C
III - apo-AIV. Donc, les gènes
majeurs n’ont pas été identifiés et nécessitent probablement une
autre approche sur le plan génétique.
Si l’on réinterroge la physiopathologie, l’on pourrait penser
qu’on a plutôt une augmentation de l’ApoB avec un métabo-
lisme des acides gras qui est altéré, une hyperlipémie post-pran-
diale et une capacité de lipolyse diminuée, ce qui fait un lien avec
l’insulino-résistance. L’étude génétique de ces différents gènes
vus sous cet angle a été faite par une équipe finlandaise où
onze gènes-candidats impliqués dans le métabolisme des lipides
ont été étudiés. Ces onze gènes ont montré des résultats néga-
tifs. Heureusement, on a pu quand même identifier un marqueur
de risque élevé d’hyperlipémie combinée sur le chromo-
some 1q 21-23 qui donne un «load score» d’à peu près 6. Il
s'agit d'une échelle de risque en logarithme décimal et cette
région chromosomique augmente 106fois le risque d’hyperlipé-
mie combinée. C'est donc une région intéressante pour trouver
un gène responsable de ce type d’hyperlipémie; en effet, cette
région code pour différentes protéines dont l’apoEII et les sélec-
tines qui apparaissent prometteuses. Il faut aussi signaler que les
critères d’inclusion de ces grandes études, du point de vue des
phénotypes clinico-biologiques ont été étendus; on a, au début,
restreint l'analyse à des sujets nettement hypercholestérolé-
miques ou hypertriglycémiques, et on s’est rendu compte qu’il
faut être beaucoup plus large pour pouvoir étudier le risque vas-
culaire prédictible. Il y a d’autres marqueurs dont le déterminisme
génétique est suspecté ou connu, l’hyperlipémie de type III liée à
l’apoA, la Lp(a), la paraoxonase, les small LDL et la glycation.
Pour résumer, l’étude génétique des dyslipidémies nous a fait
apparaître la complexité de l’étude de maladies où un gène peut
donner soit une maladie déterminée, soit un phénotype, soit un
autre type de maladie. Il existe des interactions importantes avec
l’environnement qu’il faut savoir identifier avant le début de
l’étude; mais cette analyse permettra d’individualiser les traite-
ments selon le gène impliqué et de démembrer des maladies mul-
tifactorielles comme le cancer ou les maladies cardiovasculaires.
Adresse de correspondance:
Pr J. Ruiz
Service d’endocrinologie
CHUV
CH-1011 Lausanne
session I
Néphrologie Vol. 21 n° 7 2000 325
1
/
3
100%