chapitre 5

Chapitre 5
Mémoire immunitaire, vaccins et phénotype immunitaire
Dans le cas de la vaccination contre le VIH, il s’agit de protéger l’organisme contre un rétrovirus
très différent des autres virus. La mise au point de ce vaccin se heurte actuellement à plusieurs
difficultés.
I Phénotype immunitaire
A définition
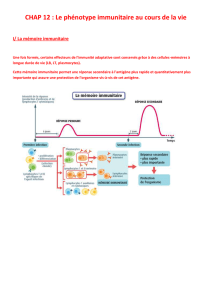
Le phénotype immunitaire est l’ensemble des spécificités des lymphocytes B et T à un moment
donné de la vie d’un individu, c'est-à-dire :
• Le « répertoire » des anticorps (plus précisément des récepteurs B)
• Le « répertoire » des récepteurs des cellules T.
Les LT8, LB et LT4 vierges sont présents dans l’organisme avant l’antigène dont ils sont spécifiques.
Comment peut-on expliquer cette diversité de récepteurs ?
B Génotype et diversité des récepteurs
Grâce à des mécanismes génétiques originaux, l’organisme produit des LT et LB d’une grande
diversité dont les récepteurs sont spécifiques d’une multitude de molécules étrangères ou non.
Comment peut-on expliquer que ces LB et des LT ne s’attaquent pas aux cellules de l’organisme ?
C Environnement et phénotype immunitaire
1. Elimination des cellules auto réactives
Au cours de leur maturation dans la moelle osseuse (puis dans le thymus pour les LT, mais pas les
LB), les futurs LB et LT sont mis en présence des cellules de l’organisme. La majorité des récepteurs se
lient aux molécules du soi : les cellules auto réactives qui possèdent ces récepteurs sont éliminées.
2. Sélection et établissement du phénotype
Les LB et LT qui ont survécu à cette élimination circulent dans l’organisme ou bien sont stockés
dans les organes lymphoïdes secondaires (ganglions…). S’ils rencontrent un antigène dont ils sont
spécifiques, c’est la sélection puis la multiplication. Il y a alors formation de clones actifs dans la
défense immunitaire (LB mémoire, LT4 mémoire, plasmocytes, LTc…)
3. Variabilité du phénotype immunitaire
Le phénotype immunitaire résulte d’une interaction entre le génotype et l’environnement. Sa
particularité par rapport aux autres phénotypes est qu’il change constamment en fonction des sélections
dues aux expositions à différents antigènes.
II La vaccination
A approche historique de la vaccination
Dès le XI
e
siècle, les Chinois pratiquaient la variolisation : il s'agissait d'inoculer une forme qu'on
espérait peu virulente de la variole en mettant en contact la personne à immuniser avec le contenu de la

substance suppurant des vésicules d'un malade. Le résultat restait cependant aléatoire et risqué, le taux
de mortalité pouvait atteindre 1 ou 2 %.
Le médecin anglais Edward Jenner entend parler d'une croyance populaire selon laquelle attraper
la variole des vaches préserverait de la forme humaine. Le 14 mai 1796, il inocula à un enfant du pus
prélevé sur la main d'une fermière infectée par la vaccine, ou variole des vaches, qui était présente sur
les pis de la vache. Trois mois plus tard, il inocula la variole à l'enfant qui s'est révélé immunisé. Cette
pratique s'est répandue progressivement dans toute l'Europe. Le mot "vaccination" vient du latin "vacca"
qui signifie "vache".
Louis Pasteur scientifique français, inventeur du vaccin contre la
rage en 1885. L'Institut Pasteur naît en 1887.
Le principe d'action de la vaccination a été expliqué par
Louis Pasteur et ses collaborateurs Roux et Duclaux, suite aux
travaux de Robert Koch mettant en relation les microbes et les
maladies. Cette découverte lui permit d'améliorer la technique.
Sa première vaccination fut la vaccination d'un troupeau de
moutons contre le choléra le 5 mai 1881. La première vaccination
humaine (hormis la vaccination au sens originel de Jenner) fut
celle d'un enfant contre la rage le 6 juin 1885.
•
1796 Tout premier vaccin contre la variole
•
1879 Premier vaccin contre le choléra
•
1881 Premier vaccin contre l'anthrax
•
1882 Premier vaccin contre la rage
•
1890 Premier vaccin contre le tétanos
•
1890 Premier vaccin contre la diphtérie
•
1896 Premier vaccin contre la fièvre typhoïde
•
1897 Premier vaccin contre la peste
•
1926 Premier vaccin contre la coqueluche
•
1927 Premier vaccin contre la tuberculose
•
1932 Premier vaccin contre la fièvre jaune
•
1937 Premier vaccin contre le typhus
•
1945 Premier vaccin contre la grippe
•
1952 Premier vaccin contre la poliomyélite
•
1954 Premier vaccin contre l'encéphalite
japonaise
•
1957 Premier vaccin contre l'adénovirus-4 et 7
•
1962 Premier vaccin oral contre la poliomyélite
(polio)
•
1964 Premier vaccin contre la rubéole
•
1967 Premier vaccin contre les oreillons
•
1970 Premier vaccin contre la roséole
•
1974 Premier vaccin contre la varicelle
•
1977 Premier vaccin contre la pneumonie
(Streptococcus pneumoniae)
•
1978 Premier vaccin contre la méningite
(Neisseria meningitidis)
•
1981 Premier vaccin contre l'hépatite B
•
1985 Premier vaccin contre la méningite
bactérienne (HiB)
•
1992 Premier vaccin contre l'hépatite A
•
1998 Premier vaccin contre la borréliose
•
1998 Premier vaccin contre le rotavirus
•
2006 Premier vaccin contre le papillomavirus
B Utilisation de la mémoire du système immunitaire
Le premier contact avec l’antigène entraîne une réaction lente et quantitativement peu
importante, alors que le second contact entraîne une réaction beaucoup plus rapide et quantitativement
plus importante.
Cette mémoire immunitaire s’explique par la formation, après un premier contact avec un antigène,
de lymphocytes B mémoire et de lymphocytes T4 mémoire. Ces cellules sont plus nombreuses que les
lymphocytes B ou T4 vierges, de même spécificité ; elles ont une durée de vie plus longue et elles
réagissent très rapidement lors d’un second contact avec l’antigène. Enfin, elles ont des récepteurs
antigéniques de plus haute affinité que ceux sollicités lors du premier contact.
La vaccination est donc un processus artificiel qui fait évoluer le phénotype immunitaire afin que
l’intrusion du pathogène déclenche une réponse immunitaire du niveau d’une réponse secondaire. La
vaccination développe l’immunité acquise.

C Un vaccin contre le VIH ?
1. Principe
Il s’agit d’induire une réponse immunitaire à plusieurs niveaux :
- production d’anticorps anti-VIH : éviter la fixation du VIH sur les cellules cibles.
- production de LTc : tuer les premières cellules infectées
- production d’anticorps empêchant la traversée des muqueuses par le virus : les macrophages
sont les premières cellules infectées, car ils sont nombreux au niveau des muqueuses (impliqués
dans l’immunité innée). Or les anticorps circulent dans le sang et la lymphe. Il s’agit de stimuler
leur production au niveau du mucus.
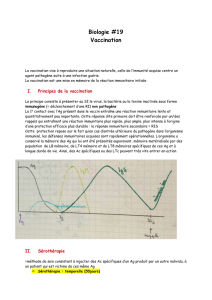
2. Difficulté principale
Le virus est hypervariant : à cause de nombreuses erreurs commises par la transcriptase inverse,
plusieurs dizaines de variants peuvent être isolés pendant l’évolution de la maladie. Ceci entraîne des
variations de la séquence et donc de la structure tridimensionnelle des les protéines virales en
particulier de la boucle V3 de la gp120, principale cible des anticorps.
3. Autres difficultés (4 p 355)
- Faire des essais de nouveaux vaccins sur des personnes saines
- L’injection de protéines virales afin d’induire la production d’anticorps est efficace uniquement à
court terme, et dans le cas d’une contamination par le sang.
- La production de LTc a été obtenue mais à des taux modestes et de façon non durable
Conclusion
Le phénotype immunitaire résulte d’une interaction complexe entre le génotype et
l’environnement. La vaccination est un processus artificiel qui fait évoluer ce phénotype immunitaire.
Les espoirs pour un vaccin anti-VIH
Des vaccins ont été mis au point contre différents virus. Ils reproduisent une situation naturelle, celle de
l’immunité acquise contre ces virus après une première infection guérie. Le premier contact avec l’antigène entraîne
une réaction lente et quantitativement peu importante, alors que le second contact entraîne une réaction beaucoup
plus rapide et quantitativement plus importante.
Cette mémoire immunitaire s’explique par la formation, après un premier contact avec un antigène, de lymphocytes
B mémoire et de lymphocytes T4 mémoire. Ces cellules sont plus nombreuses que les lymphocytes B ou T4 vierges,
de même spécificité ; elles ont une durée de vie plus longue et elles réagissent très rapidement lors d’un second
contact avec l’antigène.
Dans le cas du virus du SIDA, il s’agit de trouver un vaccin contre un virus qui n’est pas vaincu par les défenses
immunitaires naturelles. Le virus du SIDA mutant constamment, une des difficultés de la mise au point d’un vaccin
est d’identifier une protéine invariable et accessible à la surface du virus.
Le phénotype immunitaire : interaction entre le génotype et l’environnement
Le phénotype immunitaire, c’est-à-dire l’ensemble des spécificités des lymphocytes B et T à un moment donné de la
vie d’un individu (ou “répertoire” des anticorps et des récepteurs des cellules T) résulte d’une interaction complexe
entre le génotype et l’environnement. Grâce à des mécanismes génétiques originaux, l’organisme produit des
lymphocytes T et B d’une infinie diversité. Parmi ces cellules, la très grande majorité, notamment celles qui sont
potentiellement dangereuses pour l’organisme (“auto-réactives”), sont éliminées. Celles qui subsistent sont
sélectionnées par les antigènes des cellules malades ou des pathogènes présents. Ces cellules sont à l’origine des
clones actifs dans la défense immunitaire. Il en résulte un phénotype qui change sans cesse en s’adaptant à
l’environnement (variabilité).
La vaccination est un processus artificiel qui fait évoluer ce phénotype immunitaire.
1
/
3
100%