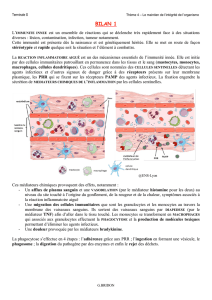
Processus Inflammatoire

Inflammation et pathologie
inflammatoire
Marianne Ziol,
service d’anatomie pathologique, Hôpital Jean Verdier
EA 3406, Université Paris 13

Correspondance avec les objectifs
pédagogiques ECN
MODULE 8 - IMMUNOPATHOLOGIE - RÉACTION INFLAMMATOIRE
1 - Objectifs généraux
L’étudiant doit connaître les grands mécanismes immunopathologiques et les principales affections
mettant en jeu une réaction inflammatoire, allergique, dysimmunitaire ou fibrosante. Il doit maîtriser la
prise en charge diagnostique et thérapeutique des affections les plus courantes. Il doit connaître les
problèmes posés par les affections plus rares et participer à leur surveillance au long cours ainsi qu’à
celle des transplantations d’organes.
2 - Objectifs terminaux
N° 112 - Réaction inflammatoire : Aspects biologiques et cliniques. Conduite à tenir.
- Expliquer les principaux mécanismes et les manifestations cliniques et biologiques de la réaction inflammatoire et les
points d’impacts des thérapeutiques anti-inflammatoires.
N° 116 - Pathologies auto-immunes : aspects épidémiologiques, diagnostiques et principes de traitement.
- Expliquer l’épidémiologie, les facteurs favorisants et l’évolution des principales pathologies auto-immunes d’organes et systémiques.
- Interpréter les anomalies biologiques les plus fréquentes observées au cours des pathologies auto-immunes.
- Argumenter les principes du traitement et de la surveillance au long cours d’une maladie auto-immune..
N° 118 - Maladie de Crohn et recto-colite hémorragique. TP
- Diagnostiquer une maladie de Crohn et une recto-colite hémorragique.
N° 119 - Maladie de Horton et pseudo-polyarthrite rhizomélique. TP
- Diagnostiquer une maladie de Horton et une pseudo-polyarthrite rhizomélique.
- Argumenter l’attitude thérapeutique et planifier le suivi du patient.
N° 124 - Sarcoïdose.
- Diagnostiquer une sarcoïdose.

Références bibliographiques
• Inflammation et pathologie inflammatoire
Dans Anatomie Pathologique
Campus numérique
Site de l’Université médicale virtuelle francophone
http://www.umvf.prd.fr/

Inflammation = réaction d’un organisme vivant
(tissu vascularisé) à une agression

Inflammation = réaction d’un organisme
vivant (tissu vascularisé) à une agression
Physique
chaud, froid, CE,
radiations
Chimique
acide, base,
toxines
Infectieuse
Bactéries, virus,
champignons,
parasites
Antigène exogène ou
auto-antigènes
Maladie auto-
immunes, allergies,
réaction à corps
étrangers
Nécrose tissulaire :
Traumatisme, ischémie
Tumeurs
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
1
/
64
100%