PANCRASCOPIE N¡22

Débat
4
Du fait de son extension locale ou
générale,l’exérèse à visée curative de
la tumeur n’est envisageable que chez
un malade sur cinq au moment du dia-
gnostic d’adénocarcinome du pancréas
[1-4].Dans les autres cas,le traitement
palliatif des complications évolutives
(ictère,obstruction duodénale et dou-
leurs) a pour but de préserver une cer-
taine qualité de survie. Les méthodes
disponibles sont réparties entre diffé-
rentes spécialités : endoscopie ou
radiologie interventionnelle,chirurgie.
L’estimation de l’espérance de vie au
moment du diagnostic et le type des
matériels prothétiques disponibles gui-
dent le choix des indications entre les
thérapeutiques chirurgicale et non chi-
rurgicale.La preuve histologique de la
malignité et la certitude de la non-résé-
cabilité sont exigibles pour réaliser un
traitement palliatif non chirurgical. La
connaissance des méthodes chirurgi-
cales palliatives,de leurs indications et
de leurs résultats est utile lorsque la
décision de non-résection s’impose en
peropératoire.
La sténose duodénale atteint 10 à 15 %
des malades au cours de l’évolution de
l’adénocarcinome pancréatique ; elle
est rarement présente au moment du
diagnostic, et difficilement prévisible.
La survenue secondaire d’un syndrome
d’obstruction duodénale est compta-
bilisée comme échec de la palliation
endoscopique de l’ictère seul par com-
paraison aux traitements chirurgicaux
associant de principe la dérivation pré-
ventive gastrojéjunale à la dérivation
bilio-digestive. Les résultats des déri-
vations digestives préventives sont
controversés.EIles ne garantissent pas
nécessairement une autonomie ali-
mentaire à la phase terminale de la
maladie.
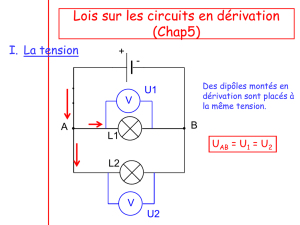
Dérivation biliaire et
digestive versus
dérivation biliaire seule
En l’absence d’obstruction duodénale,
l’intérêt de la gastrojéjunostomie de
principe est controversé.Même,si elle
a allongé le temps opératoire,la déri-
vation gastrique associée à une déri-
vation biliaire n’augmentait pas dans
les études rétrospectives la morbidité
et la mortalité postopératoires.
En analyse globale dans les études non
randomisées, la morbidité et la mor-
talité postopératoire après une déri-
vation digestive étaient respectivement
de 24 % et 13 % et la morbidité et la
mortalité postopératoire sans dériva-
tion digestive étaient respectivement
de 25 % et 15 % [5-13].
Dans deux études récentes, le temps
d’hospitalisation était plus long après
une double dérivation biliaire et diges-
tive qu’après une dérivation biliaire
seule [12,13].
Une seule étude a comparé de façon
randomisée la double dérivation biliaire
et digestive à la dérivation biliaire seule
dans le traitement palliatif du cancer du
pancréas non résécable [14].Chez 194
malades éligibles,la mortalité (2 versus
2 %) et la morbidité (33 versus 32 %)
n’étaient pas significativement diffé-
rentes entre les deux groupes.Le taux
de réinterventions pour obstruction
duodénale était de 17 % après une déri-
vation biliaire seule. Les auteurs sug-
La sténose duodénale dans le cancer du pancréas :
le point de vue du chirurgien
I
l est important de définir la place du traitement palliatif chirurgical de la sténose duodénale
compliquant l’adénocarcinome du pancréas, en complémentarité avec les autres traitements
palliatifs possibles.

Débat
5
géraient en conclusion d’associer de
principe la dérivation digestive à la déri-
vation biliaire parce qu’elle n’augmen-
tait pas la morbidité,la mortalité post-
opératoire et la durée d’hospitalisation.
Si la dérivation biliaire seule peut se
compliquer d’une obstruction duodé-
nale secondaire, la gastro-entérosto-
mie a aussi sa propre morbidité.
Un retard à la vidange gastrique est
rapporté dans 15 % des dérivations
digestives [9,10,12-15]. Le retard à la
vidange gastrique se définit comme un
retard à la reprise de l’alimentation
orale au-delà du 10ème jour postopéra-
toire.Plusieurs facteurs peuvent contri-
buer au retard de vidange gastrique.
Les vagotomies causées par des micro-
métastases, l’envahissement tumoral
des nerfs rétropéritonéaux ou l’action
inhibitrice d’hormones sécrétées par
la tumeur, l’effet non spécifique de
l’anesthésie et de l’intervention sur la
motricité digestive,l’œdème muqueux
de l’anastomose, l’inflammation péri-
anastomotique (complication postopé-
ratoire),les sutures chirurgicales (lon-
gueur de l’anastomose) [16-18] ou un
circuit vicieux associé au passage d’ali-
ments dans le duodénum ont été mis en
cause [19].
Comparaison des
différents montages de
dérivation duodénale
Dans l’expérience de l’institut Johns
Hopkins [11,20], la gastro-entérosto-
mie transmésocolique a été réalisée
en routine parce qu’elle était considé-
rée comme éliminant virtuellement le
retard de vidange gastrique. Deux
séries de cette institution ont évalué
deux types de gastro-entérostomie.La
première étude a comparé, de façon
rétrospective,les gastro-entérostomies
transmésocolique et précolique. Le
taux de retard de vidange gastrique
était de 6 % (5/84) pour les gastro-
entérostomies transmésocoliques et
de 17 % (4/23) pour les précoliques
(p = 0,08).Le taux d’obstruction diges-
tive était de 2 % après gastro-entéro-
stomie transmésocolique et de 9 % après
gastro-entérostomie précolique (p =
0,16) [20]. Dans la deuxième étude
portant sur 180 patients, le taux de
retard de vidange était de 9 % après
gastro-entérostomie transmésocolique
avec un taux d’obstruction digestive
de 2 % [11].Dans l’étude randomisée
de Lillemoe et al,le taux de retard de
vidange gastrique était de 2 % (1/44)
dans le groupe ayant eu une gastro-
entérostomie transmésocolique et
aucun malade n’a eu d’obstruction
digestive jusqu'au décès. Les auteurs
de cette institution ont conclu que la
gastro-entérostomie transmésocolique
était la meilleure méthode de dériva-
tion duodénale et devait être réalisée
systématiquement pour tout cancer du
pancréas non résécable.
Lucas et al ont proposé l’antrectomie
avec reconstruction gastrojéjunale
comme méthode de dérivation duo-
dénale pour le traitement des cancers
du pancréas non résécables afin d’évi-
ter le circuit duodénal des aliments,
source de vomissements [19,21]. La
durée d’hospitalisation postopératoire
était de 11,3 jours (extrêmes : 5-29).
Les auteurs ont suggéré ce type de
montage pour diminuer le retard de
vidange gastrique mais signalent cepen-
dant que les pertes sanguines et les
complications étaient importantes,que
la durée opératoire pouvait être allon-
gée et que cette technique ne se prê-
tait pas forcément à des tumeurs loca-
lement avancées.
Une étude randomisée a comparé trois
types de gastro-entérostomie [22].Un
premier groupe de 15 malades a eu
une gastro-entérostomie sur le jéju-
num à 20 cm de l’angle de Treitz, un
deuxième groupe de 15 malades a eu
le même type de gastro-entérostomie
associée à une fermeture du duodé-
num à 1 cm au-delà du pylore et un
troisième groupe de 15 malades une
gastro-entérostomie sur l’anse en Y
utilisée pour l’anatomose biliodiges-
tive à 60 cm de celle-ci. Les auteurs
ont conclu que les vomissements
étaient associés au maintien d’une per-
méabilité duodénale autorisant une
« ré-entrée » des aliments dans l’es-
tomac.La fermeture du duodénum à 1
cm au-delà du pylore associée à une
anastomose à 20 cm de l’angle de Treitz
limitait ce risque.
suite page 6
EN PRATIQUE
La place du traitement chirurgical palliatif de l’adénocarcinome du pan-
créas se définit en fonction du stade de la tumeur au moment du diagnos-
tic et de l’espérance de survie qui lui est rattachée,de l’efficacité immédiate
et à long terme des méthodes palliatives non chirurgicales,et des compé-
tences et matériels disponibles pour une alternative thérapeutique non-
opératoire.Tant que la résection,lorsqu’elle est possible,des adénocarcinomes
du pancréas ne sera pas contestée,il sera justifié de ne proposer de méthodes
palliatives non chirurgicales qu’aux malades pour lesquels la certitude dia-
gnostique et la preuve de la non-réséquabilité (ou de sa futilité) auront été
rassemblées.Lorsque l’impossibilité de la résection s’impose en peropéra-
toire,la dérivation bilio-digestive,associée à une dérivation gastro-jéjunale
pourrait être une attitude raisonnable.Les résultats des gastro-entérosto-
mies peuvent être améliorés par des artifices techniques.Lorsque le plateau
technique disponible autorise le choix de toutes les méthodes non opéra-
toires, tous les malades dont le pronostic estimé est inférieur à 6 mois
(métastases diagnostiquées,ascite,signes cliniques d’envahissement cœliaque)
devraient être considérés comme des contre-indications à la chirurgie.La
place de la laparoscopie dans ces traitements palliatifs apparaît limitée.

Débat
6
Laparoscopie et
traitement palliatif de
l’adénocarcinome du
pancréas
La laparoscopie, associée ou non à
l’écho-laparoscopie permettrait de cor-
riger l’évaluation de l’extension de la
tumeur et éviterait des laparotomies
« inutiles »,essentiellement en raison
de la découverte d’une carcinose péri-
tonéale, de métastases hépatiques
superficielles ou d’une extension vas-
culaire.Ces résultats et cette indication
sont controversés.
En raison de son impact sur la
survie,la découverte sous lapa-
roscopie d’une carcinose péri-
tonéale ou de métastases hépa-
tiques devrait conduire à
proposer un traitement endo-
scopique palliatif au cours d’une
seconde anesthésie, plutôt
qu’une dérivation chirurgicale.
La place des dérivations biliaires ou
digestives poursuivies sous laparosco-
pie après une exploration diagnostique
défavorable apparaît donc limitée.Peu
d’études ont évalué les dérivations
biliaires et digestives par laparoscopie
dans le cancer du pancréas non résé-
cable [23-26].Dans les séries publiées,
le temps opératoire était de 75 à 90
minutes et la durée d’hospitalisation
était de 4 à 6 jours.La morbidité et la
mortalité postopératoires étaient res-
pectivement de 12,5 à 33 % et de 0 à
8 %.Dans deux études,le suivi jusqu’au
décès des malades n'a pas recensé de
récidive de l'obstruction biliaire ou
digestive [23,26]. Ces résultats sont
discutables en raison du faible nombre
de cas étudiés et de l’absence de
groupe témoin.
Pr Bertrand Millat, Dr Frédéric Borie,
Chirurgie Digestive,
Hôpital St Eloi, Montpellier
La sténose duodénale dans le cancer du pancréas : (Suite de la page 5)
Références
1. Conlon KC, Klimstra DS, Brennan MF. Long-term survival after curative resection
for pancreatic ductal adenocarcinoma. Ann Surg 1996 ; 3 : 273-9.
2. Singh SM, Longmire WP, Reber HA. Surgical palliation for pancreatic cancer. Ann
Surg 1990 ; 212 : 132-9.
3. Sohn TA, Lillemoe KD, Cameron JL et al. Surgical palliation of unresectable
periampullary adenocarcinoma in the 1990s. J Am Coll Surg 1999 ; 188 : 658-69.
4. Warshaw AL, Gu ZY, Wittenberg J et al. Preoperative staging and assessment of
resectability of pancreatic cancer. Arch Surg 1990 ; 125 : 230-3.
5. Watanapa P, Williamson RCN. Surgical palliation for pancreatic cancer:
developments during the past two decades. Br J Surg 1992 ; 79 : 8-20.
6. Baumel H, Huguier M. Le cancer du panvréas exocrine : diagnostic et traitement;
Monographies de l'Association Française de Chirurgie. Rapport du 93e Congrès
Français de Chirurgie. Paris Septembre 1991. Springer-Verlag France
7. Singh SM, Reber HA. Surgical palliation for pancreatic cancer. Surg Clin North Am
1989 ; 69 : 599-611.
8. Neuberger TJ, Wade TP, Swope TJ et al. Palliative operations for pancreatic cancer
in the hospitals of the U.S. Department of VeterransAffairs from 1987 to 1991 Am J
Surg 1993 ; 166 : 632-6.
9. De Rooij PD, Rogatko A, Brennan MF. Evaluation of palliative surgical procedures
in unresectable pancreatic cancer. Br J Surg 1991 ; 78 : 1053-8.
10. Van Wagensveld BA, Coene PPLO, Van Gulik TM et al. Outcome of palliative
biliary and gastric bypass surgery for pancreatic head carcinoma in 126 patients.
Br J Surg 1997 ; 84 : 1402-6.
11. Sohn TA, Lillemoe KD, Cameron JL et al. Surgical palliation of unresectable
periampullary adenocarcinoma in the 1990s. J Am Coll Surg 1999 ; 188 : 658-66.
12. Bakkevold KE, Kambestad B. Morbidity and mortality after radical and palliative
pancreatic cancer surgery. Risk factors influencing the short-term results. Ann
Surg 1993 ; 217 : 356-68
13. Shyr YM, Su CH, Wu CW et al. Prospective study of gastric outlet obstruction in
unresectable periampullary adeno-carci-noma. World J Surg 2000 ; 24 : 60-5.
14. Lillemoe KD, Cameron JL, Hardacre JM et al. Is prophylactic gastrojejunostomy
indicated for unresectable periampullary cancer? Ann Surg 1999 ; 230 : 322-30.
15. Doberneck RC, Berndt GA. Delayed gastric emptying after palliative
gastrojejunostomy for carcinoma of the pancreas. Arch Surg 1987 ; 122 : 827-9.
16. Williamson RC, Bliouras N, Cooper MJ et al. Gastric emptying and enterogastric
reflux after conservative and conventional pancreatoduodenectomy. Surgery 1993
; 114 : 82-6.
17. Sikora SS, Posner MC. Management of the pancreatic stump following
pancreaticoduodenectomy. Br J Surg 1995 ; 82 : 1590-7.
18. Barkin JS, Goldberg RI, Sfakianakis GN et al. Pancreatic carcinoma is associated
with delayed gastric emptying. Dig Dis Sci 1986 ; 31 : 265-7.
19. Lucas CE, Ledgerwood AM, Saxe JM et al. Antrectomy: a safe and effective
bypass for unresectable pancreatic cancer. Arch Surg 1994 ; 129 : 795-9
20. Lillemoe KD, Sauter PK, Pitt HA et al. Current status of surgical palliation of
periampullary carcinoma. Surg Gynecol Obstet 1993 ; 176 : 1-10.
21. Lucas CE, Ledgerwood AM, Bender JS. Antrectomy with gastrojejunostomy for
unresectable pancreatic cancer-causing duodenal obstruction. Surgery 1991 ; 110
: 583-90.
22. Shyr YM, Su CH, King KL et al. Randomized trial of three types of
gastrojejunostomy in unresectable periampullary cancer. Surgery 1997 ; 121 :
506-12.
23. Rhodes M, Nathanson L, Fielding G. Laparoscopic biliary and gastric bypass: a
useful adjunct in the treatment of carcinoma of the pancreas. Gut 1995 ; 36 : 778-
80.
24. Nagy A, Brosseuk D, Hemming A et al. Laparoscopic gastroenterostomy for
duodenal obstruction. Am J Surg 1995 ; 169 : 539-42.
25. Casaccia M, Diviacco P, Molinello P et al. Laparoscopic palliation of
unresectable pancreatic cancers: preliminary results. Eur J Surg 1999 ; 165 :
556-9.
26. Kuriansky J, Saenz A, Astudillo E et al. Simultaneous laparoscopic biliary and
retrocolic gastric bypass in patients with unresectable carcinoma of the pancreas.
Surg Endosc 2000 ; 14 : 179-81.
1
/
3
100%