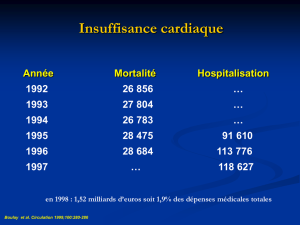
13-1-Médicaments de l`insuffisance cardiaque

V"12%MEDICAMENTS%DE%L’IC%
1!
Pharmaetudes
1
Médicaments%de%l’insuffisance%cardiaque%
%
"#$%&'(($&)%*+!*),-$).'+!+&/!*),)*/0,$&0+!1),!'%+!-$2$%'/$3%!-'!-04$/!*),-$).'+!.'$!-+5$+%/!
$%&'(($&)%/!13',!)&&',+,!'%!)113,/!&)%6'$%!*3%5+%)47+!)'8!-$5+,&!3,6)%+&9!:3%!/,)$/+2+%/!*3213,/+!
'%+!,+&/,$*/$3%!&3-0+!+/!7+!2)$%/$+%!-#'%+!)*/$5$/0!1;<&$.'+!*321)/$47+!)5+*!7)!6,)5$/0!-+!7)!2)7)-$+9!
"+&!20-$*)2+%/&!-+!7#$%&'(($&)%*+!*),-$).'+!1+'5+%/!=/,+!*7)&&0&!+%!>!6,)%-&!6,3'1+&!?!!
• *+'8!.'$!/+%-+%/!@!-$2$%'+,!7+!/,)5)$7!-'!*A',!+%!)4)$&&)%/!7+&!,0&$&/)%*+&!5)&*'7)$,+&!
10,$1;0,$.'+&!+/!+%!4)$&&)%/!7)!1,+&&$3%!),/0,$+77+!!
• +/!*+'8!.'$!,+%(3,*+%/!7+&!*3%/,)*/$3%&!*),-$).'+&!+/!.'#3%!)11+77+!tonicardiaques.!
%
1. Stades%évolutifs%de%l’IC%:%
%
stade%I%:!)&<21/32)/$.B!1)&!-+!7$2$/)/$3%!-+!7C)*/$5$/0!1;<&$.!
stade%II%:!)&<21/32)/$.!)'!,+13&B!-<&1%0+!23-0,0+!1,!7+&!+((3,/&!$21!
stade%III%:!&<21/D2+&!2$%$2+&!)'!,+13&B!-<&1%0+!1,!7+&!+((3,/&!-+!7)!5$+!.'3/$-$+%%+!
stade%IV%:!-<&1%0+!-+!,+13&!&C)66,)5)%/!)'!23$%-,+!+((3,/!
!
!
2. Traitements%non%médicamenteux%:%
%
• Oxygénothérapie%:%
E F)%&!*A',!1'723%)$,+!*;,3%$.'+!GGG!H13',!-$2$%'+,!7C;02)/3&+I!
E F)%&!7CJKL!H13',!)&&',+,!'%+!;02)/3&+!*3,,+*/+I!
E M3$%&!'/$7+!-)%&!7CNO!*;,3%$.'+!&',/3'/!&$!*321+%&0+!
!
• Hygiénodiététiques%:%
E P!,06$2+!;<13&3-0!HQR!@!S!6!-+!T)UV3',I!!05$/+!7C)**'2'7)/$3%!-+!7$.'$-+!-)%&!
7C3,6)%$&2+!
E W!1)&!-0&3-0!&/,$*/!*),!&$%3%!$7!<!)!)*/$5)/$3%!-'!:XKK!H'%$.Y!()$/!73,&.!NO!)5)%*0+I!
E +8$&/+%*+!-+!607'7+&!-+!&+7!?!1+,2+/!-C)V'&/+,!7)!13&3736$+!
E 05$/+,!7+&!+,,+',&!-+!,06$2+&!6,3&&$Z,+&!?!*;),*'/+,$+B!*3%&+,5+&B[!
!
• Exercice%physique%:%
E $%-$.'0!13',!1)/$+%/&!&/)47+&B!NO!%3%!-0*321+%&0+!
E +8+,*$*+!+%!)%)0,34$+!?!\!+8/,)*/$3%!-CJ>!
E *3%/,+E$%-$.'0!&$!,0/,0*$&&+2+%/!)3,/$.'+!&+,,0!3'!*),-$32<31)/;$+&!34&/,'*/$5+&!H34&]!
0*;3!*),-$).I!
%
%
%
%
%
%

2
3. Traitements%médicamenteux%:!
!
Medicaments%
Stade%I%
Stade%II%
Stade%III%
Stade%IV%
IEC%ou%
candesartan%
oui
oui
oui
oui
Bêta%bloquants%
Après IDM
oui
oui
oui
Diurétiques%
non
oui
oui
oui
Spironolactone%
Après IDM
Après IDM
oui
oui
Digoxine%
non
+/-
oui
oui
Dérivés%nitrés%
non
non
non
oui
Resynchronisation%
ventriculaire%
non
non
oui
oui
Transplantation%
non
non
+/-
oui
%
3.1 Vasodilatateurs%au%sens%large%:%
%
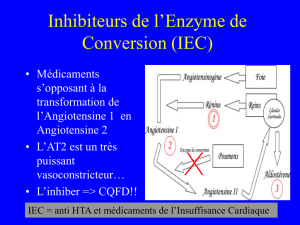
3.1.1 IEC%:!
^/$7+&!GGG!
_((+/!&',!7)!&',5$+!-+&!1)/$+%/&!
L7'&$+',&!2370*'7+&!$%-$.'0+&!)5+*!13&3736$+&!)'62+%/0+&!H1),!,)113,/!@!7C`YKI!
• Plusieurs%effets%:%
E L,05+%/$3%!-+!7)!5)&3*3%&/,$*/$3%!*),!+21=*;+!7)!(3,2)/$3%!-CK%6$3/+%&$%+!NN!Ha!KY!
NN!?!a!)7-3&/0,3%+Ba!,+23-+7)6+!-'!bcB!$%;]!-+!7)!5)&3*3%&/,$*/$3%I!
E N%;$4+%/!7)!&0*,0/$3%!-CK7-3&/0,3%+!,+&13%&)47+!-+!7)!,0/+%/$3%!;<-,3E&3-0+!
E ^/$7+&!*),!53%/!diminuer%le%remodelage%ventriculaire%gauche!H&',/3'/!-)%&!13&/EN-MI!
E FC)'/)%/!G!+(($*)*+&!.!7+!:XK!+&/!)*/$50!
E _((+/&!40%0($.'+&!?!!
F$2$%'/$3%!-+&!&$6%+&!*7$%$.'+&!H+&&3'(7+2+%/B[IB!a!23,/)7$/0B!a!23,4$-$/0!
K'!%$5+)'!*),-$).'+!?!a13&/!+/!1,0*;),6+!B!\-04$/!*),-$).'+!
K'!%$5+)'!,0%)7!?!\-'!-04$/!,0%)7B!\!%)/,$',Z&+!Hd)7$',0&+!%3%!23-$($0+I!
!
• Classe%actuellement%recommandée%à%tous%les%stades%de%l’IC,%quelle%que%soit%l’étiologie%:%
E Post"IdM%:!1,05+%/$3%!-+!7C)7/0,)/$3%!-+!7)!(3%*/$3%!*),-$).'+!
E IC%chronique%:%%
F$2$%'/$3%!-+!7)!23,/)7$/0!
K207$3,)/$3%!-+&!&<21/D2+&!
F$2$%'/$3%!-'!%324,+!-C;3&1$/)7$&)/$3%&%
%
• Précautions%:%%
E L3&3736$+!/V&!1,36,+&&$5+!
E :',5+$77)%*+!/+%&$3%%+77+!+/!,0%)7+!He!@!>!(3$&U&+2!+%/,+!*;).'+!1)7$+,!-+!-3&+!*),!
,$&.'+!-C;<13/+%&$3%!),/0,$+77+!+/!3,/;3&/)/$.'+I!
%
• Effets%indésirables%:%
E `<13/+%&$3%!?!73,&.'+!3%!)!'%!1,347Z2+!-+!*$,*'7)/$3%!,0%)7+!H)/;0,3&*70,3&+!
,0%)7+I!?!*$,*'7)/$3%!,0%)7+!/,Z&!-01+%-)%/+!-'!:XKK!

V"12%MEDICAMENTS%DE%L’IC%
3!
Pharmaetudes
3
E Y3'8!-C$,,$/)/$3%!?!&5/!%3*/',%+!%+!*0-)%/!1)&!@!'%!)%/$/'&&$(!*7)&&$.'+!H4,)-<d$%$%+B!
+/!1,3&/)67)%-$%+&\I!
E Tf!?!4,)-<d$%+!P5)&3-$7)/)/+',B!%)/,$',0/$.'+!+/!U-3'7+',9!
E K6'+'&$+!
E `<1+,d)7$02$+!1),!$%;$4$/$3%!-+!7)!1,3-'*/$3%!-C)7-3&/0,3%+!
E L,347Z2+&!-C)77+,6$+!?!,)&;!*'/)%0B!7+'*310%$+B!/;,324310%$+[!
E K66,)5)/$3%!-C'%+!NX!?!&$!)'62+%/)/$3%!/,31!,)1$-+!+/!/,31!$213,/)%/+!-+&!-3&+&!
!
• CI%:%
E :/0%3&+!4$7)/0,)7+!-+&!),/Z,+&!,0%)7+&!3'!&/0%3&+!&',!,+$%!'%$.'+!
E c,3&&+&&+B!)77)$/+2+%/!
!
• IAM%:%
E F$',0/$.'+&!;<1+,d)7$02$)%/&!H)2$73,$-+I!
E "$/;$'2!
%
%
3.1.2 Inhibiteurs%des%récepteurs%de%l’AT%II%:%%%Sartans%
%
E M+$77+',+!/370,)%*+!.'+!7+&!N_O!H1)&!-+!14!-+!/3'8I!2)$&!-C+(($*)*$/0!5),$)47+!
E K207$3,)/$3%!(3%*/$3%%+77+!+/!)'62+%/)/$3%!-+!7)!&',5$+!
E _/'-+!13&$/$5+!1,%Losartan!+/!Valsartan!?!KMM!13',!7+!///!-+!7CNO!g!N,4+&),/)%!+%!*3',&!
-C0/'-+!13',!7+!///!-+!7CNO!@!(3%*/$3%!&<&/37$.'+!1,0&+,50+!H%3%!'/!*;+h!1)/$+%/&!-+!&/)-+!
)5)%*0I!
E N%;$4+%/!7C+%h<2+!)11+70+!*;<2)&+!)<)%/!'%+!)(($%$/0!/,Z&!07+50+!13',!7CKY!N!!.'$!$%-'$/!7)!
(3,2)/$3%!-C!KY!NN!?!a!KY!NN!
%
3.1.3 Dérivés%nitrés%:%
%
E ^/$7$&0&!-)%&!7CNO!13',!7+',!+((+/!vasodilatateur%veineux%?!%3/)22+%/!-)%&!7)!1;)&+!)$6'i!
13',!+21=*;+,!7C)((7'8!-+!&)%6!)'!%$5+)'!-'!*A',!
E _%!*;,3%$.'+B!7C+((+/!&C01'$&+!+%!.7.!V3',&!
E Y//!-+!7CJKL!
E LJB!Nb!3'!53$+!/,)%&*'/)%0+!
E L)&!-+!40%0($*+!&'11702+%/)$,+!&',!7)!&',5$+!
%
%
3.2 Diurétiques%:%
%
• On%les%utilise%dans%:%
o "+&!&$/')/$3%&!-C',6+%*+!GG!?!13',!-$2$%'+,!7+!537'2+!*$,*'7)%/!?!
JKL!GG!
M)%$(+&/)/$3%&!*3%6+&/$5+&!)'!%$5+)'!10,$1;0,$.'+!?!JMN!
o _%!*;,3%$.'+!?!:1$3%37)*/3%+!GG!
!
• Activité%différente%selon%les%classes,%notamment%sur%la%mortalité%:%
o Diurétiques%de%l’anse%:%%
_%!)$6'!GG!!!-$',Z&+!/,Z&!,)1$-+!.'$!&3'7)6+!7+!*A',!
J4V+*/$(!-C)207$3,)/$3%!(3%*/$3%%+77+!
j',3&02$-+!Nb!+%!1;)&+!-+!-0*321+%&)/$3%!*),-$).'+!

4
o Diurétiques%thiazidiques%:!1)&!+%!*;,3%$.'+B!1+'5+%/!=/,+!)&&3*$0&!@!-C)'/,+&!
-$',0/$.'+&!
o Diurétiques%épargneurs%du%potassium%:%
L3',!7CNO!*;,3%$.'+!
L),!7+',!+((+/!)%/$E)7-3&/0,3%+!.'$!&C3113&+!@!7)!,0)4&3,1/$3%!-+!T)!
Spironolactone%:!+(($*)*$/0!&',!7)!23,/)7$/0!H7+!&+'7I!+/!-$2$%'+!7+!%324,+!-+!
,0;3&1$/)7$&)/$3%&!H,0*$-$5+&I!!13',!NO!@!&/)-+!)5)%*0!GG!
K&&3*$)/$3%!)5+*!7+&!N_O!?!)'62+%/+!7C+(($*)*$/0!-+&!N_OB!2)$&!&',5+$77+,!7+!
13/)&&$'2!+/!7)!(3%*/$3%!,0%)7+!
!
Phase%aiguë%%
Phase%chronique%
E F$',0/$.!-+!7C)%&+!-+!`+%70GGG!H7+&!G!
+(($*)*+&I!
!!!!!!!!!!k!LJ!3'!Nb!
E F$',0/$.!/;$)h$-$.!HG!,),+2+%/I!
E K&&3!F9!-+!7C)%&+!G!F!/;$)h$-$.!H-&!NO!6,)5+&I!
Hk;<13d)7$02$+I!
E e+,!-$',0/$.!'/!G!-$',0/$.!01),6%+',!-+!lG!3'!
&'4&/$/'/]!-'!e+,!-$'!U!-$',0/$.!01),6%+',!-+!
lG!
! '/!]!-+&!$%;$4$/+',&!-+!7C)7-3&/0,3%+!)'!%$5!
-'!YO!!!!P!&1$,3%37)*/3%+!?!K"FKOYJT_m!
-C)*/$5$/0!\!&',//!73,&.!;<1+,)7-3&/0,3%$&2+!
! ↓%mortalité,%↓%hospitalisations%
! &',5+$77)%*+!-+!7)!(*/!,0%)7+!H!;<1+,d)7$02$+I!
%
%
3.3 Bêta"bloquants%:%
%
! O7)&&+!)'1),)5)%/!ON!-)%&!7CNO!WW!
! M)$%/+%)%/!?!20-$*&!+&&+%/$+7&!-+!7CNO!*;,3%$.'+!!effet%bénéfique%sur%la%mortalité%et%les%
récidives!
! L)&!-+!///!1),!nE!!+%!1;)&+!)$6'i!-+!7CNOB!'%$.'+2+%/!@!-$&/)%*+!-C'%!01$&3-+!-+!-0*321+%&)/$3%!
Ho!e!23$&I!
!
• Mécanisme%d’action%:%
o K*/$3%!*),-$).'+!
o M)$&!&',/3'/!)*/$3%!*+%/,)7+!-+!23-'7)/$3%!-+!7C)*/$5$/0!*),-$).'+!?!473.'+%/!7C)*/$3%!
-'!:p!.'$!)66,)5+!7CNO!H*$,*'$/!-C)'/3+%/,+/$+%I!k!$%;$4$/$3%!-+!7)!&0*,0/$3%!-+&!
*)/0*;37)2$%+&B!-$2$%'/$3%!-+!7)!5)&3*3%&/,$*/$3%!10,$1;0,$.'+!
o F$2$%'/$3%!-+!7)!(,0.'+%*+!*),-$).'+!+/!-3%*!-+!7)!*3%&3!+%!J>!-'!*A',!!
!
• Utilisation%avec%précaution%
• Initiation%de%la%posologie%très%stricte%:%
o F3&+!()$47+!
o K'62+%/)/$3%!73%6'+!+/!1,36,+&&$5+!
o q'&.'C@!7)!-3&+!2$%$2)7+!+(($*)*+!
!
• On%utilise%les%produits%antagonistes%β"1%bradycardisants%:%
o Bisoprolol%CARDENSIEL®!!e9>S!26!ker!26!H!nE!*),-$3&07+*/$(!neIB!!
o Carvédilol%KREDEX®!!!!!!!!!!R9>S!26!k!Sr!26!H!nE!G!s!EI!
o M0/31,3737!
!

V"12%MEDICAMENTS%DE%L’IC%
5!
Pharmaetudes
5
• Effets%IIR%:%%
o f,)-<*),-$+B!;<13/+%&$3%!),/0,$+77+!
o L+'5+%/!)66,)5+,!-+&!&$6%+&!-+!7CNO!?!!
&$!13&3736$+!-+!-01),/!+&/!/,31!\!!
-)%&!*+!*)&B!3%!a!13&3!-+&!nE!+/!3%!\!*+77+!-+&!-$',0/$.'+&!
!
• CI%relatives%:%%
o K&/;2+!
o fKbB!4,)-<*),-$+B!;<13/+%&$3%!
o p!-+!X+<%)'-!
o O;3*!*),-$360%$.!!
o H(73*/)(0%$%+PNFKXKOmI!
%
3.4 Tonicardiaques%:%
%
3.4.1 Digitaliques%:%%cf%plus%bas%(hétérosides%cardiotoniques)%
%
! T+!&3%/!17'&!*3%&$-0,0&!*322+!$%-$&1+%&)47+&!
! N%-$.'0&!-)%&!7+!///!-+&!),</;2$+&!)',$*'7)$,+&!+/!V3%*/$3%%+77+&!
! XZ67+!-+&!RX!
! j)$47+!2),6+!/;0,)1+'/$.'+!
!
Digoxine%
Digitoxine!(digitaline)!
• W!/38$*$/0!,0%)7+!U!)**'2'7)/$3%!
• :',//!&$!+%!)&&3]!)5+*!-$',0/$.'+!@!-3&+!/,Z&!
\!
• _7$2$%)/$3%!+8*7'&$5+2+%/!;01)/$.B!*<*7+!_`!
• M0/)437$/+!)*/$(!P!-$638$%+!
• 05$/0+!+%!,)$&3%!-+!&)!,02)%+%*+!HeU>!5$+!P!
SV!WWWI!!!!!!!!!k!H/38!*),-$).I!
%
3.4.2 Cardiostimulants%:%
P!1'$&&)%/&!&/$2'7)%/&!-+!7C$%3/,31$&2+!*),-$).'+!g!.'+!NbB!&3'&!&',5+$77)%*+!/,Z&!&/,$*/+!
!
• Amines%sympaticomimétiques%:%
E :$!&$/')/$3%!-C',6+%*+B!*;3*!*),-$360%$.'+!?!&/$2'7+%/!7)!(3%*/$3%!*),-$).!1),!7+',!)*/$3%!
$%3/,31+!G!!
E K!(3,/+!-3&+B!*+!&3%/!-+&!1,3-'$/&!1,3),</;236Z%+&!&',//!&$!4,)-<*),-$+!$&*;02$.'+!
!
o Adrénaline%:!+((+/!ne!*),-$).'+!G!n>!10,$1;!?!non#utilisée!-&!7CNO!@!4)&!-04$/!
o Isoprénaline%:!+((+/!neG!n>!?!parfois!'/$7$&0+!-&!7CNO!@!4)&!-04$/!H13',!&/$2'7+,!7+!*A',I!
!
o Dopamine%:!!
L,0*',&+',!+%-3/;07$)7!-+!7)!TKF!
+((+/!-3&+!-1-/!?!!
E e!@!S!t6Ud6U2$%!P!5)&3-$7)/)/$3%!H+((+/!-31)!?!X*!-31)2$%+,6$.I!
E S!@!er!t6Ud6U2$%!P!&/$2'7)/$3%!nB!+((+/!$%3/,31+!G!
E u!eS!t6Ud6U2$%!P!+((+/!5)&3*3%&/,$*/+',!H&',!X!)71;)I!
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%