la surdité

A.D.I.M-N.C. - BP 14 999
98803 NOUMÉA CEDEX
Tél. : (687) 78 71 73
E.mail : [email protected]
Web : http://www.bmc.nc
N° 63 - Juin 2013
A.D.I.M-N.C. - BP 14 999
98803 NOUMÉA CEDEX
Tél. : (687) 78 71 73
E.mail : [email protected]
Web : http://www.bmc.nc
CALÉDONIEN & POLYNÉSIEN
Bulletin Médical
LA SURDITÉ
LA PRISE EN CHARGE
ACTUELLE
DÉPISTAGE NÉONATAL
DE LA SURDITÉ
LES OBÉSITÉS
OU L'INTÉRÊT DU MÈTRE RUBAN

Chers amis,
Au cours de ces premières années du 21e siècle, encore
conditionnées par la grande aventure épistolaire de l’humanité
depuis Gutenberg, votre BMC était resté assez conservateur.
Aujourd’hui déjà bien entré dans la deuxième décennie du
siècle, il était temps de suivre l’évolution mondiale. A l’instar de
Newsweek qui a cessé sa parution papier, et de la disparition
annoncée des éditions froissables, remplacées par moultes
tablettes et autres smartphones, nous vous offrons le premier
numérique numéro de votre vieux BMC !
Malgré l’adolescence que nous revendiquons pourtant, nous
n’avons tout de même pas encore de page (virtuelle) sur
Facebook, mais qui sait un jour ?
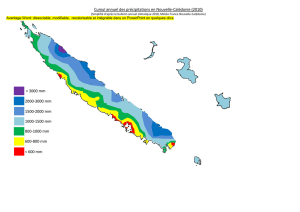
Premier numéro, mais beaucoup de données médicales
intéressantes et étonnantes, comme ces 38% des suicides
mondiaux dans le Pacifique Ouest, ou parfois peu connues,
comme ces implants cochléaires posés et suivis dans le service
d’ORL au CHT Gaston Bourret de Nouméa.
« L’homme augmenté » cher à certains philosophes, est ainsi
déjà parmi les "nouzot" … incroyable mondialisation !
Un combat planétaire qui nous tient à cœur localement aussi,
celui contre l’obésité, commence à être pris à bras le corps par
de nombreuses instances du pays, dont l’ASS-NC. Grâce à elle
vous trouverez tous les chiffres (inquiétants) de cette épidémie
aussi néo-calédonienne, et une importante réflexion stratégique
future, élaborée avec de nombreux intervenants du territoire.
A ce titre le BMC tient à remercier les politiques et les syndicats
pays, qui, dans leur grande sagesse, n’ont absolument pas
tenu compte dans leur détaxe de la « Vie Chère », de la liste
de produits alimentaires « bons pour la santé », liste que la
Fédération des Professionnels de Santé leur avait fourni. A ce
titre, la rédaction tient à applaudir la palme d’or qui revient aux
moins 10% du pot de mayonnaise de 890 grs, sans oublier
le podium des 13 biscuits salés et 20 gâteaux sucrés, et j’en
passe.
Ah si ! UN « légume congelé » « poêlée paysanne », ça doit être
sacrément consommé ça, et aussi UN « produit diététique »,
des biscuits fourrés au chocolat...Tout un symbole du travail
d’alerte, que tel le sieur Snowden, il nous faudra encore et
encore lancer…
Bonne lecture à tous
Eric Lancrenon
• AGENCE SANITAIRE & SOCIALE EN NOUVELLE-CALÉDONIE
Elaboration du programme de prévention primaire des pathologies
de surcharge 2013-2017 de la Nouvelle-Calédonie ................................04
• ASSOCIATION MÉDICALE
Chirurgie de l'oreille moyenne .................................................................................06
Prothèses à Ancrage Osseux et Implants cochléaires ...........................10
L’implant cochléaire ........................................................................................................12
Audioprothèses, des solutions d'appareillages ...........................................13
Dépistage néonatal de la surdité au CHT de Nouméa.
Evaluation clinique de l’audition chez l’enfant ..............................................14
Communiqué : L’ASAMAD dispose d’un nouveau service
SSIAD (Service de soins infirmiers à domicile) ..........................................15
Prise en charge de l’obésité la filière calédonienne ..................................16
Suicide en Nouvelle-Calédonie ...............................................................................22
• LA VIE DES ASSOCIATIONS
Les boucs-émissaires et le harcèlement moral ...........................................26
Des volontaires medicaux formes
pour des missions d’urgence ..................................................................................28
• ACTUALITÉS : DU CÔTÉ DE LA CPS PACIFIQUE
La CPS soutient les pays dans leurs efforts pour éliminer
la tuberculose dans le Pacifique ............................................................................30
Changement climatique et santé...........................................................................31
Édito Sommaire
Directeur de la publication : E Lancrenon
Secrétaire de Rédaction : P. Nicot.
Conception, Maquette, Mise en page : JNProd
***
Comité de Rédaction de Nouméa pour le
B.M. n° 63
B. Rouchon, J M Tivollier, F. Vangheluwe.
***
Les articles signés sont publiés sous la seule responsabilité
de leurs auteurs.
***
Consultable et téléchargeable sur le site www.bmc.nc
Juin 2013 - Bulletin Médical N°63
2

Bulletin Médical N°63 - Juin 2013 3
Agence sanitaire & sociale en Nouvelle-Calédonie

Juin 2013 - Bulletin Médical N°63
4
Agence sanitaire & sociale en Nouvelle-Calédonie
ELABORATION DU PROGRAMME DE PRÉVENTION
PRIMAIRE DES PATHOLOGIES DE SURCHARGE
2013-2017 DE LA NOUVELLE-CALÉDONIE
Du 23 au 25 avril 2013, un séminaire « mange
mieux, bouge plus » a été proposé par l’Agence
Sanitaire et Sociale de la Nouvelle-Calédonie pour
construire le programme de prévention primaire
des pathologies de surcharge 2013-2017 pour la
Nouvelle-Calédonie.
Ce séminaire a réuni plus de 80 participants de
tous horizons, aux profils sociaux-professionnels
très diversifiés, conjuguant ainsi des cultures, des
niveaux de connaissances et des attentes variés.
LE CONTEXTE ÉPIDÉMIOLOGIQUE :
Données issues du Baromètre santé 2010/1989 adultes (18 à
67 ans)
La surcharge pondérale : un problème majeur de santé publique
en Nouvelle-Calédonie
Données issues de l’enquête bucco-dentaire 2012 :
- 32% des enfants sont en surcharge à 6 ans (11% obèses),
- 40% en surcharge à 9 ans (17% obèses),
- 42% en surcharge à 12 ans (20% obèses).
RÉTROSPECTIVE, LE 1ER PROGRAMME PPS 2008-2012
Fin 2007, face à l’évolution préoccupante des pathologies liées
à la surcharge dans la population, l’Agence Sanitaire et Sociale
de la Nouvelle-Calédonie a mis en place le 1er programme de
prévention primaire des pathologies de surcharge 2008-2012.
Trois axes stratégiques ont été adoptés par le comité de
pilotage :
☛ Sensibiliser la population à la problématique de la
surcharge pondérale
☛ Agir sur l’environnement pour le rendre plus favorable à
l’adoption de modes de vie sains
☛ Evaluer l'impact global du programme pour améliorer
son efficacité
Le mode opératoire : la coordination d’une démarche
multisectorielle. La principale mission du programme de
prévention primaire des pathologies de surcharge est de
coordonner et de fédérer les actions de terrain en constituant
un comité de pilotage et des groupes de travail, avec les acteurs
concernés dans les différents secteurs (santé, éducation,
sports, consommateurs, acteurs économiques et société civile).
Les ressources internes : l’équipe du programme de prévention
primaire des pathologies de surcharge est constituée d’un
chef de projet, d’un assistant et d’une diététicienne (équivalent
temps plein).
L’ÉLABORATION DU PROGRAMME 2013-2017
Un séminaire de travail a été organisé en avril 2013 pour élaborer
le 2ème programme de prévention primaire des pathologies
de surcharge 2013-2017 en tenant compte des résultats de
l’évaluation du 1er programme 2008-2012 et de l’engagement
des partenaires pour les 5 prochaines années.
Le programme 2013-2017 sera le fruit d’un processus
participatif, coordonné par l’Agence Sanitaire et Sociale de la
Nouvelle-Calédonie auquel auront concouru les acteurs de la
santé, de l’éducation, du sport, les consommateurs, les acteurs
économiques et la société civile, notamment.
Le public : 83 invités, professionnels partenaires du programme
de prévention des pathologies de surcharge (des secteurs de
la santé, de l’éducation, du sport), consommateurs, acteurs
économiques et de la société civile) ont participé au séminaire.
« IDÉES-FORCES » DU SÉMINAIRE
1) Promouvoir l’activité physique et sportive, nouvel axe
stratégique.
2) Elaborer un plan de communication à 5 ans.
• Favoriser le marketing social comme modèle de
changement comportemental.
• Accompagner les stratégies de communication d’actions
terrain.

Bulletin Médical N°63 - Juin 2013 5
Agence sanitaire & sociale en Nouvelle-Calédonie
3) Promouvoir une alimentation équilibrée.
• Impliquer les familles.
• Sensibiliser les femmes, nouvelle cible prioritaire (dès le
désir de grossesse et les femmes enceintes).
• Mobiliser le secteur agro-alimentaire en faveur de
messages positifs sur les denrées alimentaires produites
localement.
• Impliquer les industries agro-alimentaires et les
importateurs, dans l’émergence d’une nouvelle
dynamique pour un environnement plus favorable à
adopter un mode de vie plus sain.
4) Structurer un réseau multidisciplinaire néo-calédonien.
• Développer la prise en charge précoce et pluridisciplinaire
de la surcharge pondérale, chez l’adulte.
• Développer le dépistage des facteurs prédictifs du
surpoids et de l’obésité et leur prise en charge, chez
l’enfant.
5) Assurer une coordination territoriale.
• Mettre en place une nouvelle gouvernance intégrant le
modèle du processus participatif.
• Créer une plate-forme collaborative, un espace de travail
qui centralise tous les outils liés à la conduite de projet, la
gestion des connaissances ou au fonctionnement d’une
organisation et les met à la disposition des acteurs.
6) Evaluer les actions engagées et le programme.
Réaliser un baromètre santé « jeunes » en complément du
baromètre santé « adultes » (18-67 ans).
ÉLÉMENTS FONDATEURS DU PROGRAMME 2013-2017
Le séminaire a été
ouvert par Mme
Sylvie ROBINEAU
(présidente du CA de
l’ASSNC, Membre du
gouvernement de la
NC).
Neuf ateliers de travail
ont été organisés
pendant 3 jours.
Pendant tous les
ateliers, les échanges
ont été nombreux et
constructifs.
Les représentants des
provinces Nord et Iles
(secteur de la santé)
n’ont pas hésité à faire
le déplacement.
La qualité des exposés a été saluée.
Afin d’être cohérents par rapport aux messages de santé
diffusés par le programme, les différents ateliers étaient
entrecoupés de séquences « activité physique ».
LE SÉMINAIRE EN IMAGES…
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%