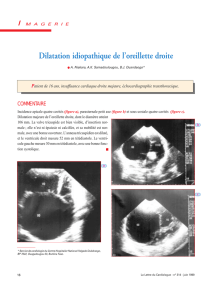
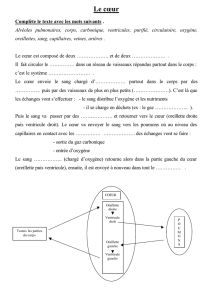
Quand le coeur fait des siennes

TTN 2011
Quand le coeur fait des siennes
Tang Thong Nguyen MD
Cardiologue
CSSS de Gatineau - Hôpital de Hull
5 février 2011
Journées scientifiques
La gériatrie

TTN 2011
Objectifs
• Réviser les indications d’anticoagulothérapie
et les nouveautés thérapeutiques dans la
fibrillation auriculaire
• Reconnaître les bradyarythmies particulières
aux gens âgés
• Identifier les indications d’un stimulateur
cardiaque et le suivi approprié

TTN 2011
Divulgation - Conférencier

TTN 2011
Plan de la présentation
• Cas clinique
• Bradyaythmies
– Reconnaître
– Investigation
• Stimulateur cardiaque
– Indication
– Suivi
• Fibrillation auriculaire

TTN 2011
Sick Sinus Syndrome
• Dysfonctionnement chronique du noeud SA
(sino-auriculaire) – maladie du noeud sinusal
– Pause sinusale post CVE d’une FA
– Alternance tachycardie-bradycardie
• Souvent FA ou flutter auricualaire aussi TSVP
• Bradycardie ou pause sinusale sévère postcessation de
la tachycardie
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
1
/
37
100%




![Insuffisance_cardiaque_nov_2010 [Mode de compatibilité]](http://s1.studylibfr.com/store/data/002702045_1-242456b960af7ca14d01217da03bb38e-300x300.png)