Relations structure – fonction dans le système respiratoire

Typeurs : Nicolas Bernard et Valentin Racquelet
Correcteur : Quentin Gally
Physiologie respiratoire
06/02/12
Relations structure – fonction dans le système respiratoire
« Comment l’organisation structurelle du poumon contribue-t-il à sa fonction ? »
A. Organisation du système respiratoire
La fonction première du système respiratoire est d’assurer les échanges d’O2 et de CO2 entre
le sang et l’air. Ces échanges se produisent dans le sens de leurs gradients de pression
respectifs. Les échanges se produisent par diffusion au niveau de l’interface sang-air et
barrière capillaire tissulaire (diffusion limitée par sa vitesse : proportionnel à 1/d2)
Entre ces 2 sites, la circulation systémique assure un transport par convection des gaz
échangés.

Typeurs : Nicolas Bernard et Valentin Racquelet
Correcteur : Quentin Gally
Physiologie respiratoire
06/02/12
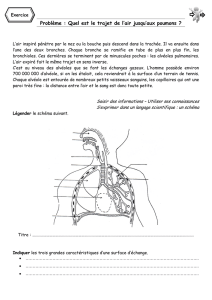
L’organisation du tissu pulmonaire en alvéoles permet d’assurer une grande surface d’échange dans
un volume limité : la cage thoracique. Le poumon humain contient 300 millions d’alvéoles,
enveloppés dans un réseau dense de capillaires d’un diamètre ≈ 200-250μm. Le nombre de
capillaires est estimé à 280x109 ou environ 500-1000 par alvéole. Il en résulte une surface d’échange
importante : 50-100m2.
La surface des alvéoles est recouverte par des cellules aplaties que sont les cellules alvéolaires de
type I : 95% de la surface totale. (elles sont pourtant les moins nombreuses). Ces cellules de type I
secrètent le surfactant et peuvent se différencier en pneumocyte de type I. Entre celles-ci
s’intercalent les cellules alvéolaires de type II : plus importantes en nombre.

Typeurs : Nicolas Bernard et Valentin Racquelet
Correcteur : Quentin Gally
Physiologie respiratoire
06/02/12
Les septa, ou parois alvéolaires, sont presque entièrement remplis par les capillaires alvéolaires : il y
a donc peu de tissu interstitiel. Des fibres d’élastine et de collagène cheminent entre les capillaires.
Les parois alvéolaires communiquent par endroit par des pores de Kohn : ces pores permettent une
« ventilation collatérale » des régions alvéolaires.
On y trouve des macrophages alvéolaires, dont le rôle est la phagocytose des particules.
L’air est amené dans les alvéoles par des canaux alvéolaires.
Les parois alvéolaires communiquent par endroit par des pores de Kohn : ces pores permettent une
« ventilation collatérale » des régions alvéolaires.
On y trouve des macrophages alvéolaires, dont le rôle est la phagocytose des particules.
L’air est amené dans les alvéoles par des canaux alvéolaires.
La barrière formée par l’ensemble épithélium alvéolaire - endothélium capillaire est extrêmement
mince : 0.2 à 0.5μm
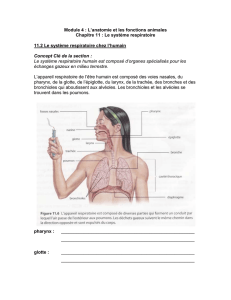
B. Les voies aériennes intra thoraciques
On parlera peu des voies aériennes au-dessus de la glotte. Les voies aériennes intra thoracique
commencent par la trachée qui se divise en 2 bronches souches droite et gauche qui se subdivisent à
leur tour en bronches lobaires puis segmentaires. Elles sont en cartilages, ce qui les empêche de se

Typeurs : Nicolas Bernard et Valentin Racquelet
Correcteur : Quentin Gally
Physiologie respiratoire
06/02/12
collaber. . Puis le cartilage disparaît progressivement après plusieurs générations. Pas d’échanges
gazeux dans les bronches.
Les bronchioles terminales sont les + petites bronches dépourvues l’alvéole (voies aériennes de
conduction). La paroi est dépourvue de cartilage. Ce sont donc des conduits compressibles
L’ensemble de l’arbre bronchique comporte environ 23 générations
Les 16 premières générations sont composées de voies de conduction (ne participent pas aux
échanges gazeux). Ils constituent donc l’espace mort anatomique. Il est d’environ 150ml chez l’adulte
Les bronchioles terminales se divisent pour former les bronchioles respiratoires (G17-G19) puis les
canaux alvéolaires (G20-G22).
Les zones pulmonaires au-delà de la bronchiole terminales composent l’acinus : l’unité anatomique
et fonctionnelle où a lieu l’échange gazeux. A partir de la 17eme génération, on trouve à la surface
des bronchioles quelques alvéoles. En s’éloignant de plus en plus des premières générations, on
trouvera de plus en plus d’alvéoles, puis des grappes alvéolaires, pour arriver dans des sacs
alvéolaires.
On arrive à 60.000 bronchiole terminale et 8.000.000 de sac alvéolaires.
Conséquences de l’architecture arborescente des voies aérienne : la surface de section augmente au
fil des générations.
L’écoulement des gaz dans les voies aériennes rencontre une certaine résistance. Cette résistance
diminue au fil des générations des voies aériennes.

Typeurs : Nicolas Bernard et Valentin Racquelet
Correcteur : Quentin Gally
Physiologie respiratoire
06/02/12
C. Les fonctions non respiratoires
Le système respiratoire a aussi des rôles non respiratoires :
Participation à la régulation de l’équilibre acido-basique surtout grâce à l’élimination de CO2 (le CO2
avec l’eau forme l’acide carbonique : acide faible qui produit le tampon bicarbonate)
Échange thermique et hydrique (conditionnement de l’air inspiré)
Élimination de substances inhalées et participation à la défense immunitaire
Rôle des réflexes respiratoire : toux, éternuement, bronchoconstriction (fonction protectrice contre
les gaz nocifs)
Rôle des macrophages alvéolaires, tissulaires et de la circulation lymphatique phagocytent les
particules
Rôle du tapis mucociliaire évacue les poussières
Fonction de la circulation pulmonaire :
Réservoir sanguin(300mL de sang). Cette circulation pulmonaire est très compliante
Filtration du sang v mêlé (caillot particules...) : le caillot restera coincé dans la circulation pulmonaire,
sans ce filtre, ce caillot passerait dans la circulation gauche, boucherait une artère, et entrainerait
une ischémie, voir une nécrose.
Fonction métabolique : substances vaso-active métabolisés par l’endothélium : angiotensine I,
bradykinine, noradrénaline.
Debit respiratoire : génération d’un gradient de pression entre
les alvéoles et l’atmosphere
« Comment le poumon est maintenu et déformé dans la cage thoracique pour assurer la ventilation
alvéolaire ? »
A. Pression dans la cavité thoracique
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%