La Schizophrénie et ses Traitements

La Schizophrénie
et ses
Traitements

Sommaire
1. Introduction
2. La Maladie
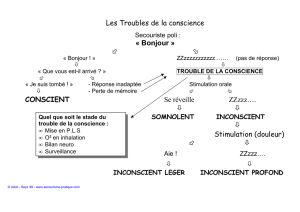
3. L’inconscient
4. Le Signe
5. Les Traitements
6. Conclusion
7. Bibliographie

1. Introduction
Schizophrénie...
... mot de treize lettres désignant littéralement « fendre l’esprit » est qui
correspond à une rupture du contact avec le monde extérieur: la folie...
Il y a toujours, d'une culture à l'autre, d'une époque à l'autre, un mal qui est
synonyme de tous les maux, un mal qui devient la projection de tous les
aspects négatifs et sombres de l'âme humaine. C'est ce mal qui devient une
malédiction, une punition des dieux, une honte familiale, une plaie pour la
société qui lui offre, bien contre son gré, le gîte.
D'après l'historien et psychiatre , Jean Garrabé (1992), " le XXème siècle est,
du point de vue de l'histoire culturelle de la folie, le siècle de la schizophrénie."
Décrite et nommée au début du siècle, cette maladie demeure, malgré les
progrès remarquables de la science médicale dans la dernière décennie, une
énigme, un mystère, le talon d'Achille de la psychiatrie moderne.
Pour plusieurs chercheurs et cliniciens, la fin du marathon est annoncée et on
a l'espoir de pouvoir isoler les causes de la schizophrénie avant la fin du
siècle. Pour d'autres, les données semblent contradictoires et il y a peu de
chance que cette maladie que les historiens consacrent comme le noeud
gordien de la psychiatrie, soit tranchée avant l'arrivée de l'an 2000. Au-delà de
la polémique scientifique, dans notre société contemporaine, la schizophrénie
est synonyme de folie et elle représente même, très souvent, la mort
psychologique de la personne qui en est affligée.

2. La Maladie
La schizophrénie est une maladie qui découle d’une modification du
fonctionnement du cerveau. Elle n’altère pas l’intelligence. Ce trouble, qui
touche 1 % de la population, atteint surtout de jeunes adultes au début d’une
vie prometteuse et se prolonge pendant plusieurs années. La schizophrénie
se manifeste par des épisodes aigus de psychose, suivis de divers
symptômes chroniques constituant un handicap.
Même si les chercheurs en médecine ne s'entendent pas encore sur la
définition exacte à donner à la schizophrénie, les données disponibles tendent
de plus en plus à démontrer qu'il s'agit d'une perturbation grave du
fonctionnement du cerveau. Dans un ouvrage intitulé The Broken Brain : The
Biological Revolution in Psychiatry, le Dr Nancy Andreasen affirme que les
données actuelles concernant l'étiologie de la maladie montrent assez
clairement que plusieurs facteurs sont en cause, dont des changements dans
la chimie et la structure du cerveau et des facteurs génétiques. Les infections
virales et les traumatismes crâniens pourraient également jouer un rôle. En
définitive, la schizophrénie recouvre probablement un groupe de troubles
apparentés ayant des causes différentes.
Le cerveau contient des milliards de cellules nerveuses. Chacune d'entre elles
émet des prolongements qui transmettent des messages aux autres cellules
nerveuses ou en reçoivent de ces dernières. Ces prolongements libèrent des
substances chimiques appelées neurotransmetteurs qui acheminent les
messages d'une cellule à l'autre. Chez les personnes atteintes de
schizophrénie, ce système de communication fonctionne mal.
De nombreuses familles de personnes atteintes de schizophrénie ont trouvé
que la comparaison établie entre le cerveau et un réseau de communication
téléphonique leur avait permis de bien comprendre la maladie. Dans
Schizophrenia : Straight Talk for Family and Friends, Maryellen Walsh
l'explique en ces termes : « Chez la plupart des gens, le réseau de
communication du cerveau fonctionne bien. Les informations de l'extérieur
sont acheminées vers le cerveau par les canaux appropriés, et les réactions
du cerveau, qui se manifestent concrètement par des sentiments, des
pensées et des actions, sont en accord avec ces perceptions... Chez les
personnes atteintes de schizophrénie les perceptions externes sont
transmises, mais les messages n'empruntent pas les canaux appropriés,
bloquent en cours de route ou n'aboutissent pas à la bonne destination».
L'évolution de la schizophrénie est parfois si lente que la famille et même le
sujet atteint peuvent mettre longtemps à se rendre compte que quelque chose

ne va pas. On appelle cette forme de dégradation lente « schizophrénie de
survenue graduelle » ou « schizophrénie insidieuse ». Une augmentation
graduelle des symptômes peut conduire ou non à un épisode aigu ou à une
crise, manifestation intense de courte durée qui associe hallucinations, idées
délirantes, troubles de la pensée et obscurcissement de la conscience de soi.
La schizophrénie survient parfois de façon rapide ou soudaine. De brusques
changements de comportement se produisent en l'espace de quelques
semaines, voire même de quelques jours. La schizophrénie de survenue
soudaine conduit habituellement à un épisode aigu assez rapidement.
Certaines personnes ne vivront que quelques crises au cours de leur vie,
d'autres, un nombre plus grand. Certaines parviennent à mener une vie à peu
près normale entre chaque épisode, tandis que d'autres se sentent très
apathiques et déprimées et sont incapables de fonctionner normalement.
Chez certaines personnes, la maladie peut dégénérer en une forme de
schizophrénie chronique, incapacité marquée et prolongée caractérisée par un
retrait social, un manque de motivation, un état dépressif et une diminution de
l'affectivité. Des symptômes aigus de moindre amplitude, tels que les idées
délirantes et les troubles de la pensée, peuvent également se manifester.
Les psychiatres distinguent deux catégories de symptômes de la
schizophrénie : les symptômes positifs et les symptômes négatifs. Cela peut
porter à confusion. Le Dr E. Fuller Torrey explique qu'on qualifie de « positifs »
les symptômes qui sont présents mais qui ne devraient pas se manifester et,
inversement, de « négatifs » ceux qui devraient être présents mais qui ne le
sont pas (Torrey, Surviving Schizophrenia : A Family Manual, édition révisée,
p. 79). On considère ce système de classification utile pour les besoins de la
recherche. Il permet d'espérer des formes de traitement plus efficaces et
facilite le pronostic dans certains cas.
Symptômes positifs
On croit que les hallucinations sont dues à une hypersensibilité et au fait que
le cerveau soit incapable d'interpréter correctement les messages de
l'extérieur et de réagir en conséquence. Une personne atteinte de
schizophrénie peut entendre des voix ou voir des choses qui n'existent pas en
réalité, ou encore ressentir des sensations inhabituelles à la surface ou à
l'intérieur même de son corps. Lorsque le sujet souffre d'hallucinations
auditives, la forme la plus fréquente, il perçoit des voix comme provenant de
l'extérieur ou de l'intérieur de son corps. Ces voix peuvent être flatteuses,
apaisantes ou neutres. Parfois, ces voix sont menaçantes, le harcèlent ou lui
font peur, ou encore lui ordonnent de faire des choses dangereuses.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
1
/
27
100%