Médecine intensive pédiatrique et néonatologique 2001

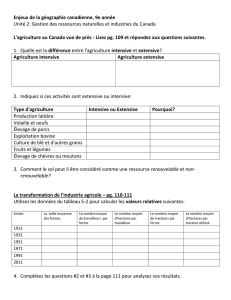
TRAITS DE LUMIÈRE Forum Med Suisse No1/2 9 janvier 2002 18
Après de nombreuses années d’ambiance sur-
voltée en médecine intensive pédiatrique et
néonatologique, le nouveau siècle demande des
preuves. Et cette année est justement caracté-
risée par l’apparition de plusieurs études mul-
ticentriques randomisées examinant sous un
angle critique des traitements bien établis.
Deux traitements ayant modifié la médecine in-
tensive pédiatrique et néonatologique au cours
de ces dernières années ont fait l’objet de telles
études.
1. L’administration prénatale de stéroïdes
pour la prophylaxie de la maladie à mem-
branes hyalines chez le petit prématuré, et
la corticothérapie postnatale dans la dys-
plasie broncho-pulmonaire.
2. Le traitement par inhalation de NO (mo-
noxyde d’azote) dans l’insuffisance pulmo-
naire hypoxique.
Nous savons bien depuis des années que l’ad-
ministration prénatale de stéroïdes abaisse la
mortalité du petit prématuré, en améliorant
d’une part la production de surfactant, pro-
blème majeur de la maladie à membranes hya-
lines, et en stabilisant d’autre part la situation
vasculaire pulmonaire. Nul n’a su pendant
longtemps quel médicament utiliser, ni à quelle
dose et à quelle fréquence. En Europe surtout,
c’est la bétaméthasone qui s’est imposée au
cours de ces dernières années. Des études en
expérimentation animale, mais entre-temps les
premières observations chez l’être humain ont
montré qu’à côté d’une amélioration de la mor-
talité, il est possible qu’il y ait un ralentissement
du développement du cerveau.
Les études cliniques sur les stéroïdes adminis-
trés en prénatal ne font ressortir aucune
preuve de risque d’atteinte cérébrale. L’admi-
nistration postnatale de dexaméthasone à des
prématurés souffrant d’une pneumopathie
chronique (dysplasie broncho-pulmonaire)
présente par contre une augmentation nette du
risque de problèmes de neuromotricité. Tout
cela a une importance non seulement pour la
médecine intensive néonatologique, mais aussi
pour la prise en charge obstétrique de la mère
ayant tendance à faire des accouchements pré-
maturés. C’est pour cette raison que l’induction
à répétition de la maturation pulmonaire par
dexaméthasone doit être revue, mais cette
même induction une seule fois, telle qu’elle est
généralement pratiquée en Suisse, semble in-
offensive du point de vue néonatologique.
Un autre dogme de médecine intensive pédia-
trique est remis en question par les premières
études randomisées sur l’inhalation de NO (mo-
noxyde d’azote) dans l’insuffisance pulmonaire
hypoxique du prématuré, du nouveau-né et de
l’enfant plus âgé. Le NO a connu une grande
vogue au milieu et à la fin des années 90, qui
a changé le décor des services de soins inten-
sifs avec les grandes bonbonnes à la tête du lit
de tous les patients souffrant d’un ARDS.
Quelques nouvelles études ont maintenant
montré que le NO parvient il est vrai à amélio-
rer à court terme l’oxygénation du patient en
hypoxie. Chez les prématurés et les patients
pédiatriques souffrant d’un ARDS, il n’a par
contre jamais été possible de démontrer que la
mortalité et/ou la durée de ventilation assistée
étaient améliorées sous NO. Une légère dimi-
nution de la mortalité a été démontrée unique-
ment chez des enfants nés à terme et présen-
tant le tableau d’une hypertension pulmonaire
primitive. Mais cela n’est pas le cas des patients
présentant des hernies diaphragmatiques.
Une leçon de ces études est qu’aucun traite-
ment ne doit être lancé sans de bonnes études
examinant les bons paramètres (endpoints).
L’introduction de nouveaux traitements, même
dans les disciplines en pleine évolution comme
la médecine intensive pédiatrique et néonato-
logique, ne doit pas se faire de manière in-
contrôlée.
Une autre leçon est que de nombreux traite-
ments pharmacologiques n’ont pas été testés
chez l’enfant, et en particulier chez le nouveau-
né, et que ces traitements sont souvent appli-
qués sans validation formelle. Le résultat est
soit que des traitements onéreux sont adminis-
trés à des enfants sans données suffisantes, soit
que des médicaments potentiellement efficaces
ne peuvent pas être utilisés pour des patients
pédiatriques, vu qu’ils ne sont pas admis. Les
deux attitudes ne sont pas dans l’intérêt de l’en-
fant. Il faut donc à l’avenir aborder le problème
de l’absence d’études sur la sécurité et l’effica-
cité chez l’enfant au niveau national ou inter-
national. C’est dans ce sens que le souvenir de
l’«Evidence Based Intensive Care Medicine»
permettra d’aborder de nouveaux rivages.
Médecine intensive pédiatrique
et néonatologique 2001
O. Baenziger
Dr O. Baenziger, PD
Division de Médecine intensive
et Néonatologie
Service universitaire de Pédiatrie
Steinwiesstrasse 75
CH-8032 Zurich

TRAITS DE LUMIÈRE Forum Med Suisse No1/2 9 janvier 2002 19
1 Barrington KJ, Finer NN. Inhaled ni-
tric oxide for respiratory failure in
preterm infants. Cochrane Library,
Issue 4: 2001; http://www.update-
software.com/ccweb/cochrane/reva
bstr/ab000509.
2 Finer NN, Barrington KJ. Nitric oxide
for respiratory failure in infants born
at or near term. Cochrane Library,
Issue 4: 2001; http://www.update-
software.com/ccweb/cochrane/reva
bstr/ab000399.htm.
3 Whitelaw A, Thoresen M. Antenatal
steroids and the developing brain.
Arch Dis Child Fetal Neonatal Ed
2000;83:F154–7.
4 Kleist P. Immer noch Waisenkinder
der Medizin. Schweiz Ärztezeitung
2001;82:2221–9.
Références
1
/
2
100%