THEME 3A – FEMININ, MASCULIN TP3 – La fonction

THEME 3A – FEMININ, MASCULIN
TP3 – La fonction testiculaire et sa régulation chez l’homme
Nous avons vu que la mise en place des organes génitaux est liée à un déterminisme génétique mais également
à la production d’hormones telles que l’AMH et la testostérone. A la puberté, cette production hormonale s’accroît
significativement, ce qui permet à l’appareil reproducteur de devenir mature et permet la production des gamètes : les
spermatozoïdes.
Problème posé : Quels sont les processus impliqués dans la production de gamètes chez l’homme ?
Matériel :
- Microscope optique et lames de coupe de testicules
- Documents
Activités et déroulement des activités
Capacités
Barème
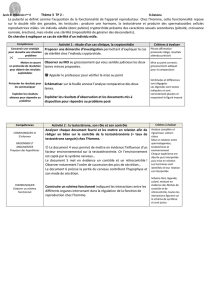
Activité 1 : Fonctionnement du testicule
1- Observez la lame histologique proposée au microscope optique
2- Complétez le document A proposé et définissez les 2 fonctions du testicule
Activité 2 : Régulation de l’activité testiculaire
3- Analysez l’ensemble des documents et reportez vos observations et interprétations dans le
tableau (document B) proposé par le professeur.
4- Complétez le schéma bilan (Document C) montrant quels sont les processus participant à la
régulation de la fonction testiculaire chez l’homme.
5- Rangez le matériel utilisé.
Observation (microscope)
Analyser, extraire des
informations
Analyser, extraire des
informations
Réalisez un schéma bilan
Gérer et organiser le poste de
travail

Document 1 : Structure et fonctionnement du testicule

Document 2 : Structure et fonctionnement du spermatozoïde
Le spermatozoïde est caractérisé par un
minimum de cytoplasme et l'ADN le plus
densément compacté connu chez les
eucaryotes. Le noyau contient seulement
23 chromosomes.
Chez l'humain, le spermatozoïde a une
tête de 5 µm par 3 µm est composé de 3
parties :
- La tête qui contient le noyau et est
recouverte de l'acrosome, organite
riche en enzymes importantes lors de
la fécondation. Lors du mouvement,
la tête tourne sur elle-même le long
d'une trajectoire hélicoïdale.
- La pièce intermédiaire qui contient
les mitochondries permettant
notamment de créer de l’énergie
(ATP) via la respiration cellulaire
nécessaire au mouvement.
- Le flagelle d'une longueur de 60 à 65
µm bat régulièrement afin de
propulser le spermatozoïde.
Dans l’éjaculat (dont le volume varie de 2 à 6 ml), on retrouve près de 200 millions de spermatozoïdes.
Détail de spermatozoïdes observés au microscope

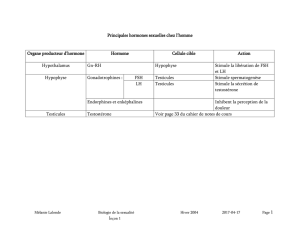
Document 3: Quelques expériences sur la fonction testiculaire et sa régulation
Expérience 1 : La castration d’un homme était autrefois pratiquée chez les eunuques chargés de la garde des
harems dans le monde musulman et en Chine. Celle ablation testiculaire ne rend pas seulement stérile, mais
entraîne une profonde modification des caractères sexuels secondaires (masse musculaire, pilosité, voix…),
une régression des glandes annexes et une disparition de la libido.
Expérience 2 : La castration bilatérale d’un jeune mâle perturbe la puberté : l’appareil génital reste infantile,
les caractères sexuels secondaires ne se développent pas. Ces troubles liés à la castration sont généralement
évités :
- Soit par une greffe de testicules, quelques soit l’endroit où elle est réalisée.
- Soit par des injections quotidiennes d’extraits testiculaires.
- Soit par des injections quotidiennes de testostérone
Expérience 3 : L’ablation ou la détérioration pathologique de l’hypophyse
(petite glande située à la base du cerveau) entraîne un arrêt de la
spermatogenèse et un arrêt de la sécrétion de testostérone.
Expérience 4 : Dans cette situation (détériotation de l’hypophyse), on
constate
- que l’ajout d’hormone FSH (Folliculo-Stimulating Hormon) rétablit la
production de spermatozoïdes mais pas la production de testostérone.
Expérience 5 : Dans cette situation (détériotation de l’hypophyse), on
constate
- que l’ajout de LH (Luteinic Hormon) rétablit la production de testostérone.
Expérience 6 : L’ablation ou la détérioration pathologique de
l’hypothalamus (zone du cerveau au-dessus de l’hypophyse) entraîne un
arrêt de la spermatogenèse et un arrêt de la sécrétion de testostérone
Expérience 7 : A l’aide d’une technique complexe, on a mis en évidence les cellules productrices de
testostérone sur des coupes fines de testicules. Les points noirs indiquent l’emplacement d’une enzyme
indispensable à la synthèse de l’hormone sexuelle mâle.

Expérience 8 : L’observation des connexions entre hypothalamus et hypophyse montre que :
Expérience 9 : L’analyse des concentrations en LH et testostérone montre que :
Expérience 10 : Effet de la testostérone sur l’hypothalamus et l’hypophyse
 6
6
 7
7
 8
8
1
/
8
100%