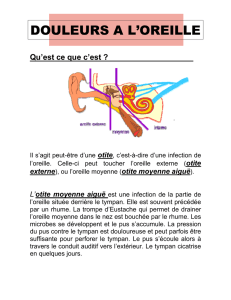
L`otite moyenne aiguë - encore en discussion

CABINET Forum Med Suisse No39 26 septembre 2001 963
Introduction
Les otites moyennes et les infections des voies
aériennes supérieures constituent les motifs
de consultation les plus fréquents en pédiatrie.
En revanche, les otites moyennes sont rares
chez l’adulte. Le diagnostic d’otite moyenne se
fait sur la base des résultats anamnestiques, cli-
niques et otoscopiques. Il persiste cependant
encore un manque de concordance évident en
ce qui concerne les critères diagnostiques [1].
La réalisation de l’examen du tympan chez l’en-
fant en bas âge est particulièrement difficile.
L’interprétation est subjective et dépend en
grande mesure de l’expérience du médecin. Le
traitement optimal de l’otite moyenne est
matière à controverse. Aux Etats-Unis, l’otite
moyenne est responsable de 42% des antibio-
tiques prescrits ambulatoirement [2]. En fai-
sant abstraction du nombre des résistances aux
antibiotiques qui a fortement augmenté ces
dernières années, il existe de grandes diver-
gences sur la nécessité et les habitudes de pres-
cription des antibiotiques dans le traitement de
l’otite moyenne [3].
De nouvelles découvertes quant à la pathogé-
nèse, l’évaluation critique des examens jus-
qu’alors réalisés ainsi que nos propres expé-
riences devraient contribuer au débat concer-
nant les controverses sur ce tableau clinique
que nous réalisons ici sous forme d’une discus-
sion entre les trois auteurs.
Partie principale
Dr Ueli Bollag, spécialiste FMH de l’enfant
et de l’adolescent (U.B.):
L’otite moyenne aiguë est désignée par certains
auteurs et par vous-même comme une inflam-
mation purulente de l’oreille moyenne évoluant
rapidement et associée à des signes d’inflam-
mation locale ou systémique [2, 4, 5]. Une défi-
nition comme celle-ci en tant que praticien ins-
tallé ne me satisfait pas. D’une part, je ne peux
pas dans le cadre de mon cabinet prouver qu’il
y ait du pus dans l’oreille moyenne et d’autre
part une telle description déclenche instanta-
nément chez le médecin une association aux
antibiotiques stéréotypée. Je ne peux et ne dé-
sire supprimer ce suffixe «-ite», mais à mon
avis l’accent doit être mis sur l’«inflammation»
et non sur le processus «infectieux». Qu’en pen-
sez-vous?
PD Dr Thomas Linder, médecin chef
en otologie et chirurgie de la base du crâne
(T.L.):
Du point de vue du clinicien exerçant en milieu
hospitalier tertiaire et de celui du chercheur,
nous avons besoin de définitions précises afin
que nous puissions parler du même tableau cli-
nique et que nous puissions en déduire les
conséquences thérapeutiques. Le diagnostic
d’otite moyenne aiguë implique la présence
d’un processus inflammatoire qui ne permet ce-
pendant pas la déduction de l’agent pathogène
possible en cause. La paracentèse constitue
pour cela le «gold-standard»nécessaire. Elle
n’est ni obligatoire dans l’algorithme diagnos-
tique ni n’est réalisable dans le cadre du cabi-
net du non-spécialiste.
Dr Christoph Berger, spécialiste de l’enfant
et de l’adolescent et en infectiologie (C.B.):
Je pars également du fait qu’il s’agit d’un pro-
cessus infectio-inflammatoire qui ne nécéssite
pas obligatoirement une antibiothérapie. Le
terme d’otite moyenne définit toutes les modi-
fications inflammatoires de l’oreille moyenne
concernant de plus également la mastoïde
et la trompe d’Eustache. Le diagnostic d’otite
moyenne est posé cliniquement sur le symp-
tôme directeur d’otalgie souvent accompagné
de signes inflammatoires généraux tel qu’un
état fébrile ainsi que par l’inflammation du tym-
pan. L’otoscopie révèle un tympan érythéma-
teux ou jaunâtre sans réflexe lumineux. Le tym-
pan peut également être bombé par l’épanche-
ment. La mobilité tympanique est diminuée ou
abolie.
L’otite moyenne aiguë est définie par une
inflammation de l’oreille moyenne derrière
un tympan primairement intact. Le diagnos-
tic est basé sur l’otalgie, l’inflammation du
tympan et, souvent, sur des signes accom-
pagnateurs d’inflammation systémique.
U.B. Nous ne divergeons donc pas en ce qui
concerne la définition d’une otite moyenne
aiguë; seulement, dans la pratique, le tableau
clinique qui se présente doit tenir compte d’une
pondération individuelle des symptômes et
des examens. La différenciation d’un catarrhe
tubaire aigu est donc d’autant plus difficile.
Comment différenciez-vous les deux tableaux
cliniques?
T.L. La différenciation entre une otite moyenne
aiguë et un catarrhe tubaire aigu est tout à fait
essentielle. On trouve dans les deux pathologies
L’otite moyenne aiguë
– encore en discussion
U. Bollaga, C. Bergerb, T. Linderc
aSpécialiste de l’enfant
et de l’adolescent, Berne
bDépartement d’infectiologie
de la clinique pédiatrique
universitaire, Zurich
cClinique d’oto-rhino-laryngologie
et chirurgie faciale, Hôpital
universitaire de Zurich
Correspondance:
Dr Ueli Bollag
Weissenbühlweg 10
CH-3007 Bern

CABINET Forum Med Suisse No39 26 septembre 2001 964
un épanchement dans l’oreille moyenne. Dans
le catarrhe tubaire aigu on ne décèle cependant
pas de signes d’infection aiguë locale ou systé-
mique (donc pas d’otalgie). De plus on ne parle
de catarrhe tubaire «aigu» que lorsqu’il ne sub-
siste pas plus de 3–6 semaines et pas au-delà;
et de catarrhe tubaire «chronique» lorsque sa
durée est de plus de 3 mois. Je ne suis pas sa-
tisfait de cette définition du catarrhe tubaire
«aigu» car l’on ne peut prédire sa durée au
moment de la pose du diagnostic. En cas de ca-
tarrhe tubaire, le tympan est en général mat,
foncé et différencié, ce qui veut dire que le
manche du marteau est nettement reconnais-
sable. L’épanchement est généralement visible,
sous forme de liquide de couleur ambre éven-
tuellement mélangé à des bulles d’air ou à une
lame aérique.
Le catarrhe tubaire décrit la formation d’un
épanchement (séreux ou muqueux) dans
l’oreille moyenne derrière un tympan intact
et généralement non inflammé. La collec-
tion liquidienne se reconnaît par otoscopie
(pneumatique) et peut être confirmée au
moyen de la tympanométrie; elle conduit à
une surdité de conduction aérienne. Une
durée de moins de 6 semaines du catarrhe
tubaire le décrit comme étant aigu, une
durée de plus de 3 mois, en revanche,
comme étant chronique.
U.B. Attendez, attendez, je me dois ici d’inter-
venir en raison de mon expérience pratique.
Je doute qu’un catarrhe tubaire, de plus en
phase aiguë, n’occasionne pas d’otalgies. L’en-
fant en bas âge ne fait pas la différence, lui,
entre la douleur sur inflammation de l’otite
moyenne aiguë et l’impression de plénitude de
l’oreille moyenne occasionnée par la collection
liquidienne du catarrhe tubaire. Il pleure tout
simplement. En ce qui concerne l’évaluation du
tympan, laissez-moi vous parler brièvement
d’un colloque de formation, tenu il y a des an-
nées de celà, dans une clinique pédiatrique hel-
vétique. J’avais à l’époque organisé un quiz au
moyen de diapositives originaux tirés de l’atlas
en couleur de Gmür, Ott et Fisch [6]. Seul peu
des pédiatres présents purent différencier les 5
examens otoscopiques décrits comme: normal,
présence de cérumen, catarrhe tubaire, «ré-
traction tympanique» et otite moyenne aiguë.
Lors de la seconde tâche consistant fondamen-
talement en une différenciation d’un status
«inflammatoire» d’un status «non-inflamma-
toire», seule juste la moitié des participants a
pu répondre correctement. Le résultats de ces
tests montre donc bien que l’évaluation du ré-
sultat otoscopique n’est pas simple et qu’il est
estimé de façon différente.
C.B. La plupart des otites moyennes chez les
enfants amenés en consultation sont diagnos-
tiquées en raison de leur mécontentement, de
leurs pleurs, de leurs douleurs, d’un état fébrile
et d’un catarrhe. Même si en règle générale un
coup d’œil seul sur le tympan est possible chez
ces enfants, l’otoscopie doit toujours faire par-
tie de l’examen clinique. Nous avons plusieurs
moyens nous aidant à prouver la présence d’un
épanchement. Je pense, p.ex. à la tympano-
métrie. Sur un patient collaborant c’est-à-dire
sur un enfant non algique, cette dernière est fa-
cile à effectuer techniquement et peut être bien
interprétée grâce à l’allure des courbes obte-
nues. Nous les utilisons donc surtout à but diag-
nostique ainsi que lors des contrôles dévolution
d’un catarrhe tubaire.
T.L. De mon côté, j’utilise souvent l’otoscopie
pneumatique. J’en vois l’indication principale
également dans le diagnostic du catarrhe tu-
baire, c’est-à-dire en cas de diminution de la
mobilité tympanique en présence d’un épan-
chement. Je me trouve cependant dans la po-
sition privilégiée de pouvoir confirmer mes
résultats chez ces patients par la pose de dia-
bolos.
U.B. Dans la pratique pédiatrique, on a souvent
recours à la tympanométrie. Cette dernière dé-
montre de façon indirecte l’épanchement dans
l’oreille moyenne de par le fait qu’elle renseigne
sur la résistance acoustique (impédance) du
tympan et de la chaîne des osselets. L’appareil
produit un son de fréquence constante (220 Hz)
ainsi que des modifications de pression dans le
conduit auditif externe. La partie du son réflé-
chi est ensuite mesurée par un microphone
intégré et traduite sous forme de tympano-
gramme. En présence d’un épanchement, la
courbe révèle généralement un aplatissement.
J’ai fait de bonnes expériences avec la réflec-
tométrie acoustique [7]. Elle est d’utilisation
facile et très agréable pour les patients, car – au
contraire de la tympanométrie – elle ne néces-
site pas une étanchéité totale du conduit audi-
tif externe. Le principe de l’examen réside dans
le principe d’un son standardisé de 80 dB qui
est émis par une bande de 1,6 à 4,7 kHz sur le
tympan dont l’énergie répercutée est ensuite
mesurée. Plus la répercussion est grande, plus
la suspicion de la présence d’un épanchement
situé derrière le tympan devient fondée.
Nous nous sommes maintenant entretenus de
façon extensive sur la valeur et les procédés
diagnostiques d’un épanchement dans l’oreille
moyenne, mais pas sur l’écoulement de
l’oreille: que dit le spécialiste ORL de l’otor-
rhée?
T.L. L’otorrhée constitue pour moi déjà une
complication de l’otite moyenne aiguë. Le tym-

CABINET Forum Med Suisse No39 26 septembre 2001 965
pan est perforé par un processus lytique et
draine l’épanchement vers l’extérieur. Selon la
définition habituelle, l’inflammation se situe
derrière un tympan primairement intact. C’est
justement chez les enfants souffrant d’otites à
répétition («otitis prone») et d’une fonction tu-
baire limitée qu’une perforation spontanée
peut mener à une brèche résiduelle persistante.
U.B. Il dépend du fait de considérer le «proces-
sus lytique»ou «a pression de fission»à l’ori-
gine de l’otorrhée pour définir s’il correspond
à une complication ou à un processus d’auto-
guérison de l’otite moyenne aiguë. Le patient,
respectivement les parents, sont généralement
alarmés par le pus s’écoulant de l’oreille. A l’in-
verse, le patient ressent cet écoulement externe
comme agréable car les douleurs diminuent
généralement de façon subite.
En pratique, lorsque l’on s’est déterminé pour
un diagnostic, la décision thérapeutique qui
s’ensuit occasionne de nombreuses contro-
verses. Je ne connais pas de meilleur exemple
pour une décision thérapeutique ne tenant pas
compte de la problématique, que celui de la
prescription d’antibiotiques en présence d’otite
moyenne aiguë. L’examen des mécanismes
infectieux et des agents pathogènes à l’origine
du tableau clinique ne correspond pas aux
connaissances sur la pathogenèse depuis long-
temps établies. Dans le cadre d’une infection
catarrhale des voies aériennes supérieures, on
observe une tuméfaction inflammatoire des
muqueuses de tout le système, nasopharynx,
trompe d’Eustache et oreille moyenne. Les sé-
crétions produites par les cellules muqueuses
de l’épithélium de l’oreille moyenne s’accumu-
lent en raison de la trompe d’Eustache. La pro-
lifération d’agents pathogènes est secondaire,
facultative et individuelle [8]. De toute évidence
des infections des voies aériennes supérieures
ne doivent pas être traitées par antibiotiques.
Je considère que, de nos jours, la prescription
primaire d’antibiotiques au vu de l’augmenta-
tion au niveau mondial des résistances des
agents pathogènes aux antibiotiques, comme
carrément non-éthique. Une analgésie suffi-
sante doit donc être au premier plan. Dans mon
expérience, de simples analgésiques tels que
l’acide acétylsalicylique ou le paracétamol ne
suffisent généralement pas, si bien que je leur
préfère l’ibuprofène, le méfénacide ou le diclo-
fénac.
C.B. Le paracétamol prescrit à des doses adé-
quates (20–25 mg/kg par dose au maximum 4
fois par jours) permet, dans notre expérience,
d’obtenir une analgésie suffisante. Notre atti-
tude quant aux antibiotiques est également ré-
servée. Comme ont pu le démontrer différentes
méta-analyses et études randomisées, l’otite
moyenne aiguë chez le patient pédiatrique a un
taux de guérison spontanée élevé: de 72–96%
[5]. Ainsi seul un des 7 ou même 17 enfants trai-
tés par antibiotiques peut profiter d’un traite-
ment débuté sans délai. Le fait que différents
critères diagnostiques ait été utilisés n’y change
rien. Bien davantage, ceci démontre que la qua-
lité du diagnostic d’otite moyenne aiguë est dé-
cisive. Il est, d’une part, unanimement accepté,
que l’antibiothérapie en cas de catarrhe tubaire
pas d’effet positif et qu’elle n’est par conséquent
pas indiquée [2]. Au-delà, le diagnostic diffé-
rentiel de l’otite moyenne aiguë d’avec les in-
fections virales des voies aériennes supérieures
n’est souvent pas possible initialement, ceci en
particulier chez les enfants en bas âge. Par
ailleurs, en l’absence de guérison spontanée,
un traitement afin d’éradiquer l’agent patho-
gène de l’oreille moyenne est nécessaire [9].
Grâce à un schéma thérapeutique comprenant
une analgésie primaire et l’utilisation en se-
conde intention des antibiotiques (après 24–48
heures), les enfants souffrants d’une otite
moyenne aiguë primaire ne nécessitant pas
d’antibiothérapie et ceux chez lesquels le diag-
nostic initial présumé était erroné peuvent être
exclus. Ceci présuppose l’exclusion des facteurs
de risques pour une otite sévère ou compliquée
ainsi qu’une information des parents et la ga-
rantie de contrôles réguliers [5]. Une antibio-
thérapie prescrite inutilement conduit non seu-
lement à des effets médicamenteux indési-
rables, est coûteuse, et a conduit en Suisse,
comme dans le monde entier, à une augmen-
tation préoccupante du nombre des bactéries
résistant aux antibiotiques [2, 10]. La prescrip-
tion d’antibiotiques nécessite pour toutes ces
raisons une bonne indication.
T.L. Je me bats depuis des années contre la
prescription de routine d’antibiotiques en cas
de suspicion d’otite moyenne aiguë et encore
davantage contre la prescription de médica-
ments anti-inflammatoires supplémentaires
dont l’inefficacité a été suffisamment docu-
mentée. La prescription d’analgésiques en
quantité suffisante est décisive. Il s’agit en cas
de diagnostic probable ou avéré d’otite
moyenne aiguë de procéder de façon plus dif-
férenciée. L’otite moyenne aiguë est un proces-
sus infectio-inflammatoire. Il nécessite la pré-
sence d’un ou de plusieurs agents pathogènes.
De nombreuses études – en Finlande en parti-
culier – se basant sur la paracentèse ont permis
de démontrer la présence d’agents pathogènes
bactériens et/ou viraux. L’intégrité du système
immunitaire de nos patients en bonne santé
permet d’obtenir un taux élevé de guérison
spontanée. L’infection est toujours ascendante,
c’est-à-dire partant de la région adénoïdienne
pour remonter le long de la trompe d’Eustache.
Si le système immunitaire du patient arrive à li-
miter l’infection dans les premières 48 heures,

CABINET Forum Med Suisse No39 26 septembre 2001 966
l’antibiothérapie est donc inutile. En revanche,
en cas d’évolution fulminante, c’est-à-dire en
cas de persistance de l’otalgie sur une durée de
plus de 36 heures souvent accompagnée d’un
état fébrile et d’une dégradation de l’état
général, je suis d’avis d’instaurer les antibio-
tiques afin d’éviter les complications de l’otite
moyenne aiguë, même si elles sont rares, telles
(labyrinthite, méningite, mastoïdite, abcès de
Bezold) encore fréquemment rencontrées au
temps de l’ère pré-antibiotique. L’évolution
dans un deuxième temps peut se faire dans le
sens d’une mastoïdite à bas bruit ne conduisant
que 4 à 12 jours après la primo-infection à une
mastoïdite aiguë. A ce propos, le système im-
munitaire, malgré l’instauration de l’antibio-
thérapie, n’arrive pas à maîtriser l’infection
causée par la mastoïdite! Il en résulte une mas-
toïdite secondaire. Nous avions pu démontrer
cette situation tirée de notre propre étude [11].
Les antibiotiques seuls ne constituent pas la ga-
rantie d’une guérison certaine! C’est pourquoi
les contrôles réguliers du patient par le méde-
cin ainsi que l’information aux parents qu’une
oreille décollée est un signal d’alarme pour une
mastoïdite et qu’un examen otologique doit être
effectué dans les plus brefs délais sont néces-
saires.
C.B. L’otite moyenne aiguë, spécialement chez
le nourrisson et l’enfant en bas âge, doit tou-
jours être appréciée en fonction de la durée à
l’anamnèse et de l’état général. Des évolutions
rares mais fulminantes peuvent mener à ce que
la mastoïdite soit une manifestation primaire
de l’otite moyenne. Ceci souligne l’importance
et la signification de contrôles rapprochés (24
heures) chez les enfants de ce groupe d’âge trai-
tés exclusivement par analgésiques.
U.B. Il nous faut donc penser à ces évolutions
dangereuses que vous venez d’évoquer, et que
par chance, nous ne voyons que rarement en
cabinet. Je suis d’ailleurs content que vous
soyez également critique vis à vis de la pres-
cription d’antibiotiques en cas d’otite moyenne
aiguë. Nous avons pu démontrer depuis plus
de 10 ans de pratique en cabinet, que seul un
enfant sur 10 nécessite une antibiothérapie
comme traitement de son otite moyenne, ceci
en raison des critères que vous avez précisé-
ment présentés auparavant [12]. En ce qui
concerne les contrôles que vous avez exigés je
suis flexible. Je fais confiance à l’information
donnée par téléphone par les parents le jour
suivant. Il a été démontré aux Etats-Unis que
ces derniers peuvent évaluer de manière fiable
le processus de guérison et que par conséquent
des contrôles réguliers par un médecin sont su-
perflus [13].
C.B. Si l’indication à une antibiothérapie est
donnée, alors il faut choisir un traitement
conduisant si possible à l’éradication de l’agent
pathogène dans l’oreille moyenne [9]. Les
pneumocoques suivis par Haemophilus in-
fluenzae et Moraxella catarrhalis sont les
agents pathogènes les plus fréquents de l’otite
moyenne aiguë. Les pneumocoques peuvent
mener à des évolutions pouvant traîner en lon-
gueur et font preuve, en Suisse également, de
résistances accrues. L’amoxycilline (50 mg/kg/j
en 2–3 doses) a parmi les antibiotiques oraux à
disposition les meilleures propriétés pharma-
codynamiques concernant la concentration ex-
tracellulaire nécessaire dans l’oreille moyenne.
En cas de non-réponse à l’amoxycilline, et si
l’on suspecte une éradication insuffisante de
l’agent pathogène de l’oreille moyenne, une
augmentation de la dose des β-lactames ainsi
qu’un traitement β-lactamase stable est néces-
saire. Une augmentation de la dose afin de sur-
Otalgie comme symptôme directeur
et
Otoscopie révélant une inflammation
du tympan
Analgésie efficace
Contrôle de l'évolution
Confirmation diagnostique,
reconnaissance des complications
Antibiothérapie ciblée an fonction de
l'indication
Choix correct, dosage et durée
Figure 1.
Otite moyenne aiguë perforante:
le tympan est fortement
érythémateux, indifférencié et
bombé. Perforation spontanée
dans le quadrant inférieur avec
écoulement purulent.
Marche à suivre en cas d'otite moyenne aiguë.

CABINET Forum Med Suisse No39 26 septembre 2001 967
jours est encore conseillée chez les enfants de
moins de 2 ans, en cas de perforation tympa-
nique avec otorrhée purulente, chez des pa-
tients immunodéprimés ou encore lors d’otites
à répétition sur une courte durée.
Après guérison de l’otite moyenne il persiste,
indépendamment de l’antibiothérapie préa-
lable, un épanchement dans l’oreille moyenne.
La poursuite ou le changement du traitement
antibiotique ne sont pas indiqués. Le liquide
disparaît généralement en l’espace de 4–8 se-
maines.
U.B. En tant que pédiatre praticien et généra-
liste nous respectons le principe fondamental
du «Primum nihil nocere». L’attitude «pru-
dente»en regard du groupe âgé de moins de 2
ans tient compte du fait qu’aussi bien du point
de vue anamnestique – l’enfant en bas âge ne
pouvant exprimer l’otalgie verbalement – que
clinique – l’otoscopie de par le rétrécissement
du conduit auditif externe par du cérumen et de
par le manque de collaboration de l’enfant ma-
lade particulièrement problématique – l’éva-
luation est rendue difficile. C’est d’ailleurs
justement dans ce cas de figure qu’il faudrait
renoncer à l’antibiothérapie et qu’il faudrait
observer l’évolution.
T.L. Notre devoir consiste entre autre à proté-
ger l’enfant en bas âge des conséquences à long
terme de l’inflammation de l’oreille moyenne;
c’est-à-dire que tout ce qui est possible doit être
entrepris afin que la situation redoutée d’«oti-
tis prone» (otites à répétition = 4/an) ne se pré-
sente pas. L’intervention doit se faire à 3 ni-
veaux: Premièrement, les otites aiguës ont un
pronostic très défavorable durant la première
année, car la pneumatisation mastoïdienne se
fait rapidement après la première année. Les
inflammations précoces empêchent une bonne
pneumatisation ce qui entraîne la persistance
de conséquences à long terme. Je préconise
donc l’indication généreuse à une antibiothé-
rapie chez les enfants âgés de moins de 2 ans.
Deuxièmement, je compte sur l’avènement de
nouveaux vaccins contre les agents pathogènes
de l’otite moyenne aiguë les plus fréquents. On
a déjà à disposition des vaccins contre les pneu-
mocoques conduisant à une réponse immuni-
taire dans le groupe 0–2 ans également. Troi-
sièmement, je considère la prophylaxie d’ex-
position: même si les cantons et communes
investissent désormais de l’argent dans la
construction de crèches, les grandes crèches
sont sans aucun doute des réservoirs des in-
fections des voies aériennes supérieures et de
l’oreille moyenne. Les petites structures sont
donc préférables aux grandes.
Figure 2.
Catarrhe tubaire aigu: le tympan
est intact, différencié, le manche
du marteau est bien délimitant
et le réflexe lumineux reconnais-
sable. A L’arrière du quadrant
inférieur on reconnaît une bulle
d’air dans le liquide couleur ambre
situé dans l’oreille moyenne.
Quintessence
Le symptôme directeur de l’otite moyenne aiguë est l’otalgie aiguë.
L’examen otoscopique et les symptômes généraux conduisent au diagnostic
correct.
Chez l’enfant en bas âge, l’otoscopie est souvent rendue difficile par des
rapports anatomiques étroits, de par l’obstruction par du cérumen ainsi
que par le manque de coopération.
Le traitement de l’otite moyenne aiguë débute par l’analgésie. En cas
d’incertitude quant au diagnostic, en raison du taux élevé de guérisons
spontanées, on peut généralement surseoir au traitement primaire par
antibiotiques. Un contrôle de l’évolution est indiqué à 24–48 heures.
Une antibiothérapie ciblée doit permettre l’éradication des agents
pathogènes bactériens et éviter le développement de résistances ainsi
que prévenir les complications.
Lorsque l’on a opté pour un traitement antibiotique, une durée de 5 jours
dès l’âge de 2 ans en règle générale suffit. L’amoxycilline est le médicament
de premier choix.
monter la résistance aux pneumocoques en ré-
sulte et l’acide clavulanique permet l’éradica-
tion de H. influenzae et M. catarrhalis produi-
sant des β-lactamases. Un traitement par
amoxycilline-clavulanate (80–90 mg/kg/j) ou
ceftriaxone (dose unique de 50 mg/kg i.v.) rem-
plit les deux exigences. Les macrolides et les cé-
phalosporines de la 2ème et 3ème génération ne
sont pas indiqués, en raison de leur efficacité
antibactérienne, lors d’échec du traitement par
ampicilline et ne devraient être choisis qu’en
cas d’allergie aux antibiotiques ci-dessus.
Comme l’ont démontré diverses méta-analyses,
un traitement antibiotique de 5 jours suffit à
traiter l’otite moyenne aiguë des enfants au-
delà de 2 ans [5]. Une antibiothérapie de 8–10
 6
6
1
/
6
100%