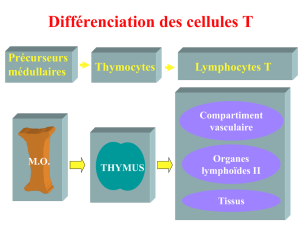
Génération des lymphocytes dans le thymus

Les lymphocytes T :
Immunité non spécifique : macrophages , polynucléaire
Immunité spécifique : cellule présentatrice d’AG = dendritique
- Macrophage
- Cellule dentritique
- Lymphocyte B
- LT
Si pas de reconnaissance, pas de reconnaissance immunitaire
Plus mise en réserve, de cette immunité spécifique : Lb mémoire
Origine des LT :
MO que cela se passe = cellule souche hématopoïétique, marqueur CD34,
reconstitution du tissus sanguins, réserve++ , auto-renouvellement sans permettre son
pouvoir de donner une cellule non différencié.
Cellule capable de donner une cellule différencié = cellules progénitrices. Pour donner
des cellules matures.
Schéma de l’hématopoïèse :
Toujours MO > 2 grandes voies de différenciation : CLP : lymphoïde & myéloïde (
plaquettes, macrophages, cellules dendritiques, PNN, PE … )
Différence entre B & T : T part dans le thymus pour maturer.
Génération des lymphocytes dans le thymus : besoin de cytokines pour cette
différenciation , protéines capables de traduire un langage entre les cellules, IL3 &
SCF
Au niveau du thymus : IL7 , FT= thymuline, thymosine, thymopoeine.
Génération des lymphocytes dans le thymus :
Thymus importance ++
Souris Nude : absence de thymus , mutation : pas de poils
Souris SCID : absence de T/B , progéniteurs : syndrome immunité défiante
sévère, mutation VDJ
Expérience : greffe de MO a partir des cellules NUDE : cellules souches =>
thymus
Avant greffe : pas de système immunitaire
Développement de l’immunité .

Besoin CST & thymus ++
Syndrome de Di Georges :
- Délétion chromosome 22 , un enfant sur 4000 : 10 000 en France
- Carence immunitaire
- Absence congénitale de thymus
- Absence de glandes PTH
- Touche des tissus de face/cou
- Anomalies cœur & aorte
Thymus :
- Organe aplati, partie antéro-supérieur du médiastin & la partie basse du cou
- 2 lobes & lobules
- Lobules entourés par une capsule de TC lâche d’où partent de courts septa
contenant les VX sanguins
- Le parenchyme thymique divisé en 2 zones distinctes :
Couche externe dense : cortex : différenciation LT
Couche interne : médullaire
La médullaire : moins peuplé en LT
Le cortex : irrigation ++
Cortex externe : lymphocytes plus grands que ceux du cortex profond =
lymphoblastes qui produisent des clones de cellules T de plus petite taille.
Immature CH3- 4- & 86 double négative thymocytes > immature CD3+ double
positive > mature CD4+ CH8- thymocytes
Rôle du thymus :
Production& éducation des LT :
1) Sélectionner des cellules capables de réagir à des AG étrangers présentés par le
CMH
LT effecteurs & mémoires ( sélection + : procédure d’apprentissage qui permet
au thymocytes de reconnaitre les molécules de classe 1 ou 2 )
2) Ne pas engendrer de réaction auto-immune éliminer les clones auto-réactifs (
sélection négative )
Ressemblance AG exogène d’un endogène : emballement => maladies ,on va
éviter les clones qui ont une forte affinité pour les AG du soi ;
2 sélections :

1) Sélection positive : cellules capables de reconnaitre les molécules de CMH
Mol2cules HLA des cellules épithéliales thymiques
Apprentissage à reconnaitre un Ag présenté par CMH
2) Sélection négative : cellules ne réagissent pas aux AG du NON soi,
élimination des cellules T auto réactive, si réaction au soi : apoptose 90%
Rôle des macrophages / CD thymiques : présentatrice d’AG
Apprentissage de ne pas réagir au AG du soi
Thymus :
- Organe lymphoïde primaire ou les précurseurs T, d’origine médullaire, se
différencient en LT matures naïfs & acquièrent un répertoire tolèrent.
- Cellule T naïve : avant rencontre AG
- Cellule T effectrice « armée » après la rencontre AG
- Principale mission après mise en place RI adaptative => mémoire
2 populations :
CD4++ : chef d’orchestre
CD8+ : participent à l’immunité cellulaire
Maturation thymique des LT :
- Permanente au cours de la vie
- Remplacement des LT qui meurent en périphérie
- « turn-over » : dégénérescence avec l’âge : baisse de la taille de l’activité du
thymus : plus un organe actif.
- Car plus on réagit contre un pathogène, plus on a de mémoires. Plus besoin du
thymus.
Un seul TCR par LT
Importance du réarrangement des gènes codant le TCR
TCR : le récepteur à l’AG des LT :
- 2 chaines GP membranaires : alpha/béta pont S-S
- Structure : comparable à Fab des IG
- Site de reconnaissance à l’épitope & de liaison à l’AG
- Monovalent
- Région variable STRUCTURE :
- 3 régions hypervariables : CDR1 CDR2 CDR3
3 CDR alpha 3 CDR Beta
- Une région constante
- 1 charnière ( H ) : S-S

- 1 région TM : AA +++
- 1 extrémité cytoplasmique
90% des LT expriment TCR alpha/ beta - 10% : TCR gamma / delta
TCR : reconnaissance de l’AG
Indirecte : nécessite la présentation de l’Ag par une molécule du CMH
- Reconnaissance restreinte par le CMH
CMH II pour les LTCD4+
CMH I LTCD8+
- Ag protéiques :
- Courts peptiques après apprêtement, linéaire
- 8-10 pour le CMH II
- >13 AA pour le CMH I
Génération des lymphocytes dans le thymus :
TCR : organisation des gènes et diversité :
- 2 types de TCR : un clone de LT n’exprime qu’un seul type de TCR de façon
irréversible.
TCR : organisation des gènes & diversité :
- Locus de la chaine alpha : chromosome 14
V alpha ( 70-80 segments ) , J alpha ( 61 segments ) , Calpha ( 1 segment )
- Locus de la chaine beta : chromosome 7 :
Vbeta ( 52 segments ) Dbeta ( 2 segments ) , j beta ( 13 segments )
Cbeta ( 2 segments )
Diversité ++ :
TCR : réarrangement des gènes : voir cours sur les IG
Molécules accessoires :
- CD4 ( Th) , CD8 ( CTL ) : Superfamille des Ig
- CD4 :
4 domaines Igs like
Liaison CMH CL II
- CD8 :
Chaine alpha, beta
2 domaines Igs like
Liaison CMH CL I

Complexe CD3 :
- δ, ξ, ς
- Motif ITAM : motif d’activation riche en tyrosine, transduction signal
intracellulaire.
Activation des lymphocytes T :
L’engagement du complexe peptide-CMH initie les processus qui conduisent à
l’assemblage du complexe de signalisation
ZAP-70 phosphoryle les molécules adaptatrices qui recrutent les composants
des différentes voies de signalisation
Activation du LT
Prolifération, production de cytokines
Capable de s’auto- phosphoryler par IL
Autres marqueurs :
CD2 CD5 CD7 : marqueurs de lignée T
CD3 transduction du signal
CD28 surface du lymphocyte & reconnu CD80/86
CD40L : co-activation / CD40
CD25 ( IL2R ) récepteur à l’IL2 : 2 cofacteur : différencie Lnaif ( RA ) &
Lmémoire ( RO)
LFA1 ICAM-1 molécules d’adhésion
Activation des lymphocytes T :
Si reconnaissance d’un AG : l’activation des cellules T naïves requiert 2
signaux indépendants
1) CMH ( peptide ) – TCR + CD4 => 1er signal
2) 2ème signal déclenché par les molécules de co-activation
Thymocyte une fois dans la circulation, on va garder un élément de contrôle sur
les clones auto-réactif = tolérance périphérique.
Synapse immunologique :
CD4 (Th) : stabilise l’interaction pour propagation du signal, ICAM => LFA-1 ;
CD28 => B7 ; CD3 => molécule de classe II du CMH
CTLA4 exprime après stimulation, bloque sortie des lymphocytes. On
développe des molécules qui bloquent le CTLA4 , on garde une activité
cytotoxique vis-à-vis de la cellule ( tumeurs, cancers )
 6
6
1
/
6
100%