UNE CARDIOPATHIE D`ORIGINE INHABITUELLE

REVUE MÉDICALE SUISSE
WWW.REVMED.CH
20 janvier 2016
148
Auteurs Drs PHILIPPE HUNGERBÜHLERa AHMED HEDJALb GRÉGOIRE GIRODc et Pr hon PIERRE BAUMANNd
Rédaction Dr PIERREALAIN PLAN
Rev Med Suisse 2016; 12: 148-51
Ce patient de 30 ans, en bonne santé
habituelle, a présenté une décompensation
psychiatrique unique d’allure psychotique,
il y a une dizaine d’années, pour laquelle il
a été régulièrement suivi. Il travaille beau-
coup, a une vie sociale intense et une acti-
vité sportive régulière.
En 2011, il consulte son médecin en
raison d’un épuisement accompagné de
symptômes dépressifs avec traits psycho-
tiques. Il est référé chez un psychiatre qui
pose le diagnostic d’un trouble bipolaire
de type II dont les épisodes dépressifs
peu vent être d’intensité sévère, avec ou
sans symptômes hypomaniaques (insom-
nie, irritabilité, tachypsychie) lors d’épi-
sodes mixtes. Un traitement de quétiapine
(Seroquel), venlafaxine (Efexor) et lithium
est alors débuté, dont les doses seront
progressivement augmentées jusqu’à at-
teindre une posologie quotidienne de 900
mg/jour pour la quétiapine, 450 mg/jour
pour la venlafaxine, la dose de lithium os-
cillant quant à elle entre 66 et 84 mmol/
jour.
Avec ces doses, le patient rapporte une
rémission de ses troubles thymiques et, à
chaque tentative de réduction des dosages
des psychotropes, il exprime une rechute
de ses symptômes avec un état de souf-
france marqué et un retentissement qui
péjore son fonctionnement global. Ce
traitement médicamenteux est accompa-
gné d’une psychothérapie spécifique à sa
maladie, utilisant une approche cognitivo-
comportementale psychoéducative.
A noter que, sur la base de nombreuses
mesures des taux plasmatiques du lithium,
de la quétiapine et de la venlafaxine, le pa-
tient est identifié comme un métaboliseur
rapide, ce qui se traduit par une discor-
dance entre les posologies très élevées des
psychotropes utilisés et des taux sériques
restant dans les fourchettes recomman-
dées, y compris pour le lithium (élimination
rénale) (tableau 1). Des tests pharmaco-
génétiques n’ont pas été effectués.
Au début 2014, le patient consulte en
raison de l’apparition d’un acanthosis ni-
gricans pour lequel, après exclusion d’un
diabète (glycémie normale à 5,8 mmol/l),
aucun examen complémentaire ne sera pro-
posé par le dermatologue. A ce moment, le
patient pèse 104 kg pour une taille de 190
cm, sa fréquence cardiaque est à 100/mi-
nute et la TAH à 124/72 mmHg.
Quelques mois plus tard, il consulte
en raison d’une symptomatologie récente
de gêne inspiratoire et de dyspnée inhabi-
tuelle lorsqu’il monte les escaliers, après
dix marches. A l’examen clinique, le pouls
est à 112/minute et la TAH à 142/90 mmHg.
L’auscultation cardiaque et pulmonaire est
normale. La glycémie (5,9 mmol/l) et les
D-dimères sont normaux, le BNP (Brain
natriuretic peptide) est à 212 pg/ml.
Etant donné le caractère totalement
inhabituel et rapidement évolutif de cette
symptomatologie, des examens cardiolo-
giques sont effectués. Une échographie
cardiaque révèle l’existence d’une cardio-
myopathie dilatée avec une fraction d’éjec-
tion (FE) effondrée à 25-30%.
Un bilan complet ne révèle pas de
cause somatique à cette cardiopathie, avec
en particulier des coronaires saines. Une
origine médicamenteuse est alors suspec-
tée (venlafaxine ou quétiapine), appuyée
par un consilium pharmacologique auprès
du Pr T. Buclin (Division de pharmacologie
clinique, CHUV), qui rapporte l’existence
de rares cas de complications cardiaques
similaires sous traitements de molécules
s’apparentant à la quétiapine (clozapine).
Le patient reçoit alors un traitement
de métoprolol et de périndopril. En paral-
lèle, un sevrage progressif de la quétiapine
est entrepris, relativement bien toléré. Une
tentative de remplacement de ce dernier
traitement par l’aripiprazole (neurolepti-
que atypique) échoue, le patient dévelop-
pant des effets secondaires neurologiques
invalidants sous la forme d’un syndrome
extrapyramidal, motivant son arrêt rapide.
Après trois mois, l’échographie montre
une normalisation de la silhouette car-
diaque et la FE remonte à 40-45%.
Dans ce contexte, seuls les traitements
stabilisateur de l’humeur (lithium) et anti-
dépresseur (venlafaxine) sont maintenus,
le tout associé à un traitement hypnotique
(flurazépam, Dalmadorm) et anxiolytique
(kétazolam, Solatran, ou lorazépam, Te-
mesta).
Depuis l’automne 2014, ce dernier
traitement médicamenteux est associé à
une psychothérapie spécifique du trouble
bipolaire, assurée par une neuropsycho-
logue utilisant une approche cognitivo-
comportementale visant principalement à
développer les connaissances du patient
concernant sa maladie en général, puis à
élaborer son autoportrait de troubles, as-
sociée à des stratégies ayant pour objectif
de prévenir des rechutes dépressives ou
hypomaniaques. L’évolution actuelle de
l’état de santé du patient est favorable
UNE CARDIOPATHIE D’ORIGINE INHABITUELLE
a FMH Médecine interne générale, 27, rue d’Orbe, 1400
Yverdon-les-Bains, b FMH en psychiatrie et psychothé-
rapie, avenue des Mousquines 4, 1005 Lausanne,
c Cardiologue, Centre hospitalier du Valais romand,
1950 Sion, d Psychopharmacologue, Département de
psychiatrie (DP-CHUV), Site de Cery, 1008 Prilly-Lausanne
[email protected] | pierre.baumann@chuv.ch
Dosages Taux plasmatiques valeurs normales
Janvier Lithium 84 mmol/j
Quétiapine 900 mg/j
Venlafaxine 450 mg/j
1,36 mmol/l (0,50-1,20 mmol/l)
419 ng/ml (100-500 ng/ml)
VEN 64 ng/ml, ODVEN: 372 ng/ml (VEN+ODVEN: 100-400 ng/ml)
Mars Lithium 66 mmol/j
Quétiapine *
Venlafaxine 450 mg/j
1,18 mmol/l (0,50-1,20 mmol/l)
–
VEN 24 ng/ml, ODVEN: 251 ng/ml (VEN+ODVEN: 100-400 ng/ml)
Mai Lithium 66 mmol/j
Aripiprazole 30 mg/j
Venlafaxine 450 mg/j
1,27 mmol/l (0,50-1,20 mmol/l)
299 ng/ml (150-500 ng/ml)
VEN 105 ng/ml, ODVEN: 363 ng/ml (VEN+ODVEN: 100-400 ng/ml)
TABLEAU 1 Doses et valeurs plasmatiques
des médicaments psychotropes
VEN: venlafaxine; ODVEN: O-desméthyl-venlafaxine; *arrêtée progressivement dès mars 2014.

COURT-CIRCUIT
WWW.REVMED.CH
20 janvier 2016 149
avec atteinte des objectifs thérapeutiques
convenus avec lui, en début de thérapie.
Questions aux spécialistes
1.
Quel suivi (clinique et biologique) est
recommandé pour les patients recevant
des médicaments psychotropes? Faut-il
régulièrement effectuer un ECG, une
échographie cardiaque, une radiographie
du thorax?
G. Girod: Les médicaments psychotropes,
en particulier les neuroleptiques et les
antidépresseurs tricycliques, sont connus
pour avoir des effets secondaires cardia-
ques. La plus grande prudence s’impose
chez les patients déjà porteurs d’une quel-
conque cardiopathie ou d’une anamnèse
familiale de mort subite. Même en l’ab-
sence de cardiopathie connue, un ECG,
une échocardiographie et une radiogra-
phie du thorax sont indiqués avant toute
introduction de psychotropes, de même
qu’à chaque augmentation ou changement
significatif de posologie. L’effet secondaire
le plus redouté est sans doute le trouble
du rythme cardiaque en relation avec un
allongement de l’intervalle QT. On évitera
tout médicament associé pouvant aussi
prolonger l’intervalle QT et, si celui-ci dé-
passe 480 ms, il convient de reconsidérer
le choix des psychotropes. L’algorithme
publié dans l’European Heart Journal par
Fanoe et coll.1 s’avère très utile pour la
prise en charge clinique des patients rece-
vant des médicaments psychotropes.
2.
En plus de ceux mentionnés ci-dessus,
d’autres paramètres (cliniques et
biologiques) doivent-ils être surveillés
chez les patients recevant de fortes doses
de psychotropes?
GG: La prévalence du diabète de type 2 et
de l’obésité est plus importante chez les
patients souffrant de troubles psychia-
triques. De plus, ils sont souvent plus
exposés aux autres facteurs de risque car-
diovasculaires (FRCV): sédentarité, taba-
gisme, HTA et dyslipidémie. En plus de
l’ECG, il convient de contrôler de manière
systématique la fréquence cardiaque (FC),
la tension artérielle (TA), le poids, ainsi
que la kaliémie, la glycémie et le profil lipi-
dique. Le tableau 2 résume les principaux
paramètres à surveiller; il est tiré d’une
mise au point de l’Agence française de sé-
curité sanitaire des produits de santé.2
3.
De manière générale, lors d’une
prescription de psychotropes, quand
un monitoring des taux plasmatique est-il
indiqué? Quelles sont les situations (et les
médicaments) pour lesquels une surveil-
lance rapprochée est plus particulièrement
indiquée?
P. Baumann: En ce qui concerne le moni-
toring plasmatique de médicaments psy-
chotropes, les recommandations publiées
par le groupe AGNP sont largement utili-
sées,3 dont aussi une version abrégée en
français qui comprend la partie générale
ainsi que des informations concernant les
antidépresseurs.4 Le tableau 3, tiré de cet
article, présente dix-sept indications pour
un dosage plasmatique. Les indications
principales sont la suspicion d’un manque
d’observance, le risque d’interactions mé-
dicamenteuses, les problèmes somatiques
pouvant modifier la cinétique du médica-
ment, la non-réponse à un médicament
administré à des doses cliniques. Les
experts 3,4 ont élaboré un classement des
médicaments selon leur niveau de recom-
mandation pour le monitoring. Le niveau
de recommandation est de «1» (fortement
recommandé) pour le lithium, pour lequel
un monitoring est obligatoire vu sa toxi-
cité potentielle et les marges thérapeu-
tiques étroites. Le dosage de l’agomélatine
n’atteint que le niveau «4» (potentielle-
ment utile), car sa très courte demi-vie
plasmatique et l’absence totale d’études
en relation avec son monitoring ne justi-
fient guère son dosage plasmatique. Les
niveaux de recommandation varient ainsi
entre 1 et 4 pour les antidépresseurs. Le
niveau atteint 2 (recommandé) pour les
antidépresseurs tricycliques, tandis qu’il
varie entre 2 et 3 (utile) pour les ISRS (ta-
bleau 4 de la référence 4). Pour les anti-
psychotiques, le niveau 1 est par exemple
atteint pour la clozapine, l’olanzapine,
l’amisulpride et l’halopéridol, tandis qu’il
n’est que de 2 pour la rispéridone et la
quétiapine. Il n’est toutefois pas exclu que
dans une nouvelle version, les experts pro-
posent des changements, en tenant compte
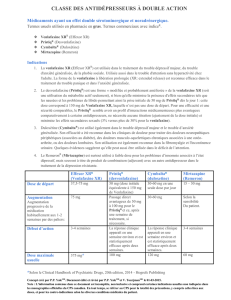
TABLEAU 3 Indications pour le dosage plasmatique
de médicaments psychotropes DPM
• Optimisation de la posologie après une première prescription ou après un ajustement de la posologie
• Médicaments pour lesquels le DPM est obligatoire pour des raisons de sécurité (par exemple: lithium)
• Suspicion de non-compliance totale ou partielle à la médication
• Absence ou insuffisance de réponse clinique, même en présence de doses adéquates
• Traitement combiné avec un médicament connu pour son potentiel d’interactions ou suspicion
d’interactions médicamenteuses
• DPM dans le cadre de programmes de pharmaco vigilance
• Prévention de rechute lors d’un traitement de maintenance
• Récurrence lors d’un traitement à dose adéquate
• Présence d’une particularité génétique dans le métabolisme du médicament
(déficience génétique, multiplication de gènes)
• Effets secondaires, malgré l’utilisation de doses généralement recommandées
• Patientes enceintes ou allaitantes
• Enfants et adolescents
• Patients âgés (> 65 ans)
• Patients souffrant d’un handicap mental
• Patients souffrant d’une maladie somatique pouvant influencer la pharmacocinétique
(insuffisance hépatique ou rénale, maladie cardiovasculaire)
• Psychiatrie et médecine légale
• Problèmes survenant après le passage d’une forme originale d’un médicament à une forme générique, et vice versa
(Tiré de réf.4).
Avant traitement A mois A mois Tous les mois Tous les ans Tous les ans
Poids IMC XXXX
Périmètre
ombilical X
Glycémie à jeun XX X
Bilan lipidique XX X
TA et FC XX X
(Tiré de réf.2).
TABLEAU 2 Suivi des patients sous traitement antipsychotique

REVUE MÉDICALE SUISSE
WWW.REVMED.CH
20 janvier 2016
150
des développements récents. En particu-
lier, on considère aujourd’hui davantage
les indications ciblées sur la sécurité des
médicaments (QT, problèmes métaboli-
ques, etc.). Le monitoring de médicaments
présentant des effets secondaires dans ces
domaines sensibles pourrait ainsi gagner
en importance.
4.
Une posologie telle que celle reçue
par ce patient se justifie-t-elle? Et si
oui, dans quelles situations?
PB: Le médecin traitant peut aujourd’hui
avantageusement baser sa stratégie de
traitement d’un trouble bipolaire sur des
recommandations (guidelines) internatio-
nales.5,6 La situation du patient suggère
que sa médication a été inhabituelle, vu
qu’elle a compris trois médicaments psy-
chotropes pour le traitement du trouble
bipolaire. Sans que cela ait été précisé, il
n’avait probablement guère répondu à des
premiers traitements, ce qui a eu comme
conséquence des posologies «off-label»
pour la quétiapine et la venlafaxine. De
plus, les taux de lithium sont élevés, bien
au-delà de la limite supérieure des mar-
ges thérapeutiques recommandées (0,5-
0,8 mmol/l).7 Il est intéressant de consta-
ter que la combinaison de médicaments
est effectivement recommandée dans des
situations où une monothérapie s’avère
insuffisante, mais jamais à des doses «off-
label».5,6 L’association lithium et quétiapine
est considérée comme «premier choix»
dans les stratégies proposées pour le trai-
tement de maintien dans le trouble bi-
polaire, lorsqu’une combinaison de deux
médicaments s’avère nécessaire.5
Dans le cas présent, où le patient a vu une
rechute dès que la posologie a été réduite,
l’approche choisie est compréhensible, mais
des précautions comme celles présentées
par le cardiologue doivent absolument être
respectées.
Lorsqu’on prescrit une bi ou une trithé-
rapie, il s’agit d’évaluer les risques d’une
interaction pharmacocinétique et phar-
macodynamique, dont les conséquences
peuvent être une augmentation des effets
adverses. L’association de lithium avec la
venlafaxine et la quétiapine présente un
risque d’interaction pharmacocinétique
faible. En effet, ni la venlafaxine ni la qué-
tiapine ne sont des inhibiteurs puissants
du cytochrome P450. Le tableau régulière-
ment publié par le Département de phar-
macologie clinique des HUG, disponible
sous forme de carte et sur le web (www.
hug-ge.ch/sites/interhug/files/structures/
pharmacologie_et_toxicologie_cliniques/
documents/interactions_medicamenteuses
_et_cyp450.pdf) nous informe que c’est le
CYP2D6 qui est la principale enzyme im-
pliquée dans le métabolisme de la venla-
faxine, tandis que pour la quétiapine, c’est
le CYP3A4 qui prédomine.
Les risques d’interactions pharmacodyna-
miques sont relativement faibles. Cepen-
dant, les hautes doses de venlafaxine, qui
est un puissant inhibiteur de la recapture
de la sérotonine, en association avec le li-
thium,8-10 dont le profil pharmacologique
est caractérisé par une composante séro-
toninergique, pourraient favoriser l’appa-
rition d’un syndrome sérotoninergique.11
Par contre, les taux plasmatiques de ven-
lafaxine et de quétiapine (tableau 1) prati-
quement dans les marges thérapeutiques
recommandées par le groupe AGNP,3 sont
rassurants, malgré les doses élevées. Cette
situation illustre l’apport du monitoring
thérapeutique lors d’une réponse théra-
peutique insuffisante malgré des doses
maximales administrées.
La poursuite du traitement chez ce patient
bipolaire comprend une association de li-
thium avec la venlafaxine. Cette stratégie
trouve sa confirmation dans une étude
récente qui a révélé qu’un antidépresseur
(y compris la venlafaxine) en monothéra-
pie favorise le passage en phase manique
(switch), tandis que sous traitement com-
biné (stabilisateur d’humeur + antidépres-
seur), ce risque est très faible.12
5.
De telles doses de médicaments
psychotropes sont-elles fréquemment
utilisées?
PB: La pratique clinique quotidienne ob-
servée suggère que de telles doses sont
parfois prescrites. Cependant, des études
«épidémiologiques» précises manquent.
Des données non publiées et recueillies
dans le cadre d’un projet de pharmacovi-
gilance en psychiatrie (AMSP) révèlent
que la pres cription de doses «off-label» de
médicaments psychotropes est relative-
ment rare (environ 2% au maximum), sauf
pour l’olanzapine, la quétiapine, la mir-
tazapine et l’escitalopram (> 10%). Sur
2843 (3165) patients traités avec la venla-
faxine (respectivement la quétiapine), 2,4%
(12,9%) d’entre eux recevaient des doses
«off-label» (respectivement 450 mg/jour
et 2000 mg/jour) (R. Grohmann, S. Stüb-
ner, A. Kons tandinidis, communication
personnelle).
Chez des patients métaboliseurs ultrara-
pides (CYP2D6) en particulier, il est re-
commandé d’augmenter la dose de 50%
(voire davantage) par rapport à la dose
moyenne habituelle. C’est le cas pour le
zuclopenthixol et l’aripiprazole, la clomi-
pramine et la paroxétine, mais les auteurs
évitent de proposer des doses «off-label».13
6.
La cardiomyopathie peut-elle être due
à l’association de ces (très) fortes
doses de psychotropes?
GG: Dans de rares cas, la quétiapine est
décrite comme pouvant causer une insuf-
fisance cardiaque congestive (Compendium
suisse des médicaments). Un cas de choc
cardiogène réversible à l’arrêt du traite-
ment à doses usuelles de venlafaxine a
également été rapporté chez un patient
sans cardiopathie connue.14 Le lithium est
quant à lui contre-indiqué en cas de mala-
die cardiovasculaire, en particulier en cas
d’insuffisance cardiaque. Il est donc fort
probable que la cardiopathie présentée
dans ce cas présent puisse être secondaire
à la prise de quétiapine et de venlafaxine,
peut-être aggravée par la prise concomi-
tante de lithium. A plus forte raison, l’as-
sociation à forte dose de ces trois médica-
ments renforce l’hypothèse de causalité.
7.
L’acanthosis nigricans peut-il être un
marqueur d’un potentiel «surdosage»
de psychotropes?
PB: L’acanthosis nigricans est une pa-
thologie associée avec une résistance à
l’insuline et des troubles métaboliques,
notamment chez des patients obèses et
diabétiques.15,16 Or, de nombreux antipsy-
chotiques ont comme effet secondaire une
prise de poids, avec comme conséquence
des troubles métaboliques et un diabète,17
mais rien ne prouve qu’un acanthosis ni-
gricans soit un effet secondaire direct des
antipsychotiques. Les observations que ces
médicaments contribuent indirectement
au développement de cette pathologie der-
matologique sont extrêmement rares.15,18
En particulier, la littérature ne mentionne
pas l’apparition d’acanthosis nigricans après
quétiapine ou lithium, mais seulement après
aripiprazole, chez un jeune patient qui
avait pris du poids sous ce traitement.15
1 Fanoe S, Kristensen D, et al. Risk of arrhythmia
induced by psychotropic medications: A proposal for
clinical management. Eur Heart J 2014;35:1306-15.
2 www.jle.com/download/--met-291434-mise_au_point_
suivi_cardio_metabolique_des_patients_traites_par_
antipsychotiques-Vd7P438AAQEAABAr7yQAAAAC.pdf
3 Hiemke C, Baumann P, Bergemann N, et al. AGNP
consensus guidelines for therapeutic drug monitoring in
psychiatry: Update 2011. Pharmacopsychiatry 2011;44:
195-235.
4 Baumann P, Rougemont M, Corruble E, Hiemke C,
Groupe A-D. Dosages plasmatiques des médicaments
antidépresseurs. Rev Med Suisse 2013;9:577-86.
5 Yatham LN, Kennedy SH, Parikh SV, et al. Canadian
Network for Mood and Anxiety Treatments (CANMAT)
and International Society for Bipolar Disorders (ISBD)

COURT-CIRCUIT
WWW.REVMED.CH
20 janvier 2016 151
collaborative update of CANMAT guidelines for the
management of patients with bipolar disorder: Update
2013. Bipolar Disord 2013;15:1-44.
6 Grunze H, Vieta E, Goodwin GM, et al. The World
Federation of Societies of Biological Psychiatry (WFSBP)
guidelines for the biological treatment of bipolar
disorders: Update 2012 on the long-term treatment of
bipolar disorder. World J Biol Psychiatry 2013;14:154-219.
7 Calanca A, Bryois C, Buclin T. Vade-mecum de théra-
peutique psychiatrique. 10th ed. Genève: Editions Méde-
cine et Hygiène; 2011, 220 p.
8 Liberek C, Aubry JM, Baud P. Manic switch and
serotonin syndrome with venlafaxine-lithium-valproate
association. Therapie 2006;61:531-3.
9 Mekler G, Woggon B. A case of serotonin syndrome
caused by venlafaxine and lithium. Pharmacopsychiatry
1997;30:272-3.
10 Magalhaes P, Alves G, A LL, Falcao A. Clinical drug-drug
interactions: Focus on venlafaxine. Drug Metabol
Personal Ther 2015;30:3-17.
11 Isbister GK, Buckley NA, Whyte IM. Serotonin toxicity:
A practical approach to diagnosis and treatment. Med J
Aust 2007;187:361-5.
12 Viktorin A, Lichtenstein P, Thase ME, et al. The risk of
switch to mania in patients with bipolar disorder during
treatment with an antidepressant alone and in combina-
tion with a mood stabilizer. Am J Psychiatry 2014;171:
1067-73.
13 Kirchheiner J, Nickchen K, Bauer M, et al. Pharmaco-
genetics of antidepressants and antipsychotics: The
contribution of allelic variations to the phenotype of drug
response. Mol Psychiatry 2004;9:442-73.
14 Charniot JC, Vignat N, Monsuez JJ, et al. Cardiogenic
shock associated with reversible dilated cardiomyopathy
during therapy with regular doses of venlafaxine. Am J
Emerg Med 2010;28:256.e1-5.
15 Manu P, Al-Dhaher Z, Dargani N, Correll CU. Acantho-
sis nigricans during treatment with aripiprazole. Am J
Ther 2014;21:e90-3.
16 Quatrano NA, Loechner KJ. Dermatologic manifesta-
tions of endocrine disorders. Curr Opin Pediatr 2012;24:
487-93.
17 De Hert M, Detraux J, van Winkel R, Yu W, Correll
CU. Metabolic and cardiovascular adverse effects
associated with antipsychotic drugs. Nat Rev Endocrinol
2011;8:114-26.
18 Amed S, Dean H, Sellers EA, et al. Risk factors for
medication-induced diabetes and type 2 diabetes. J
Pediatr 2011;159:291-6.
à lire
à lire absolument
Dr Gilbert Abetel, Orbe;
Dr Cédric Amstutz, Estavayer-le-Lac;
Dr Patrick Bovier, Lausanne;
Dr Vincent Guggi, Payerne;
Dr Philippe Hungerbühler, Yverdon-les-Bains;
Dr Pierre-André Luchinger, Bulle;
Dr Ivan Nemitz, Estavayer-le-Lac;
Dr Pierre-Alain Plan, Grandson
COMITÉ DE LECTURE
Interrogez le spécialiste de votre choix.
Posez-lui des questions directement en lien
avec un problème de médecine de premier
recours auquel vous avez été confronté.
Envoi des textes à: [email protected] (avec
mention rubrique «court-circuit»)
SOUMETTEZ UN CAS
1
/
4
100%