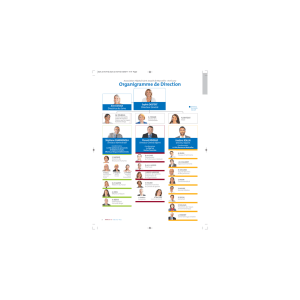
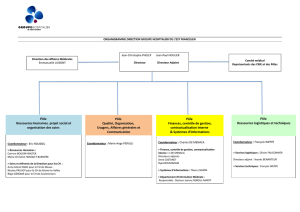
Le directeur de soins coordonnateur des activités médico

Georges BOURROUNET - Mémoire de l’École Nationale de la Santé Publique - 2004
RENNES
DIRECTEUR DES SOINS
Promotion 2004
LE DIRECTEUR DES SOINS
COORDONNATEUR DES ACTIVITÉS
MÉDICO-TECHNIQUES :
POURQUOI ? ET POUR QUOI FAIRE ?
UNE RÉPONSE FACE AUX ENJEUX DE L’H ÔPITAL ?
Georges BOURROUNET

Georges BOURROUNET - Mémoire de l’École Nationale de la Santé Publique - 2004
Remerciements
Nous tenons particulièrement à remercier :
Mme Marthe BISLY
Coordonnateur Général des Soins au C.H.U de Montpellier
Mme Jacqueline DUVIGNAC
Coordonnateur Général des Soins au C.H de Carcassonne
Mme Nicole ROYER - COHEN
Directeur des Soins au C.H.U de Toulouse
Mme Francine RUMEAUX
Directeur des Soins au C.H.U de Montpellier
L’ensemble des Équipes de Direction
Qui nous ont accueilli, conseillé et encouragé à l’occasion de ce mémoire de fin d’études.
Ainsi que tous les professionnels qui ont bien voulu se prêter au jeu de l’interview et que
nous remercions pour l’authenticité de leurs discours.
« Tu as assemblé la tente de manière à ce qu’elle forme un tout »
Exode 26.11

Georges BOURROUNET - Mémoire de l’École Nationale de la Santé Publique - 2004
Sommaire
1 INTRODUCTION...............................................................................................................1
1.1 Le constat................................................................................................................1
1.2 La problématique....................................................................................................2
1.3 Les hypothèses......................................................................................................3
2 CADRE CONCEPTUEL..................................................................................................4
2.1 Le Plateau Médico-Technique...............................................................................4
2.2 Le Coordonnateur des Activités Médico-Techniques.......................................5
2.3 Le système hospitalier...........................................................................................7
2.3.1 D’une logique du cloisonnement..............................................................................7
2.3.2 Vers une logique de la coopération .........................................................................9
2.4 Définitions des concepts théoriques.................................................................12
2.4.1 Les concepts de décloisonnement, de coopération, les mécanismes de
coordination............................................................................................................12
2.4.2 Le concept de leadership.......................................................................................13
2.4.3 Le concept d’identités collectives...........................................................................14
2.4.4 Les défis du Directeur des Soins : le management de la multidisciplinarité et la
quête de l’interdisciplinarité....................................................................................16
2.4.5 Les concepts de pluridisciplinarité, d’interdisciplinarité, de transdisciplinarité et
de transversalité :...................................................................................................17
2.4.6 Le concept de processus .......................................................................................19
2.4.7 Les notions de projet de soins, de chaîne du soin et de chemin clinique.............20
2.4.8 Le concept de plus-value et de valeur ajoutée......................................................21
2.4.9 Le concept d’expertise professionnelle..................................................................22
3 ÉTUDE DE TERRAIN...................................................................................................23
3.1 La méthodologie...................................................................................................23
3.1.1 Analyse systémique................................................................................................23
3.1.2 Analyse stratégique................................................................................................25
3.2 Les limites de l’étude ...........................................................................................25
3.3 Les pré requis : la pré enquête, la recherche documentaire..........................26
3.3.1 La pré enquête .......................................................................................................26
3.3.2 La recherche documentaire...................................................................................27

Georges BOURROUNET - Mémoire de l’École Nationale de la Santé Publique - 2004
3.4 L’enquête...............................................................................................................30
3.4.1 Le recueil de données............................................................................................30
3.4.2 L’échantillonnage....................................................................................................31
3.5 Le traitement des données..................................................................................31
3.5.1 Choix d’une méthode et d’un outil..........................................................................31
3.5.2 Présentation du logiciel ALCESTE........................................................................32
3.5.3 Intérêt et limites de la méthode..............................................................................33
3.5.4 Phase d’analyse.....................................................................................................33
3.6 Les résultats : Des représentations de la fonction au prisme des logiques
professionnelles...................................................................................................33
3.6.1 Paroles de Directeurs :...........................................................................................34
3.6.2 Paroles de Directeurs des Soins et de Coordonnateur Général des Soins :........39
3.6.3 Paroles de médecins, biologistes, radiologues, pharmaciens..............................45
3.6.4 Les attentes des collaborateurs Cadres et Cadres Supérieurs médico-
techniques :............................................................................................................46
3.6.5 Les coordonnateurs médico-techniques................................................................50
3.6.6 Les professionnels paramédicaux – Techniciens de laboratoire, manipulateurs
d’électroradiologie médicale, préparateurs en pharmacie....................................53
3.6.7 Synthèse générale des entretiens : .......................................................................55
4 PLANS D’ACTIONS......................................................................................................57
4.1 Légitimer notre positionnement dans l’institution...........................................57
4.2 Mettre en œuvre une politique de soins médico-techniques.........................58
4.2.1 Dans le cadre de l’Imagerie Médicale....................................................................59
4.2.2 Dans le cadre de la Biologie ..................................................................................62
4.2.3 Dans le cadre de l’organisation des Pharmacies..................................................64
4.2.4 Les stratégies d’actions interdisciplinaires du Directeur des Soins.......................64
5 CONCLUSION ...............................................................................................................69
Bibliographie...........................................................................................................73
Liste des annexes..................................................................................................I

Georges BOURROUNET - Mémoire de l’École Nationale de la Santé Publique - 2004
Liste des sigles utilisés
A.N.A.E.S : Agence Nationale d’Accréditation et d’Évaluation en Santé
A.N.C.O : Association Nationale des Coordonnateurs de plateaux médico-
techniques
A.P – H.P : Assistance Publique des Hôpitaux de Paris
C.E : Comité d’Établissement
C.G.S : Coordonnateur Général des Soins
C.H.G : Centre Hospitalier Général
C.H.U : Centre Hospitalier Universitaire
C.L.I.N : Comité de Lutte contre les Infections Nosocomiales
C.M.E : Commission Médicale d’Établissement
C.M.T : Cadre Médico-Technique
C.O.M : Contrat d’Objectifs et de Moyens
C.P.M.T.R : Coordonnateur de Plateau Médico-Technique et de Rééducation
C.S.M.T : Cadre Supérieur Médico-Technique
C.S.S.I : Commission du Service des Soins Infirmiers
C.T.E : Comité Technique d’Établissement
D.R.H : Directeur des Ressources Humaines
D.S : Directeur des Soins
D.S.c.a.m.t. : Directeur des Soins, Coordonnateur des Activités Médico-Techniques
D.S.S.I : Direction du Service de Soins Infirmiers
E.N.S.P : École Nationale de la Santé Publique
G.B.E.A : Guide de Bonne Exécution des Analyses de biologie médicale
G.P.E.C : Gestion Prévisionnelle des Emplois et des Compétences
G.R.H : Gestion des Ressources Humaines
I.D.E : Infirmière Diplômée d’État
P.A.C.S : Picture Archiving and Communication System
R.T.T : Réduction du Temps de Travail
S.N.M.K.S : Syndicat National des Masseurs Kinésithérapeutes Salariés.
U.I.P.A.R.M : Union Inter Professionnelle des Associations de Rééducateurs et Médico-
techniques
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
1
/
93
100%