Xeroderma Pigmentosum

Xeroderma Pigmentosum
Source : http://asso.orpha.net/AXP/debut.htm
Le XP est une maladie génétique autosomique (elle touche les deux sexes) et récessive
(les deux parents sont porteurs du gène déficient).
C’est en 1870 que le Docteur KAPOSI, dermatologue hongrois, lui donna son nom,
faisant référence ainsi à la peau en parchemin et à la pigmentation hétérogène des parties
exposées au soleil qu’une série de malades présentait.
Sa fréquence varie de 1 naissance pour 1.000.000 en Europe et aux Etats-Unis à 1
naissance pour 100.000 au Japon, dans les pays du Maghreb ou au Moyen-Orient.
En France, le nombre de malades est estimé entre 60 et 70, la plupart étant d’origine
maghrébine.
Il y a sans doute entre 3000 et 4000 malades dans le monde, beaucoup d’entre eux
n’étant pas identifiés.
1- Caractéristiques cliniques
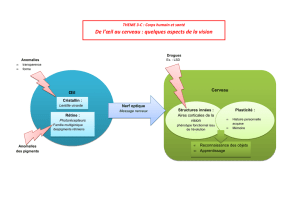
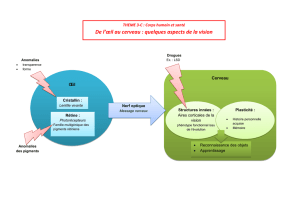
Cette maladie est liée à une hypersensibilité aux rayons Ultraviolets.
XP Classique
Elle se caractérise par l’apparition dès les premiers mois
d’érythèmes sévères pour une exposition minime au soleil
d’éphélides (taches de rousseur) sur le visage et le cou
de photophobie
d’altérations de la peau exposée au soleil.
Ces lésions dégénèrent précocement en cancers cutanés dès 2 ans, en anomalies
oculaires dès 4 ans (conjonctive, cornée), avec une fréquence environ 4000 fois plus élevée
que dans la population normale.
Des manifestations neurologiques ou des anomalies du développement beaucoup plus
rares, peuvent être associées.
L’espérance de vie des patients XP classiques est réduite à 15-20 ans. Elle dépend de
la sévérité de l’atteinte.
XP variant
Cette forme représente 20 à 25% des patients XP. Les premiers signes apparaissent
plus tardivement (entre 15 et 40 ans). La progression de la maladie est beaucoup plus lente
et l’espérance de vie considérablement plus grande (mais toutefois inférieure à celle de la
population normale).
2- Caractéristiques génétiques
Les cellules des XP classiques sont déficientes dans les étapes précoces de la
réparation de l’ADN par excision-resynthèse, celles des XP variants présentent plutôt un
défaut au niveau de la tolérance des lésions au moment de la réplication.

On a dénombré en tout 8 gènes différents dont on connaît les localisations, donnant
une classification en 7 groupes pour le XP classique (de A à G) et 1 pour le XP variant. Les
différents symptômes, leur quantité et l’âge d’apparition varient en fonction des gènes mutés.
XPA
Forme très sévère avec anomalies neurologiques importantes.
Absence totale de réparation par excision.
XPB
Très rare (3 cas dans le monde),
recouvrement avec le syndrome de Cokayne.
XPC
La plus fréquente,
absence totale de problèmes neurologiques.
XPD
Très hétérogène par la différence des anomalies.
Toujours accompagné d’anomalies neurologiques plus ou moins importantes.
XPE
Rare. Symptômes relativement légers.
XPF
La réparation est totale mais extrêmement lente.
Elle concerne presque exclusivement la population japonaise.
XPG
Très rare, elle ne concerne que quelques patients,
recouvrement avec le syndrome de Cokayne.
3- Moyens de traitements actuels
Il n’existe actuellement aucun traitement curatif
Ce qui se révèle le plus efficace est la réduction maximale de l’exposition à la lumière
du jour ou de certaines lumières artificielles, ce qui induit un mode de vie très astreignant
mais indispensable pour ralentir l’évolution de la maladie.
usage intensif de crèmes très haute protection (indice SPF 50+),
lunettes solaires (masques de ski),
chapeaux, masques, gants, vêtements protecteurs,
filtres anti UV sur les vitres de la maison et des voitures,
lampes à incandescence normale,
suspicion envers toute source lumineuse artificielle non quantifiée.
Doit s’ajouter un suivi régulier (tous les 2 ou 3 mois) chez un dermatologue. Chaque
lésion suspecte est détruite localement ou enlevée chirurgicalement avec recouvrement par
greffe de peau non exposée si nécessaire.
Diagnostic avant la naissance
Dans les familles où un enfant est atteint un conseil génétique est nécessaire. On peut
réaliser une détection anténatale du XP.
Etant donné le diagnostic très sombre de la maladie, cette détection reste un moyen de
la prévenir. Mais actuellement, ce test ne peut plus être réalisé en France, c’est le laboratoire
CNRS du Dr SARASIN qui s’en chargeait bénévolement auparavant.
Un espoir pour l’avenir
Les gènes ayant été clonés au début des années 90, des recherches en thérapie
génique ont été entreprises. Chaque « petit pas » est encourageant.
1
/
2
100%