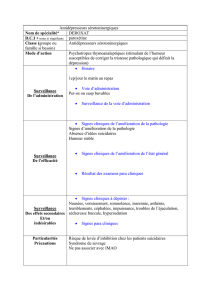
Troubles de l`humeur et conduites suicidaires

Orthophonie "Les troubles de l'humeur et les conduites suicidaires" Année Universitaire 2009-2010
Faculté de Médecine Montpellier-Nîmes
F. JOLLANT (Mise ligne 13/11/09 – LIPCOM-RM)
Partie I.
Partie
I.
Les troubles de l’humeur
Enseignement d’Orthophonie
Dr. Fabrice JOLLANT
Plan du cours
1. Introduction
2. Les épisodes thymiques
3. Les troubles de l’humeur
4
Tit t
4
.
T
ra
it
emen
t
5. Un mot d’étiologie

Orthophonie "Les troubles de l'humeur et les conduites suicidaires" Année Universitaire 2009-2010
Faculté de Médecine Montpellier-Nîmes
F. JOLLANT (Mise ligne 13/11/09 – LIPCOM-RM)
1. Introduction
Des troubles décrits depuis longtemps
TbldéitdèlGèAti
•
T
rou
bl
es
dé
cr
it
s
dè
s
l
a
G
r
è
ce
A
n
ti
que
• Mélancolie = « bile noire »
– Tempérament mélancolique
– Influence de Saturne
– Hippocrate (460-357 av JC)
– Rôle de la consommation immodérée de vin, des passions,
perturbation des cycles de sommeil, automne
•Manie
– Episodes mixtes (Soranus d’Ephèse)
– Alternance bi
p
olaire, caractéristi
q
ues
p
s
y
choti
q
ues, début
pqpyq
jeune (Aretaeus de Cappadocia)

Orthophonie "Les troubles de l'humeur et les conduites suicidaires" Année Universitaire 2009-2010
Faculté de Médecine Montpellier-Nîmes
F. JOLLANT (Mise ligne 13/11/09 – LIPCOM-RM)
La théorie des humeurs
(Hippocrate Polybes Empeclodes Galien)
(Hippocrate
,
Polybes
,
Empeclodes
,
Galien)
Humeur tempérament Élément Saison
Sang Sanguin Air Printemps
Bile jaune Colérique Feu Été
Bile noire
Mélancolique
Terre
Automne
Bile
noire
Mélancolique
Terre
Automne
Phlegme Phlegmatique Eau Hiver
Les troubles de l’humeur sont des troubles
fréquents
Prévalence sur
1
i(%)
Prévalence sur
1(%)
Prévalence vie
tiè (%)
56 [4-8]16Trouble dépressif bref
-210Trouble dépressif mineur
335 [3-6]Trouble dysthymique
4 [2-7]7 [3-10]12 [5-17]Épisode dépressif Majeur
1
mo
i
s
(%)
1
an
(%)
en
tiè
re
(%)
-0.5-1.40.5-6.3C
y
cloth
y
mie
--0.3-4.8Trouble Bipolaire II
04-0.50.9-1.30-2.4Trouble bipolaire I
5-1010-1520-25Spectre unipolaire
récurrent
yy
0.4-0.50.5-1.42.6-7.8Spectre Bipolaire
--2.6-7.8Hypomanie et hypo récurente
brève
(d’après Rihmer et Angst)
Etats-Unis et Europe, 8 études

Orthophonie "Les troubles de l'humeur et les conduites suicidaires" Année Universitaire 2009-2010
Faculté de Médecine Montpellier-Nîmes
F. JOLLANT (Mise ligne 13/11/09 – LIPCOM-RM)
Les troubles de l’humeur sont très
récidivants
Pltid’étd
P
opu
l
a
ti
on
d’ét
u
d
e:
380 sujets en rémission
d’un trouble dépressif majeur
15 ans de suivi
105 sujets en rémission
105
sujets
en
rémission
pendant 5 ans
(Mueller et al. 1999)
Les patients passent la moitié de leur vie
symptomatiques
Pas de symptôme
Symptômes dépressifs subsyndromiques
Dépression mineure
Dépression majeure
41.5%
16.5%
26.7%
15.3%
(Judd et al. AGP 1998)

Orthophonie "Les troubles de l'humeur et les conduites suicidaires" Année Universitaire 2009-2010
Faculté de Médecine Montpellier-Nîmes
F. JOLLANT (Mise ligne 13/11/09 – LIPCOM-RM)
La dépression: trouble comorbide fréquent
des maladies physiques
Maladie physique Prévalence de la dépression (%)
Maladies cardiaques 17
–
27 (Rudisch and Nemeroff 2003)
Maladies cardiovasculaires 14–19 (Robinson 2003)
Maladie d’Alzheimer 30–50 (Lee and Lyketsos 2003)
Maladie de Parkinson 4–75 (McDonald et al 2003)
Épilepsie récurrente
20
–
55
(Kanner 2003)
Épilepsie
récurrente
20
–
55
(Kanner
2003)
Épilepsie contrôlée 3–9 (Kanner 2003)
Diabète 9-26 (Anderson et al 2001)
Cancer 22–29 (Raison and Miller 2003)
HIV/SIDA 5–20 (Cruess et al 2003)
(Evans et al 2005)
Douleur 30–54 (Campbell et al 2003)
Obésité 20–30 (Stunkard et al 2003)
Population générale 10.3 (Kessler et al 1994)
Les patients bipolaires sont en
mauvaise santé physique
SMR hommes SMR femmesCondition médicale
2
0
[
1
5
2
6
]
3,1 [2,6-3,7]
1,9 [1,5-2,4]
1,9 [1,8-2,1]
1
9
[
1
3
2
5
]
Gtitti l
3,2 [2,7-3,9]Respiratoire
2,0 [1,7-2,4]Cérébrovasculaire
2,6 [2,4-2,9]Cardiovasculaire
2,8 [2,0-3,9]3,2 [2,3-3,4]Endocrinien
1,2 [1,1-1,4]1,1 [0,9-1,3]Cancer
3,7 [2,3-5,5]
2
,
0
[
1
,
5
-
2
,
6
]
4,3 [2,9-6,2]Urogénital
1
,
9
[
1
,
3
-
2
,
5
]
G
as
t
ro
i
n
t
es
ti
na
l
1,9 [1,8-2,0] 2,1 [2,0-2,2]Toutes causes naturelles
N=15 386 bipolaires suédois suivis pendant 20 ans (Osby et al. 2001)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
1
/
49
100%