1/3024 Hormonologie - Reproduction Physiologie de l`axe

1/301/24
Hormonologie - Reproduction Physiologie de l'axe gonadotrope
14/04/16
CAUBIT Lucy
CHARLES Marie
CR :Paul SEISSON
Hormonologie-Reproduction
Dr BOULLU
24 pages
Physiologie de l'axe gonadotrope
Plan
A. Généralités
I. Fonction exocrine et endocrine
II. Axe gonadotrope
III. Principales actions gonadiques
B. Différenciation sexuelle
I. Introduction
II. Différenciation sexuelle in utero
III. Différenciation post natale
C. Fonction gonadique masculine
I. Sécrétion
II. Action
III. Effets d'un déficit en testostérone
D. Fonction gonadique féminine
I. Particularités de la fonction gonadique féminine
II. Généralités sur les hormones ovariennes
III. Œstrogènes
IV. Progestérone
V. Épisode de la vie génitale d'une femme

2/302/24
Hormonologie - Reproduction Physiologie de l'axe gonadotrope
A.Généralités
I. Fonction exocrine et endocrine
Les gonades ont une double fonction.
La fonction exocrine correspond à la production de gamètes qui sont libérées dans le tractus uro-génital et
permettent la fonction de fécondation.
La fonction endocrine consiste à synthétiser et sécréter des hormones gonadiques nécessaires à des grandes
fonctions de l'organisme, et pas uniquement à la reproduction.
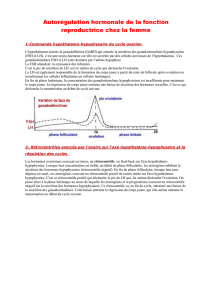
II. Axe gonadotrope
Système d'axe à trois étages.
Les hormones hypothalamiques sont synthétisées dans le noyau arqué. C'est la GnRH (ou LHRH) qui va agir au
niveau de l'anté-hypophyse sur les cellules gonadotropes. Celles ci sécrètent deux types d'hormones : FSH et LH.
Ce sont des gonadostimulines qui agissent sur les gonades pour permettre la mise en place des fonctions exocrines
et endocrines des gonades.
Le rétrocontrole hormonal est le plus souvent négatif, mais chez la femme le rétrocontrole devient positif à un
moment du cycle. Il s'effectue à partir des gonades sur les hormones hypophysaires et hypothalamiques.
L'axe gonadotrope est très influencé par des facteurs externes.
1) La GnRH
Elle sécrétée par les neurones du noyau arqué. C'est une sécrétion pulsatile ; si elle ne se fait pas normalement
cela induit des pathologies. Une fois sécrétée elle va passer dans la circulation porte hypophysaire pour aller at-
teindre les cellules gonadotropes pour stimuler la sécrétion de LH et FSH.

3/303/24
Hormonologie - Reproduction Physiologie de l'axe gonadotrope
La synthèse et la sécrétion de GnRH vont être influencées par des facteurs qui vont modifier la fréquence ou l'am-
plitude des pulses :
- stress physique ou lié à des problèmes psychologiques
- variations pondérales (anorexie mentale, obésité)
- sur-entrainement physique (puissant inhibiteur de l'axe)
- stimuli sensoriels
2) Gonadotrophines : LH et FSH
Elles sécrétées de façon pulsatile aussi sous l'effet de la GnRH. Ce sont des hormones glycoprotéiques formées
de deux sous unités : une alpha commune et une beta spécifique. L'action est stimulante des gonades pour leur
permettre les fonction exocrine et endocrine.
3) Hormones gonadiques
Il y en a deux types.
Les stéroïdes sexuels sont largement majoritaire. Dérivés du cholestérol, ce sont essentiellement les androgènes
chez l'homme (testostérone) et les estrogène (17 β estradiol) et progestérone chez la femme.
Les autres hormones gonadiques : Celles qui sont sécrétées uniquement pendant la grossesse, in utero, et puis des
hormones comme l'inhibine qui ont un rôle plus accessoire mais important dans la spermatogenèse.
Le rétrocontrôle par les stéroïdes sexuels est un phénomène très important. Il est toujours négatif pour la testosté-
rone et la Progestérone, il est biphasique pour les oestrogènes. Il se fait à l'étage hypothalamus et hypophysaire.
L’inter-conversion des stéroïdes est un phénomène très important :
III. Principales actions gonadiques
L'action est locale ou à distance. Les hormones gonadiques vont permettre d'exercer de grandes fonctions.
•La fonction sexuelle : elles sont indispensable pour la différentiation in utero, l'acquisition des caractères
sexuels secondaires à la puberté, l'activité sexuelle...
•Gamétogenèse
•Croissance osseuse
•Composition corporelle : expliquent les différences de masse maigre et masse grasse entre homme et
femme.

4/304/24
Hormonologie - Reproduction Physiologie de l'axe gonadotrope
B. Différenciation sexuelle
I. Introduction
Le déterminisme est primitivement génétique. Toutes les étapes ultérieures sont dépendantes des hormones des
gonades foetaux.
2 étapes de différenciation :
•in utéro : formation des gonades, acquisitions Caractères Sexuels (CS) Iaires présents à la naissance : OGI
et OGE
•post natale : acquisition CS IIaires au moment de la puberté
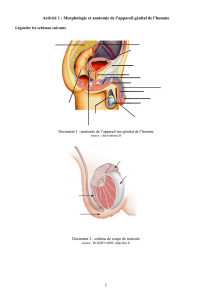
II. Différenciation sexuelle in utero
Le sexe gonadique déterminé par la nature des gonades : il est dépendant du chromosome y, en particulier du
gène sry.
A 4 semaines la gonade est indifférencié. Vers S8 elle va se différencier. Si on est porteur du chromosome y la
gonade va devenir un testicule, sinon il y a évolution spontanée vers un ovaire.
Le sexe gonophorique correspond à la nature des OGI. Leur nature est déterminé par le fait qu'il y ait présence ou
absence d'un testicule et de ses hormones qui guident l'évolution des canaux indifférencié à partir de S8.
2 systèmes de canaux indifférenciés :
•canaux de Wolff : formation des OGI masculins : épididyme, déférent, vésicule séminale
•canaux de Muller : formation des OGI féminins : trompe, utérus, tiers supérieur du vagin.
Le testicule foetal produit deux types d’hormones :
•Testostérone (synthétisée par les cellules de Leydig) et son dérivé DHT permet la persistance des canaux
de Wolff et donc le développement des OGI masculins
•HAM (Hormone anti mullérienne, synthétisée par la cellule de Sertoli) permettant la régression des ca-
naux de Muller c'est à dire le non développement des OGI féminins.
Le sexe phénotypique correspond à la nature des OGE. Il est déterminé par la présence ou absence de T et DHT
produites par le testicule foetal. Présence -> phénotype masculin. Absence ->phénotype féminin

5/305/24
Hormonologie - Reproduction Physiologie de l'axe gonadotrope
III. Différenciation post natale
C'est l'acquisition CS II à la puberté. Elle se fait sous l'influence des stéroïdes sexuels et surrénaliens.
Chez l'homme la testostérone permet, à la puberté, de modifier les OGI et OGE, d'acquérir une pilosité de type
masculin, la mue de la voix, la virilisation des comportements et les modifications de la composition corporelle.
Chez la femme l’œstradiol surtout et la progestérone permettent les modifications des OGE et OGI, le développe-
ment mammaire, l'acquisition de la pilosité de type féminin, l'apparition des règles, ainsi que la féminisation du
comportement et de la composition corporelle.
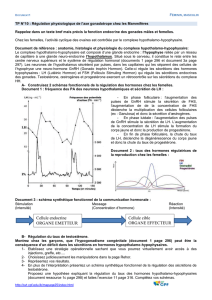
C. Fonction gonadique masculine
I. Sécrétion
Le principal androgène testiculaire est la
testostérone, synthétisée sécrétée en
quantité importante par les cellules de
Leydig (4 à 9mg/jour chez l'homme
adulte).
La testostérone peut être transformé en un
dérivé encore plus actif, la DHT dans les
tissus contenant la 5 α réductase. La
DHEA et la Δ4 androstenedione. Ce sont
des androgènes moins actifs produit par
les testicules et surrénales.
Il existe des mécanismes d’inter conver-
sion des androgènes.
Chez l'homme c'est exclusivement la LH
qui permet d'assurer la fonction endocrine
de la gonade c'est à dire la production de testostérone. Celle ci effectue un rétrocontrôle négatif sur la LH et sur
la GnRH.
Il y a beaucoup de variations de sécrétions au cours de la vie d'un individu.
•Au cours de la période foetale la sécrétion débute des S8. Elle est indispensable pour permettre la forma-
tion des testicules et CS I.
•Pendant l'enfance, la sécrétion basse car il y a une mise au repos de l'axe.
•Période pubertaire : reprise progressive de l'activité de l'axe avec une sécrétion pulsatile des hormones
(d'abord la GnRH puis la LH) permettant le développement pubertaire (apparition des CS II vers 12-13 ans
chez le garçon)
•A l'age adulte concentrations importantes et indispensables pour la spermatogenèse et le maintien des CS
II.
•Vieillissement : diminution mais persistance de sécrétion avec l'age (andropause pas équivalent de la mé-
nopause car diminution mais pas d'extinction de la sécrétion)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%