L`activité de l`axe gonadotrope et son contrôle

L’activité de l’axe gonadotrope et son contrôle
I- L’activité testiculaire et sa régulation chez l’homme
1- La production de spermatozoïde
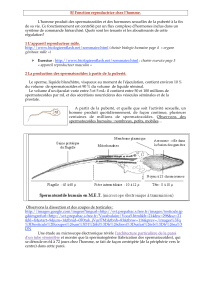
Les testicules produisent des spermatozoïdes aux niveaux des parois du tube séminifères
Après leur fabrication, les spermatozoïdes sont libérés dans la lumière des tubes séminifère
puis transférer dans l’épididyme pour aller dans le canal déférent. Dans celui-ci, les
spermatozoïdes vont se mélanger à un liquide séminal produit par les vésicules séminales et la
prostate pour former le sperme.
2- La sécrétion de testostérone
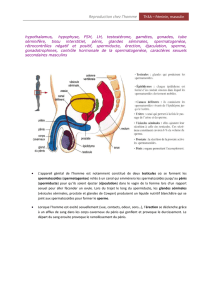
Entre les tubes séminifères se trouve des cellules endocrines, les cellules de leydig. Celle-ci
synthétisent et libèrent de la testostérone. A partir de la puberté, celle-ci est produite en
quantité plus importante. Cette concentration en testostérone reste stable jusqu'à 60 ans.
3- Le contrôle d e l’activité testiculaire.
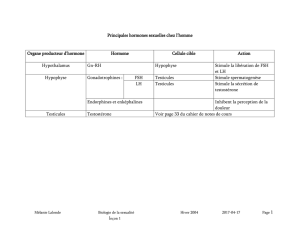
La régulation de la testostérone fait intervenir le complexe hypotalamo hypophysaire.
L’hypophyse est stimulée par des neurosécrétions hypothalamique pulsatile de Gnrh. Cette
gonadolibérine stimule la libération par l’hypophyse de deux hormones : FSH et LH. La FSH
stimule la spermatogenèse tandis que la LH stimule la production de testostérone par le biais
des cellules de leydig.
La testostérone libéré en trop grande quantité freine la sécrétion de GnRh et donc de LH, ce
qui inhibe la sécrétion de testostérone. C’est le rétrocontrôle négatif.
II- Les cycles sexuels chez la femme
1- Le cycle utérin
L’Utérus est un organe creux destinée a accueillir un embrayons. La muqueuse utérine ou
endomètre subit des modifications cycliques, dont la durée moyenne et de 28 jours. Ces
modifications sont contrôlées par des sécrétions hormonales de l’ovaire.
Le cycle débute par une dégradation de la muqueuse utérine, entraînant des hémorragies :
c’est les règles. L’endomètre va ensuite se reconstruire, phase proliférative, essentiellement
grâce à la sécrétion d’œstrogène. Après le 14ème jours, correspondant à l’ovulation, il y à une
phase sécrétoire qui va durée jusqu’à la fin du cycle. Cette phase constitue la vascularisation
de l’endomètre et l’apparition de glande utérine responsable de l’aspect dentelle de
l’endomètre.
Parallèlement, Les cellules du col de l’utérus fabriquent un mucus ou glaire cervicale, dont les
mailles sont + ou - denses. Après les règles, les mailles sont denses et ne laissent pas passer
les spermatozoïdes. En revanche à l’ovulation les mailles deviennent très lâches facilitant
ainsi le passage des spermatozoïdes dans l’utérus.
2- Le cycle ovarien

A la naissance, l’ovaire possède un stock déterminé d’ovocytes qui sont formés pendant
notre vie fœtal. Cette réserve d’ovocyte reste bloqué en première division de méiose jusqu'à à
la puberté. A partir de cette période, les follicules ovariens vont évoluer. L’ovocyte
s’entoure de cellules folliculaire (la plupart dégénère avant évolution). Au cours de la phase
folliculaire, le follicule se creuse et évolue en follicule de graff. Au 14ème jours, il se rompt
et libère un ovocyte entouré de cellules folliculaire qui est récupéré par les trompes.
OVULATION. Le reste du follicule se transforme en corps jaune. (Phase lutéale)
3- Le cycle hormonal
L’ovaire fabrique des hormones sexuelles : les oestrogènes et la progestérone, dont la
sécrétion est cyclique.
Les cellules de la thèque synthétise des oestrogènes et la croissance plasmatique augmente
parallèlement à l’évolution du follicule.
La progestérone est libérée essentiellement par le corps jaune (phase lutéale) mais aussi en
petite quantité avant.
La régression du corps jaune en absence de fécondation peut être corrélé à une chute
d’hormone.
Ces hormones agissent sur l’utérus est participe au caractère sexuels secondaire.
4- Le contrôle des cycles sexuels.
Les cycles sexuels doivent être contrôlés par un système de régulation. Le complexe
hypotalamo hypophysaire.
L’hypothalamus stimule parle bien de GnRh, la sécrétion d e FSH et LH. FSH stimule la
croissance des follicules et LH stimule l’ovulation.
En réponse l’ovaire va sécréter des oestrogènes, très faible au début qui permet un
rétrocontrôle négatif de FSH. Mais cette concentration augmente et créer un rétrocontrôle
positif. Qui provoque un pic de FSH et donc de LH qui provoque l’ovulation.
1
/
2
100%