3.roneo_20_02 8-9h corrige

Hormonologie - Reproduction – Biosynthèse et mode d'action des hormones thyroïdiennes
20/02/14
DUPONT Julie L3
Hormonologie - Reproduction
Pr Barlier
Relecteur 11
6 pages
Biosynthèse et mode d'action des hormones thyroïdiennes
A. Le lieu de synthèse : le follicule
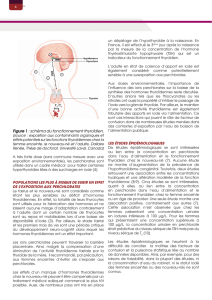
Structure du follicule thyroïdien :
Il y a au centre la lumière folliculaire entourée de thyrocytes, qui sont des cellules polarisées avec un pôle
baso-latéral et un pôle apical.
Le follicule thyroidien synthétise les hormones à l'intérieur de la lumière folliculaire
La synthèse des hormones thyroïdiennes met en jeu des réactions chimiques très liées à la structure du
follicule thyroïdien qui présente différentes zones (lumière folliculaire, etc.). Cette synthèse hormonale est donc
dépendante de la structure du follicule
B. Les hormones thyroïdiennes
Les hormones thyroïdiennes possèdent une même structure organique, la thyronine formée de 2 noyaux
aromatiques reliés par un pont ester. C'est le nombre et la place des atomes d'iodes qui différencient entre elles
les différentes hormones thyroïdiennes.
1/6
Plan
A. Le lieu de synthèse : le follicule
B. Les hormones thyroïdiennes
C. Biosynthèse
D. Distribution et métabolisme des hormones thyroïdiennes
E. Transporteurs membranaires
F. Mécanisme d'action des hormones thyroïdiennes

Hormonologie - Reproduction – Biosynthèse et mode d'action des hormones thyroïdiennes
On en différencie 3 types :
–la T4 = thyroxine avec 4 atomes d'iode
–la T3 = triiodothyronine
–et la reverse T3 (qui est la forme inactive des hormones thyroïdiennes.)
Cette synthèse des hormones thyroïdiennes passe par 2 précurseurs qui sont
•Le MIT = 3 mono-iodotyrosine (avec un seul atome d'iode),
•Le DIT = 3,5 Di-iodotyrosine (avec 2 atomes d'iode).
Ces résidus tyrosine MIT et DIT vont être localisés sur la thyroglobuline.
C. Biosynthèse des hormones thyroïdiennes
Il y a 4 molécules indispensables à cette biosynthèse :
•l'iodure (iode ionique)
•la thyroglobuline (TG)
•l'eau oxygénée H2O2 (+ enzymes nécessaires à sa production)
•la thyroperoxydase (TPO)
I. 1ère étape = capture d'iodure circulant
La capture d'iodure circulant se fait au pôle basal du thyrocyte grâce au symporteur Na+ /I- (= NIS) dont la
fonction est de coupler l'absorption d'1 anion iodure (I-) et de 2 cations sodium (Na+). Ce symporteur est lié à
une autre enzyme, la Na+/K+-ATPase.
Cette NA/K-ATPase va faire sortir 3 Na+ (à l'oral la prof a dit 2, mais sur le schéma il y a écrit 3 et ça paraît
plus logique vue la phrase suivante) et faire rentrer 2 K+. On va aboutir à un gradient électrochimique qui va
attirer les ions Na+ à l'intérieur de la cellule puisqu'il va y avoir plus de charges positives à l'extérieur qu'à
l'intérieur de la cellule. C'est un mécanisme actif ATP dépendant.
==> Création d'un gradient électrochimique, les Na+ vont avoir tendance à rentrer dans la cellule et c'est ce
gradient qui va entraîner l'iode (avec le NIS).Ces 2 protéines intra-membranaires (NIS et NA+/K+ ATPase) sont
donc extrêmement liées. On peut dire que le transport d'iode est ATP-dépendant car il a besoin de cette enzyme
pour créer le gradient.
2/6

Hormonologie - Reproduction – Biosynthèse et mode d'action des hormones thyroïdiennes
PATHOLOGIES :
Il existe des mutations de ce NIS qui donnent des hypothyroïdies congénitales car entrainant une incapacité à
capter l'iode.
Cette pompe iodure est imparfaitement sélective car pouvant faire entrer une autre molécule très importante
dans le diagnostic de pathologies thyroïdiennes : le perchlorate de pertechnate qui est marqué au
technetium99.
La scintigraphie au Tc99 est utilisées dans les explorations d'hyperthyroïdie (pour le diagnostic différentiel
entre un adénome toxique et la maladie de Basedow) en raison des propriétés de cette pompe à l'iode qui permet
de faire rentrer cette molécule de perchlorate de pertechnate.
On peut faire des scintigraphie à l'iode, mais c'est plus cher et moins facile à manipuler car moins stable.
Les besoins en iode :
•enfant : 100 µg
•adulte : 100 - 150 µg
•grossesse ou allaitement :100 - 300 µg, maintenant on préconise pour les femmes enceintes de prendre
de l'iode. Les hormones thyroïdiennes sont très importantes dans le développement cérébral de
l'enfant.
Ajout d'iode dans le sel de cuisine car c'est un oligoélément assez rare en dehors des environnements avec un
air marin. On a parlé des « crétins des alpes » qui sont des gens qui ont vécu dans les montagnes où il y a un
manque d'iode, et donc hypothyroïdie par manque d'iode et de génération en génération, on va avoir un
problème de développement cérébral.
Une fois capté, l'iode traverse ensuite toute la cellule pour aller jusqu'au pôle apical qu'elle doit traverser via un
processus actif, par des canaux appelés « pendrine ». Ainsi l'iode est libéré dans la lumière folliculaire.
PATHOLOGIES
Mutation de la pendrine qui donne le syndrome de pendred avec une hypothyroïdie congénitale avec surdité.
II. 2eme étape = organification de l'iode
L'iode minéral I- est transformé en iode organique au niveau de la membrane apicale, à l'interface entre le
thyrocyte et la lumière folliculaire.
Pour ça il faut des protéines :
•La 1ère est la thyroglobuline (TG) qui est une protéine acceptrice des atomes d'iodes, très
volumineuse. Elle est synthétisée spécifiquement par les thyrocytes sous le contrôle de la TSH et va être
stockée dans la lumière folliculaire.
La TG est une énorme protéine avec beaucoup (une centaine) de résidus tyrosines dont 25-30 vont être
iodés et ensuite seulement la moitié vont servir pour la synthèse des hormones thyroïdiennes.
Donc cette TG constitue une réserve d'iode dans l'organisme car tout ne va pas être utilisé pour
synthétiser les hormones thyroïdiennes.
•La 2ème est la thyroperoxydase (TPO) qui est liée à la membrane et qui a une longue partie dans la
lumière folliculaire. C'est l'enzyme clé de l'hormonosynthèse. Pour acquérir son activité optimale, elle
a besoin de l'H2O2 qui est produite par la NADPH oxydase/Duox2.
NADPH + O2 + H+ ==> NADP+ + H2O2
La TPO ne peut oxyder ses substrats que si elle a été elle même oxydée une molécule d'H2O2 .
La TPO, comme la thyroglobuline, est une protéine spécifiquement thyroïdienne dont la synthèse est contrôlée
par la TSH.
==> TSH contrôle la synthèse de la thyroglobuline (TG) et de la thyroperoxydase (TPO)
3/6

Hormonologie - Reproduction – Biosynthèse et mode d'action des hormones thyroïdiennes
La TPO va pouvoir agir
- soit en oxydant un I- pour permettre sa liaison à un résidu tyrosine de la TG,
- soit en oxydant un couple d'iodo-tyrosine hormonogénique déjà formé pour former une iodo-thyronine.
On a une tyroSine, ce qu'il faut c'est obtenir une thyroNine.
Donc la TPO va soit mettre un atome d'iode sur la tyroSine. Soit elle va utiliser des tyrosines déjà iodées pour
former de la thyroNine.
La TPO, grâce à l' H2O2, oxyde l'atome d'iode pour transformer I ==> I- + IOH et ce IOH va pouvoir s'accrocher
sur le résidu tyrosine (et ainsi former une thyronine)
Donc, dans la lumière folliculaire, on va avoir une thyroglobuline TG qui va être chargée en thyronine qui
comporte des atomes d'iode grâce à la thyroperoxydase TPO.
III. 3ème et dernière étape : nouvelle internalisation de la TG dans le thyrocyte
L'entrée de la thyroglobuline (TG) dans la cellule dépend des besoins de l'organisme. Ce passage très régulé va
se faire par 2 phénomènes : phagocytose (ou macropinocytose) ou par endocytose (ou micropinocytose.)
Une fois entrée, la molécule de TG est hydrolysée dans les lysosomes par des endopeptidases ou des
exopeptidases afin de libérer la T3 et la T4 accrochées sur cette TG.
L'iode est un oligo-élément relativement rare dans l'environnement, ce qui explique la mise en place dans la
cellule d'un système de récupération de l'iode non utilisé.
En effet la TG est très chargée en iode, une partie seulement au cours de l'hydrolyse va être utilisée et exportée
sous forme d'hormones thyroïdiennes mais le reste est récupéré par la cellule. Il existe un système de recyclage
de ces précurseurs des hormones thyroïdiennes (MIT et DIT). Ce qui n'a pas été transformé en thyronine est
recyclé.
Ce recyclage utilise une enzyme une iodotyrosine desiodase (enlève les iodes) appelée la déshalogenase.
Ces hormones thyroïdiennes passent dans la circulation sanguine en passant par un transporteur MCT8
(mécanisme actif) qui permet la sécrétion des hormones thyroïdiennes.
PATHOLOGIE
Il existe des mutations :
–des transporteurs de l'iode,
–de la pendrine (donnant par exemple le syndrome de Pendred)
–de la TPO qui sont responsables de la majorité des hypothyroïdies congénitales avec troubles de
l'organification de l'iode
–de Duox2
–de MCT8
–maladie d'Hashimoto : production d'AC anti TPO entrainant la destruction de la propre glande
thyroïdienne du patient (hypothyroïdie), on dose donc ces AC.
Hypothyroïdies congénitales
:
Dépistage à la naissance : test de Guthrie où on mesure le taux de TSH et si ce taux est très élevé, cela signe
un problème au niveau de la thyroïde. On le dépiste à la naissance car ces hormones sont très importantes pour
le développement cérébral.
On veut savoir s'il s'agit d'un trouble de la migration de la glande thyroïdienne qui peut être restée localisée
sur le tractus hypoglosse, ou d'un trouble de l'organification de l'iode (mutation des gènes vues plus haut en
4/6

Hormonologie - Reproduction – Biosynthèse et mode d'action des hormones thyroïdiennes
particulier la TPO) : on fait une scintigraphie à l'iode pour regarder si la glande thyroïde est capable de capter
l'iode ce qui nous permettra de différencier les 2 (si elle le capte, c'est un trouble de la migration).
Dans la majorité des cas, c'est dû à une absence de migration de la glande.
D. Distribution et métabolisme des hormones thyroïdiennes
Ces hormones sont hydrophobes et donc liées a des protéines de transport non spécifiques comme l'albumine
ou spécifiques comme la TBG (Thyroxine Binding Globulin) ou la TBA (Thyroxine Binding pre Albumine).
La forme active des hormones thyroïdiennes est la fraction libre mais c'est une partie très très minoritaire
(0,1%). Lors d'un dosage, on dose les formes libres ( FT4 = free T4 ).
La totalité de la T4 circulante provient de la production thyroïdienne alors que la grande partie de la T3 est
issue de la conversion périphérique de la T4 en T3. On peut presque considérer la T4 comme une pro
hormone.
Transformation de T4 en T3 par des desiodases périphériques qui sont des seleno protéines. Il en existe
plusieurs types.
•type 1 absente du SNC et son activité est diminuée en cas d'hypothyroïdie.
•type 2 présente dans le SNC et son activité est majorée en cas d'hypothyroïdie.
On a vu que les hormones thyroïdiennes sont très importantes pour le SN. Grâce aux desiodases de type 2,
même en cas d'hypothyroïdie, il va y a voir un taux de T3 conservé.
•type 3 qui a juste un rôle d'inactivation, elle transforme T3 en RT3 i.e. en T3 inactive. Elle est aussi
présente dans le SNC et son activité est augmentée en cas d’hyperthyroïdie.
E. Transporteurs membranaires des hormones thyroïdiennes
Les hormones thyroïdiennes sont lipophiles mais vont rentrer dans les cellules cibles par captation spécifique.
On a découvert des transporteurs de haute ou de basse affinité pour ces hormones thyroïdiennes. L'un d'eux est
MCT8, déjà vu au niveau des thyrocytes, qui va permettant l'entrée des hormones thyroïdiennes dans la cellule.
F. Mécanisme d'action
1972 : découverte de sites nucléaires liant les hormones thyroïdiennes avec une haute affinité.
1986 : clonage et caractérisation de ces récepteurs
Les récepteurs des hormones thyroïdiennes sont des facteurs de transcription. Ce sont des récepteurs
nucléaires (appartenant à la superfamille des récepteurs nucléaires) avec des domaines très importants et dont la
structure est toujours identique.
•liaison à l'hormone (E/F)
•liaison à l'ADN (C),
•domaine de transactivation dépendant de l'hormone (AF2)
•et domaine de transactivation indépendant de l'hormone (AF1)
•domaine charnière D entre le domaine de liaison à l'ADN et le domaine de liaison à l'hormone
Il existe plusieurs isoformes de récepteurs nucléaires.
Il existe en effet 2 grands gènes TR α et TR β situés sur des chromosomes différents, chacun de ces 2 gènes
donnant 2 isoformes.
Par des phénomènes d'épissage alternatif, TR α donne TR α 1 et 2 et TR β donne TR β donne TR β 1 et 2.
==> 2 gènes avec 2 isoformes chacun.
On a donc 4 récepteurs mais le TRα2 n'est pas vraiment un récepteur T3 car il n'a pas de site de liaison à
l'hormone, c'est plutôt un régulateur.
Ils ont une expression spécifique tissulaire c'est à dire que selon les tissus, la proportion des différentes
isoformes de récepteurs nucléaires est différente, ce qui a son importance en pathologies.
5/6
 6
6
1
/
6
100%