CH1 LA PROCREATION

CH1 LA PROCREATION
INTRODUCTION
Les organes génitaux produisent des gamètes, ovules et spermatozoïdes qui se rencontrent lors de la fécondation,
dans les trompes utérines.
Chez la femme, le cycle menstruel dure 28 jours : de 0 à 4 : règles et le 14°j l’ovulation. Chez l’homme il ne semble
pas exister de cycle sexuel.
Comment sont produits les gamètes féminins et masculins, sous quel contrôle ?
L’individu provient d’une cellule œuf, ovule fécondé par un spermatozoïde, qui se divise et se transforme en embryon
puis en fœtus. Embryon et fœtus se développent dans l’utérus, qui cesse son cycle.
Comment est contrôlée la fécondation, puis la grossesse dans l’organisme ?
Comment les naissances peuvent-elles être contrôlées par le couple ?
Comment la procréation peut-elle être assistée dans les cas d’infertilité ?
PLAN
I. PRODUCTION DES SPERMATOZOÏDES
COMMUNICATION HORMONALE
II. PRODUCTION DES OVULES
III. SYNCHRONISATION DE L’UTERUS AVEC L’OVAIRE
IV. MAITRISE DE LA PROCREATION
CONCLUSION

I : PRODUCTION DE SPERMATOZOÏDES DANS LES TESTICULES retour plan
Comment sont produits les spermatozoïdes par les glandes génitales masculines ?
A. FABRICATION DES SPERMATOZOÏDES
1. Les spermatozoïdes : sont de petites cellules avec peu de cytoplasme, un gros noyau et un flagelle mobile, qui
transportent l’information génétique. (100.106 SPZ/ml ; 5 ml de sperme par éjaculation)
2. Produits par paroi des tubes séminifères des testicules : lors de la spermatogenèse, puis ils migrent dans la
lumière du tube séminifère, s’accumulent dans l’épididyme et sont expulsés par le canal déférent à l’éjaculation.
3. A partir de la puberté : ils sont fabriqués en continu, jusqu’à la fin de la vie.
B. CONTRÔLE DE LEUR PRODUCTION
1. Par la testostérone : sécrétée par les cellules de Leydig, qui stimule la spermatogénèse et la puberté.
2. Par LH : gonadostimuline sécrétée par l’hypophyse qui stimule la sécrétion de testostérone.
3. Par FSH : gonadostimuline sécrétée par l’hypophyse qui stimule directement la spermatogénèse.
4. Par GnRH : neurohormone sécrétée par l’hypothalamus qui stimule la sécrétion de LH et FSH
5. Maintient du taux de testostérone grâce au rétrocontrôle : la testostérone transportée par le sang freine
l’hypophyse : moins de GnRH, de LH et de FSH sont sécrétées. Cette action est appelée rétrocontrôle négatif
de la testostérone sur le complexe hypothalamo-hypophysaire. La conséquence des stimulations hormonales
hypothalamo-hypophysaires (GnRH, LH, FSH) et du rétrocontrôle négatif (T) est une oscillation perpétuelle des
taux hormonaux entre mini et maxi, tout en conservant un taux moyen stable.
Ce taux moyen stable assure une production constante de spermatozoïdes.
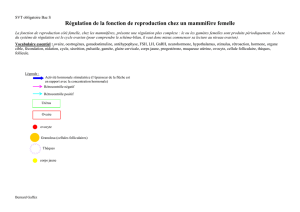
BILAN : La spermatogénèse s’effectue dans les tubes séminifères, grâce à stimulation par la testostérone et
par FSH ; la sécrétion de testostérone par les cellules interstitielles est stimulée par LH. La neurohormone
hypothalamique GnRH active la sécrétion des deux gonadostimulines. Le rétrocontrôle négatif de la
testostérone sur le complexe hypothalamo-hypophysaire est à l’origine de la constance des taux hormonaux.

retour
REGULATION DE LA FONCTION DE REPRODUCTION CHEZ L’HOMME
G
n
R
H
L
H
F
S
H
S
p
e
r
m
a
t
o
z
o
ï
d
e
s
T
e
s
t
o
s
t
é
r
o
n
e
Complexe
hypothalamo-
hypophysaire
Hypothalamus
Hypophyse
GNRH
Mise en place et maintien des
caractères sexuels secondaires
TESTICULE
Tubes séminifères
SPERMATOGENESE
Cellules de Leydig
(Tissu interstitiel)
Rétroaction négative
RC-
Testostérone
LH : Stimule la sécrétion
de testostérone par les
cellules de Leydig
FSH : stimule la
spermatogénèse

Remarque sur la communication hormonale : retour
Hormone : Molécule produite par une cellule (tissu, glande) endocrine. L’hormone atteint ses cellules cibles par la
voie sanguine. La fixation de l’hormone sur les récepteurs spécifiques des cellules cibles permet de modifier l’activité
de celles-ci.
Cellule endocrine : Cellule dont la sécrétion (hormone) se déverse dans la lymphe (liquide des espaces
intercellulaires) ; ensuite cette sécrétion est distribuée à tout l’organisme par la voie sanguine.
cellule
endocrine
cellule cible
vaisseau sanguin
récepteur
spécifique
hormone
réponse cellulaire
d’amplitude variable
stimulation de la cellule
endocrine

II : PRODUCTION D’OVULES retour
Dans le cycle menstruel, l’activité de l’ovaire se manifeste le 14° jour par l’ovulation.
Comment est produit cet ovule ? Comment contrôlée cette production ?
A. ORGANISATION DE L’OVAIRE
Les ovules, appelés à ce stade « ovocytes », sont contenus dans des follicules, logés dans l’ovaire
Chaque follicule est un ensemble cellules folliculaires plus ou moins nombreuses, entourant 1 ovocyte (paroi,
membrane, cytoplasme, noyau).
A chaque nouveau cycle, les follicules se transforment :
Quelques follicules primaires, ne contenant qu’une couche de cellules folliculaires, se développent en follicules
secondaires (= pleins), contenant plusieurs couches de cellules folliculaires, puis se transforment en follicules
tertiaires (=cavitaires), possédant une cavité folliculaire.
Un des follicules cavitaires se développe en follicule mûr, dit follicule de « GRAFF », qui ovulera.
Les autres follicules dégénèrent.
Dans le follicule mûr, les cellules folliculaires se répartissent en : ● granulosa sécrétrice d’hormones
thèque interne sécrétrice d’hormones
thèque externe contractile
L’ovocyte est entouré d’une paroi épaisse, la zone pellucide, accolée à la membrane cellulaire.
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%