Page 1 du wiki : Le site WIKI du lycée Lambert

Page 1 du wiki :
Le site WIKI du lycée Lambert
LA MAITRISE DE LA PROCREATION
I. LA REGULATION DES NAISSANCES
A-) La contraception hormonale féminine:
Contraception hormonale: Méthode de contraception fondée sur le contrôle de la sécrétion des
hormones impliquées dans les cycles sexuels, par des molécules proches des hormones ovariennes
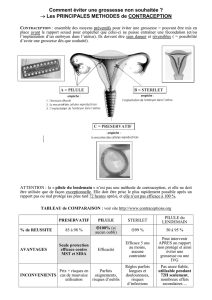
La pilule est une méthode contraceptive hormonale orale efficace à 99,5%, dès lors qu'elle est prise
régulièrement. Les comprimés sont composés d'hormones féminines (oestrogènes et progestatifs) de
synthèse, qui bloquent l'ovulation. Il existe 3 types de pillules regroupées dans la catégorie des
combinées: les pillules normodosées (depuis 1964), les minidosées (1974) et des pillules de
dernière génération (1990) que nous ne développerons pas ici.
1) Mode d'action de la pilule normodosée
La pilule combinée normodosée combine, comme son nom l'indique, deux hormones : un
progestatif et un estrogène : l’éthynil-estradiol . C'est à partir de 35 µg d'éthynil-estradiol que l'on
parle de pilule normodosée. Elle est répandue et commercialisée sous plusieurs noms : Milli-
Anovlar (50 µg), Planor (50µg), Stéderil (50 µg), Ovanon (50 µg)... Elle doit être prise de manière
continue pendant 21 jours, avec un arrêt de 7 jours entre deux prises (période des règles.)

Source: Manuel TS Bordas
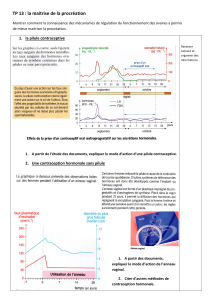
Sur le graphique, on remarque que la pilule contraceptive inhibe les sécrétions de FSH et de LH. En
effet, la prise continue d'hormones de synthèse abolit le pic de FSH et de LH en milieu de cycle par
le biais du rétrocontrôle du complexe hypothalamo-hypophysaire. Les follicules ne se développent
pas donc il n'y a pas d'ovulation au 14ème jour.
La pilule combinée empèche également le développement de la dentelle utérine car la sécrétion
d'oestrogènes et de progestérone est continue donc sans effets.
De plus, la pilule normodosée agit sur la glaire cervicale qui devient plus épaisse. Les
spermatozoïdes ne peuvent donc pas accéder à l'utérus.
En bloquant l'ovulation, la fécondation et la nidation, la pilule normodosée exerce un triple verrou :
le risque de grossesse est quasi-nul.
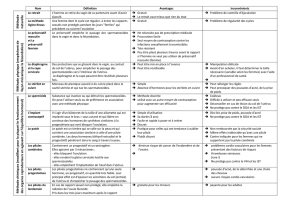
La contraception hormonale a quelques effets secondaires. Néanmoins, ceux-ci restent bien
supportés par la majorité des femmes.
Les principaux effets secondaires sont:
•l'augmentation des risques cardiovasculaires
•l'augmentation des risques de cancer du foie
La pilule combinée présente toute fois des bénéfices, notamment une diminution de l'irrégularité, de
l'adondance et de la durée des règles ainsi qu'une diminution de certains cancers (cancer du sein).

Schéma détaillé du Mode d'action de la pilule
source:Laura, Valérie, Deniz & Hélène
(A la fin du cycle on cesse la pilule pendant 7 jours, ainsi le taux de progestérone chute (il n’en a
pas été crée naturellement...) et les menstruations apparaissent)
2) Mode d'action de la micropilule
La micropilule et aussi, communément appelée pilule progestative du fait qu’elle ne contienne
qu’un type d’hormone : de la progestérone.
Ce qui permet la limitation d’un certain nombre d’inconvénients (risques cardio-vasculaires, cancer
du foie...).

Source: Manuel Nathan TS
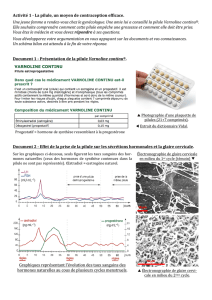
On constate sur le premier graphique que le pic d’œstradiol est maintenu comme dans le cycle
normal. Il va donc provoquer celui de LH (graphique 2), cependant il ne sera pas assez puissant
pour déclencher l’ovulation car le rétrocontrôle négatif de la progestérone ingéré, aura inhibé sa
production.
Le blocage de l’ovulation ne se fait pas dans tous les cas, cela dépend de la pilule choisie et de la
femme qui l’utilise. La contraception à partir de cette pilule se joue surtout dans l’action de la
progestérone sur la glaire cervicale (en la rendant moins lâche pour empêcher le passage des
spermatozoïdes) et sur la muqueuse utérine.
Le triple verrou n’est donc pas toujours assuré avec ce type de pilules, elles sont surtout conseiller
aux femmes qui fument ou qui sont diabétiques.

Source: manuel Hatier TS
La pilule utilise les propriétés de la progestérone et de l'oestradiol pour modifier le cycle de la
femme et empêcher ainsi une possible fécondation.
Commentaires
Coucou! C'est l'autre groupe! Nous (Amélie, Clothilde, Marlène et Aude :) ) souhaiterions savoir s'il
serait possible que nous nous occupions du 1) et vous du 2). Quand la page sera terminée nous
pourrons faire les dernières retouches ensemble.
-- Amelie (2008-01-10 11:38:04)
j'aurai un petit schéma de notre production (Laura, Deniz, Valérie et moi-même) tout simple mais
qu'on pourrait vous soumettre. Bon travail.
Bonne soirée
-- Helene (2008-01-16 19:43:26)
comment ajouter des images?? j'ai beau chercher je trouve pas.
-- Helene (2008-01-16 20:48:02)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%