La lésion myocardique

Cardiologie 2
Olivier Bourgeois-Chabot
Conseiller en soins infirmiers, cardiologie, Direction des soins infirmiers (DSI)
Wendy Camacho
Conseillère en soins infirmiers, soins intensifs, Direction des soins infirmiers
Josée Desrochers
Conseillère en soins infirmiers, urgence, Direction des soins infirmiers
Août 2014

•L’ECG
•Processus de souffrance coronarienne
•ESV
•RIVA
•Dysrythmies ventriculaires et asystolie
•Défibrillateur manuel
Plan de présentation 2

Bloc théorique
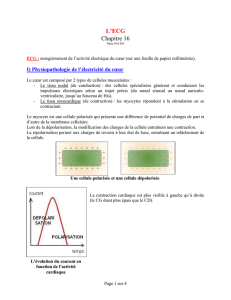
L’ECG
3

Utilisation non commerciale uniquement. Les images de Servier Medical Art sont téléchargeables et utilisables à des fins pédagogiques uniquement.
Pour toute utilisation commerciale, merci de contacter le webmaster. Copyright © 2012, Les Laboratoires Servier – Tous droits réservés.
ECG 12 dérivations

L’ECG
•Enregistrement graphique des impulsions électriques produites au
niveau du cœur
•Les ondes sur l ’ECG traduisent le passage des ions chargés à travers
la membrane des cellules myocardiques, représentant la dépolarisation
et la repolarisation
•Les électrodes cutanées du thorax et les 4 membres captent l’activité
cardiaque selon l’angle visualisé
•L’ECG standard est composé de douze dérivations:
–Réparties sur deux plans
- Plan frontal: dérivation des membres ou périphériques
- Plan horizontal: dérivations précordiales
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
1
/
59
100%