avec gastrostomie ercutanee endoscopique (peg)

(
P
F
OESO-GASTRO-DUODÉNOSCOPIE
OGD) AVEC GASTROSTOMIE
ERCUTANEE ENDOSCOPIQUE (PEG)
ORMULAIRE DE CONSENTEMENT ÉCLAIRÉ DU PATIENT
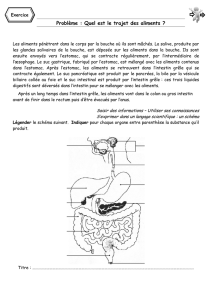
A la demande de votre médecin et/ou de votre diététicienne, une OGD (synonyme : gastroscopie) avec mise
en place d’une gastrostomie percutanée endoscopique- appelée PEG - pour la nutrition entérale prolongée,
vous est proposée. Afin que vous soyez clairement informé(e) du déroulement de cet acte médical, nous vous
demandons de lire attentivement ce document d’information. Le médecin est à votre disposition pour vous
apporter, en complément, toute autre précision que vous souhaiteriez obtenir
DESCRIPTION DE L’EXAMEN
L’OGD est un examen visuel de l’oesophage, estomac et duodénum (première partie de l’intestin grêle),
réalisé à l’aide d’un tube flexible muni à son bout d’une caméra (=endoscope) introduit par la bouche. Il permet
de réaliser une PEG qui est actuellement la technique de référence d’assistance nutritionnelle de longue
durée (> 4 semaines). L’examen est réalisé par deux médecins. L’un effectue l’examen visuel par la
gastroscopie : examen visuel qui permet d’examiner l’oesophage, l’estomac et le duodénum (première partie
de l’intestin grêle) réalisé à l’aide d’un tube long et flexible muni à son bout d’une caméra – endoscope) et
l’autre médecin procède aux manoeuvres externes pour introduire la sonde par la paroi abdominale. Cette
technique permet de mettre en place par voie percutanée une sonde d'alimentation dont l'extrémité distale est
placée le plus souvent au niveau de l'estomac sous contrôle endoscopique. Dans certaines situations (par
exemple lors d’un reflux gastro-oesophagien sévère), une sonde de nutrition sera placée dans le deuxième
segment de l’intestin grêle (le jéjunum) par l’orifice de la PEG avec l’aide de l’endoscope. Il s’agit alors d’une
PEJ.
QUELS SONT LES RISQUES DE CET EXAMEN ? - QUELLES SONT LES CHANCES DE RÉUSSITE DE
CETTE INTERVENTION ?
Les complications mineures survenant dans 5 à 15% des cas sont :
Des douleurs abdominales dans les premières 24 heures,
Un hématome pariétal,
Une ulcération gastrique peristomiale,
Un pneumopéritoine bénin spontanément régressif (sans douleurs, ni péritonisme, ni fièvre, ni
leucocytose),
Un iléus fonctionnel transitoire,
Des infections cutanées péri-orificielles (nécessitant un traitement local désinfectant ± antibiotiques par
voie orale),
Un écoulement local, souvent sur petite protrusion de la muqueuse gastrique (cautérisation par nitrate
d'argent ou excision),
Un reflux gastro-oesophagien (nécessitant un anti-sécrétoire et / ou la mise en place d’une sonde jéjunale.
Les complications plus importantes mais rares qui arrivent dans environ 3% des cas sont :
Une fistule gastro-colique,
Une hémorragie digestive,
Une péritonite,
Une migration de la sonde avec risque de perforation et d’occlusion du grêle,
Une infection pariétale grave.

Les complications peuvent être favorisées par vos antécédents médico-chirurgicaux ou par la prise de certains
médicaments. Elles nécessitent parfois une hospitalisation, voire une opération.
Le taux de réussite de cet examen est de 95 à 99.5%
ASPECTS FINANCIERS – ASSURANCE MALADIE
Cet examen est pris en charge par l’assurance maladie
AUTRES OPTIONS DIAGNOSTIQUES OU THÉRAPEUTIQUES
La PEG est actuellement la technique de référence d’assistance nutritionnelle de longue durée (> 4
semaines). Une sonde d’alimentation naso-gastrique ou naso-jéjunale peuvent constituer une alternative.
COMMENT SE PRÉPARE-T-ON À L’EXAMEN ?
Cet examen nécessite que l'estomac soit vide. Il ne faut donc ni boire, ni manger, ni fumer durant les 6 heures
précédant l'examen. Le matin de l’examen, vous devez prendre les médicaments prescrits par votre médecin
en les avalant à l'aide de petites gorgées d'eau. Si vous êtes diabétique, nous vous prions de discuter de la
prise de votre traitement avec votre diabétologue, en lui expliquant que vous devez rester à jeun à partir de
minuit. Ne prenez par contre pas d'anti-acides tels qu’Alucol ou Ulcogant. Si vous prenez des médicaments
qui influencent le risque de saignement (Aspirine, Tiatral, Ticlid, Plavix, Sintrom, Marcoumar, Ponstan,
Voltarène, Brufen etc.) veuillez informer votre médecin. Il est possible qu’en fonction des gestes techniques
prévus dans votre cas vous deviez arrêter de prendre ces médicaments plusieurs jours avant l’examen. Le cas
échéant, le médecin vous conseillera sur les alternatives adaptées à votre situation.
COMMENT SE DÉROULE L’EXAMEN ?
Après que vous ayez mis une blouse d’hôpital, on vous placera éventuellement un petit cathéter dans une
veine afin de pouvoir au besoin vous injecter au début de l’examen un sédatif et/ou un analgésique pour vous
détendre. Dans certaines situations, l’administration d’un antibiotique prophylactique s’avère nécessaire.
Le médecin vous expliquera l'examen et répondra à vos questions. Dans la salle d’examen, un produit
anesthésique local vous sera appliqué au fond de la gorge pour l’anesthésier. Une fois installé(e) sur votre
côté gauche, une bague en plastique sera mise dans la bouche afin de protéger vos dents et l’endoscope. Si
vous le souhaitez, des médicaments peuvent être administrés pour vous détendre et diminuer un réflexe
nauséeux excessif. Le médecin introduit prudemment l’endoscope dans l’oesophage en passant par la
bouche. Il est possible qu‘au début vous ressentiez un réflexe nauséeux, mais ce réflexe s’atténue
rapidement. Le passage de l’instrument dans l’estomac vers le duodénum engendre parfois une sensation de
pesanteur gastrique, qui est due à l’air insufflé pour améliorer la vision et au besoin distendre l’estomac pour
progresser. L’examen n’est pas douloureux et n’entrave en aucun cas la respiration. Une respiration régulière
maintenue pendant toute la durée de l'examen permet d'éviter d'éventuelles nausées. Par ailleurs, vous devez
éviter d'avaler votre salive, en la laissant s'écouler à l'extérieur de votre bouche sur une protection.
Après l’inspection de l’estomac et du duodénum, vous serez retourné(e) sur le dos. Le premier médecin place
l’endoscope dans l’estomac gonflé permettant ainsi de le coller à la paroi abdominale. Pendant ce temps, le
second médecin inspecte votre abdomen pour repérer le point de ponction indiqué par la lumière de
l’endoscope qui se voit à travers la peau (par la transillumination). Une fois le point de ponction repéré, la peau
est désinfectée et votre abdomen est couvert d’un champ stérile. Une anesthésie locale est pratiquée à l’aide
d’une aiguille, suite à laquelle une petite incision (< 1cm) est faite avec un bistouri, par laquelle la sonde PEG
est introduite à l’intérieur de la cavité gastrique.
La sonde une fois mise en place, un dispositif de fixation externe est appliqué à la peau. Enfin, un pansement
stérile est réalisé.
L’examen de la mise en place de la PEG dure 30-40 minutes.
Si une prolongation jéjunale (c’est-à-dire dans le deuxième segment de l’intestin grêle) - PEJ- doit être mise en
place, une nouvelle introduction de l’endoscope est nécessaire. En même temps, une petite sonde est
introduite par l’orifice de la PEG dans l’estomac pour être positionnée sous contrôle visuel au niveau jéjunal.

QUE SE PASSE-T-IL APRÈS L’EXAMEN ?
Si des médicaments analgésiques ou sédatifs vous ont été administrés, vous serez sous surveillance à
l’Hôpital de Jour pendant 3 à 4 heures et il est interdit de conduire un véhicule ou de travailler avec des
machines jusqu’au lendemain car vos capacités de réaction peuvent être altérées. Il est donc utile de
demander à une personne de vous raccompagner à votre domicile ou d’utiliser les transports publics. Pour les
mêmes raisons, il vous est également déconseillé de prendre, le jour de l'examen, des décisions importantes
requérant toute votre lucidité (signer des documents d’une valeur légale).
Vous recevrez un document qui explique les techniques de soins de la PEG et de la nutrition .Un rendez-vous
sera fixé pour le sixième jour après l’examen avec l’un des médecins qui a posé la PEG pour la réfection du
premier pansement.
QUESTIONS ET REMARQUES DU PATIENT
..................................................................................................................................................
..................................................................................................................................................
..................................................................................................................................................
..................................................................................................................................................
REMARQUES DU MÉDECIN AU TERME DE L’ENTRETIEN D’INFORMATION
..................................................................................................................................................
..................................................................................................................................................
..................................................................................................................................................
..................................................................................................................................................
Suite à l’entretien d’information que j’ai eu et aux réponses qui ont été apportées à mes questions, j’accepte,
après réflexion (cocher ce qui convient) :
l’intervention chirurgicale
la procédure invasive
le traitement
mentionné(e) ci-dessus.
J’ai été informé(e) de la nature et du but de l’intervention chirurgicale, de la procédure invasive ou du
traitement proposé. Le médecin m’a aussi informé(e) des bénéfices, risques et possibles complications, de
même que des possibles alternatives à l’intervention chirurgicale, procédure invasive ou traitement proposé.
NOM ET PRÉNOM DU PATIENT ...............................................................................................................
SIGNATURE DU PATIENT ................................................................................................................
(OU DE SON REPRÉSENTANT LÉGAL OU THÉRAPEUTIQUE)
SIGNATURE DU MÉDECIN ................................................................................................................
LIEU ET DATE ................................................................................................................
1
/
3
100%