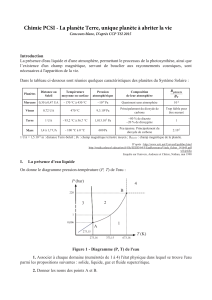
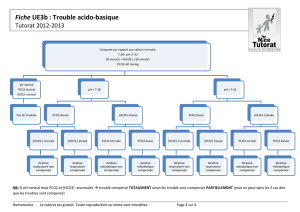
Chapitre 1

B
Bi
io
oc
ch
hi
im
mi
ie
e
P
Pa
ar
rt
ti
ie
e
I
II
II
I

- 2 -
CHAPITRE 1: ÉQUILIBRE ACIDE-BASE: ...................................................................... - 3 -
1.1. RAPPEL: ............................................................................................................................ - 3 -
1.1.1. KW (CONSTANTE D’IONISATION DE L’EAU) : .................................................................. - 3 -
1.1.2. ACIDE : ........................................................................................................................... - 3 -
1.1.3. ELECTRONEUTRALITÉ : .................................................................................................. - 3 -
1.2. TAMPON ORGANISME : .................................................................................................... - 4 -
1.2.1. GENERALITES : ............................................................................................................... - 4 -
1.2.2. TAMPON HCO3-/CO2 : ................................................................................................... - 4 -
1.2.3. TAMPON PROTEINES : ..................................................................................................... - 5 -
1.2.4. TAMPON PHOSPHATES : .................................................................................................. - 5 -
1.3. PHYSIO-PATHOLOGIE DE L’EQUILIBRE ACIDO-BASIQUE............................................... - 6 -
1.3.1. ACIDOSE METABOLIQUE : ............................................................................................... - 7 -
1.3.2. ALCALOSE METABOLIQUE : ............................................................................................ - 8 -
1.3.3. ACIDOSE RESPIRATOIRE : ............................................................................................... - 9 -
1.3.4. ALCALOSE RESPIRATOIRE : ............................................................................................ - 9 -
1.4. ÉLIMINATION URINAIRE : ................................................................................................ - 9 -
1.4.1. H+ : .................................................................................................................................. - 9 -
1.4.2. AMMONIAQUE : ............................................................................................................ - 10 -
CHAPITRE 2: INTEGRATION METABOLIQUE : ....................................................... - 11 -
2.1. GLUCIDES : ..................................................................................................................... - 11 -
2.2. LIPIDES : ......................................................................................................................... - 11 -
2.3. GLUCAGON – INSULINE : ............................................................................................... - 12 -
2.4. ÉPARGNE GLUCIDIQUE : ................................................................................................ - 13 -
2.5. AZOTE : ........................................................................................................................... - 13 -
2.6. FOIE : .............................................................................................................................. - 14 -
2.7. INTEGRATION : ............................................................................................................... - 15 -

- 3 -
Chapitre 1: Équilibre acide-base:
1.1. Rappel:
[H+] détermine l’acidité de la solution et dépend de plusieurs facteurs
1.1.1. Kw (constante d’ionisation de l’eau) :
LnmolMOHHneutralité
OHHKw
OH OHH
K
OHHOH
/10010:
10
2
.
2
7
14
(car H2O constante)
- plasma : 40nmol/L de H+ légèrement basique. Maintenu entre 30nmol et
50nmol (glucose : 5000nmol/L !)
- production journalière CO2 : 20 000 000 nmol/L = production acide doit être
éliminé (poumons, reins,…)
L’homéostasie est maintenue grâce à des tampons et une excrétion énorme d’H+
1.1.2. Acide :
HA
AH
Keq
HAHA
OH
A
OH
HA notéHconjuguéacide
conjuguéebase
cstebase
acide
3
2)(.
.
)(
Keq : permet d’évaluer la force d’un acide, acide fort : pK≤4
acide
base
pKapH
HA
A
Ka
H
HpH
AHAKeq
H
log
log
1
log
1
loglog
.
- plasma : [H+]= 4x10-8 pH=7,4
- quand [B]=[A] : pH=pKa
- zone tampon = zone où pH varie peu pour des Δ de [] limite = pK +/- 0,5.
HHPOPOH
HPOHPOH
pK
pK
442
4243
5,6
2
2 zones tampon
1.1.3. Electroneutralité :
[Cations] = [anions]. Toutes les substances ne sont pas électriquement actives (NaCl
Na++ Cl-) mais elles peuvent influencer les [ions].

- 4 -
1.2. Tampon organisme :
1.2.1. Généralités :
- Si pH >7,6 tétanie, si H < 7,1 coma
- Réactions intervenant dans [H+]:
o Déshydrogénase: réduction consomme, oxydation produit
Pyruvate + NADH+H+ lactate + NAD+ (LDH)
o Kinase : production de H+
Glc + MgATP-- G6P-- + MgADP- + H+
- voie métabolique : certaines consomment d’autres produisent directement des
acides : glycolyse acide lactique (GR)
1.2.2. Tampon HCO3-/CO2 :
A. H2CO3
o sous forme anhydre (CO2) en solution avec un équilibre de 0,3% avec
H2CO3 :
[H2CO3] = 0,003 [CO2]
H2CO3 ↔ CO2 + H2O : réaction lente, accélérée par AC
(anhydrase carbonique) :
Abondante dans GR et cellules productrices de H+
Comporte un noyau Zn et peut être inhibée par certains
sulfamidés
o acide faible :
11,6101':)37(
1010.310.3.11'
003,0 1'
2.003,0 .3
32 .3
1
33
332
11,6
38,68,63
3,102
8,31
pKKCPlasma
KK
K
CO
HHCO
COHHHCO
K
HCOHCO
HHCOCOH
pK
pK
B. CO2 :
- CO2 libre : = CO2 dissous + H2CO3, dépend de la pression partielle en CO2 et de
la solubilité :
o
mMmmHGmmHGMCO artérielsangPCOilitéso 2,140./10.32 ..2lub
5
o PCO2 : peut varier avec les mouvements respiratoires
- [CO2]tot= [CO2]libre +[HCO3-] + carbamates
o HCO3- + carbamates = CO2 combinés
o Carbamates : CO2 peut réagir avec amines des protéines (base) acides
carbamiques :
COONHRCOOHNHRNHRCO 22
sang : carbamates se forment surtout avec Hb 1,35 mEq/Lsang

- 5 -
o [CO2]libre=1,2mM
o [HCO3-] :
mMHCO
A
B
A
B2432010log11,641,7 3,1
[CO2]tot = 25,2mM
C. Réserve alcaline :
- Est-ce un bon tampon ?
o système fermé : CO2tot constant
7,233
5,1
8,16 2,25
2
322,252
2.8,1532,1log31,7
HCO
mMmMCO
HCOlibreCOmMtotCO
COHCO
A
B
pH
si ↓pH de 0,1, ↓ HCO3=0,3 mauvais tampon
o système ouvert : CO2 peut être éliminé par les poumons CO2 libre
constant HCO3- = 19mM si ↓pH de 0,1, ↓HCO3-=5mM bon
tampon
- = réserve alcaline (RA) car pKA trop bas pour etre un bon tampon mais agit
comme un antiacide : capacité d’encaisser les ↓ de pH (3-4mEq/↓0,1pH)
o RA corps = RA plasma (~4,5% corps) + liquide interstitiel (~18% corps) =
24mEq/L
o Pour 70kG :
HCO3 extracellulaire = 70.0,225.5 = 79mEq/↓0,1pH
HCO3 intracellulaire : ~30mEq/↓ 0,1 pH
Au total : ~ 100mEq/↓ 0,1 pH
o HCO3- : représente environ la moitié du pouvoir tampon du sang
- courbe de pH isobare (à PCO2 constante) : passage d’une courbe à l’autre se fait
selon une pente définie par le tampon de protéines : Hprot ↔ Prot- + H+
1.2.3. Tampon protéines :
- grâce aux fonctions COOH et NH3 :
- sang : ~ 3mEqH+/↓ 0,1 PH (idem protéines intracellulaire)
- ensemble protéines ~ 50% pouvoir tampon
1.2.4. Tampon phosphates :
Négligeable car maximum fixé = 0,1-0,3 mEq/↓ 0,1pH
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%