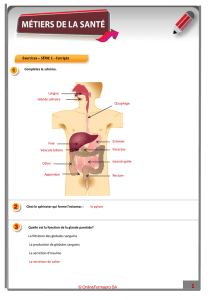
Les glandes surrénales Généralités

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr J KHATER - Les glandes surrénales
1
Les glandes surrénales
1 Généralités
- Les surrénales sont deux petites glandes qui coiffent la partie supérieure des reins.
- Elles sont particulièrement importantes. Leur ablation provoque la mort de l’individu.
- D’un point de vu expérimental chez l’animal l’ablation des surrénales est à l’origine :
o D’une hypotension artérielle. Elle aboutit au collapsus et à la mort.
o De troubles de l’équilibre hydro-électrolytique.
o Il y a d’autres effets sur le métabolisme énergétique, une diminution de la
glycémie et un amaigrissement.
o D’une mauvaise réactivité à toutes les circonstances de stress, une diminution
de la résistance aux infections…
- On distingue deux parties :
o Les corticosurrénales.
o Elles sont d’origine mésodermique.
o Elles font partie d’un axe hypothalamo-hypophysaire-glande.
o Elles sécrètent les hormones cortico-surrénaliennes.
o La médullosurrénale.
o Elle dérive du neuroctoderme.
o Elles sécrètent des catécholamines, en particulier l’adrénaline et la
noradrénaline.
- En cas d’ablation sélective, c’est les corticosurrénales dont la présence est
absolument vitale. Cortex = 80% de la glande (20% de médullaire)
2 Les corticosurrénales
2.1 Concernant l’ensemble des hormones
2.1.1 Généralités
- Chaque corticosurrénale est divisée sur le plan histologique et sur le plan fonctionnel
en trois parties (de l’extérieur vers l’intérieur) :
o La glomérulée.
o La fasciculée.
o La réticulée.
- Elles sécrètent des hormones différentes qui dérivent toutes du même précurseur : le
cholestérol. Ces hormones sont donc des corticoïdes.
- Au niveau de la glomérulée il y a sécrétion des minéralocorticoïdes qui ont un effet
sur l’équilibre hydro-électrolytique (chef de fil : aldostérone).
- Au niveau de la fasciculée il y a sécrétion des glucocorticoïdes qui agissent sur le
métabolisme énergétiques des glucides (chef de fil : cortisol).
- Au niveau de la réticulée il y a sécrétion des androgènes-surrénaliens (chef de file :
DHEA Di-Hydroxy-Epi-Androstérone). Pas de sécrétion avant l’âge de 8 ans !

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr J KHATER - Les glandes surrénales
2
2.1.2 Synthèse, circulation sanguine et élimination
- Un des points communs entre ces 3 types d’hormones est leur synthèse. Ce sont des
corticoïdes dérivés du même précurseur : la prégnenolone (dérivé du cholestérol).
- Par contre au niveau de la glomérulée il y a une enzyme spécifique qui permet la
conversion en aldostérone.
- Toutes les réactions de synthèse de ces hormones sont des hydroxylations et des
oxydations effectuées grâce à des enzymes spécifiques.
- Les structures des hormones sont très proches. Lorsqu’il y a un excès des
minéralocorticoïdes cela peut entrainer des effets glucocorticoïdes du fait de la
ressemble ce de la structure (et vice versa).
- Ce qui est commun à toutes les hormones est également le catabolisme. L’élimination
se fait par la voie rénale, MAIS elles sont métabolisées par le foie. Donc des
pathologies hépatique ou rénale peuvent entrainer des problèmes d’élimination de ces
hormones.
- Ce sont des corticoïdes (lipophiles), de ce fait ils ne circulent pas sous forme libre
mais sous forme liée avec une toute petite fraction libre qui est la forme active.
2.1.3 Mode d’action cellulaire
- Ce sont des hormones lipophiles et ont donc des récepteurs intracellulaires.
- Il y a des récepteurs dans le cytoplasme et dans le noyau des cellules-cibles.
- Parmi ces récepteurs, certaines ont plus d’affinité pour un type d’hormone. Il peut y
avoir des phénomènes de compétition selon les quantités d’hormones.

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr J KHATER - Les glandes surrénales
3
- Il y a une augmentation de synthèse protéique qui affecte certains métabolismes
(hydro-électrolytiques ou énergétiques).
- Il semblerait qu’il y a ait aussi des récepteurs membranaires de façon exceptionnelle
qui seraient susceptibles de stimuler la Na+/K+-ATPase.
2.2 Les minéralocorticoïdes
2.2.1 Généralités
- Les minéralocorticoïdes sont synthétisé dans la glomérulée (10% du cortex).
- Les minéralocorticoïdes correspondent à l’aldostérone et à son précurseur la
corticostérone.
- La sécrétion est assez faible en régime hydro-sodé normal (01 à 0.4 mMol/J).
- Il s’agit d’une hormone lipophile et qui donc se trouve en faible quantité sous sa forme
libre (0.1 µg/L). Elle circule aussi liée à l’albumine.
- Son délai d’action est assez long (de quelques heures) qui est en fait le temps
nécessaire à sa synthèse.
- Elle est épurée assez rapidement (environ 90% dans le foie) en un seul passage. Le
foie donne des métabolites retrouvés dans les urines.
Ce métabolisme dans le foie a une conséquence physiopathologique : en cas
d’insuffisance hépatique (cirrhose) on a un hyper-aldostéronisme secondaire qui
entraine essentiellement une rétention de sodium.
2.2.2 Effets biologiques
- Les récepteurs se trouvent au niveau :
o Du rein +++.
o Du colon.
o Des glandes salivaires.
o Des glandes sudorales.
- C’est un élément absolument majeur de l’équilibre hydro-électrolytique qui participe
à l’homéostasie du sodium et du potassium.
- Le site principal d’action est donc le rein au niveau du tube contourné distal et du
tube collecteur avec par le biais d’une hyperactivité de la Na+-K+-ATPase une
réabsorption de sodium (avec l’eau qui suit par osmose). C’est donc une hormone :
o Anti-natri-urétique.
o Et antidiurétique.
- En même temps la sécrétion du potassium est favorisée de même que celle des ions
H+ ce qui fait qu’elle est :
o Kali-urétique.
o Et elle a tendance à provoquer une alcalose sanguine par fuite des ions H+.
- Elle diminue la réabsorption rénale de calcium et de magnésium et augmente la
filtration glomérulaire.
- Cette action antidiurétique est à l’origine d’une augmentation du volume extracellulaire
(de la volémie) et se traduit par une augmentation de la pression artérielle.
- En cas d’hypo-aldostéronisme :
o Perte de sodium et d’eau hypovolémie (une déshydratation).

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr J KHATER - Les glandes surrénales
4
o La rétention de potassium et d’ions H+ l’acidose métabolique.
o PA diminue amenant à l’état de choc qui peut conduire à la mort.
- Selon les récepteurs, le mode d’action cellulaire est différent mais le résultat est
identique sur les cellules épithéliales (du colon, des glandes salivaires et sudorales)
on favorise :
o La rétention de sodium.
o L’élimination de potassium.
- En cas d’hypo-aldostéronisme on pourra observer :
o À cause de l’effet sur le colon : une diarrhée.
o À cause de l’effet sur les glandes sudorales : une intolérance à la chaleur.
2.2.3 Contrôle de la sécrétion
- Elle est sous contrôle de la corticotropine (ACTH) et de la corticostimuline (CRH)
qui ont une influence assez faible.
- Il existe deux autres éléments qui contrôle la sécrétion :
o Système rénine angiotensine aldostérone (SRAA)
o Concentration de potassium dans le sang.
- La rénine est une hormone produite au niveau des reins, elle circule dans le sang et
au niveau du rein elle permet la conversion du précurseur (l’angiotensinogène) en
angiotensine 1.
- Cette angiotensine 1 sous l’effet d’enzymes de conversion pulmonaires peut être
convertie en angiotensine 2 et 3.
- C’est l’angiotensine 2 qui stimule la sécrétion d’aldostérone.
- Ce système rénine-angiotensine se met en activité lors :
o D’une hyponatrémie.
o L’orthostatisme.
o D’une hypotension.
- L’angiotensine a également une action trophique sur la glomérulée.
- L’hyperkaliémie favorise la synthèse l’aldostérone et de manière plus modeste met en
jeu le système rénine-angiotensine.
- Certains facteurs inhibent la sécrétion en agissant sur des récepteurs, des canaux, à la
surface des cellules glomérulée. Il s’agit de la dopamine et des FAN (Facteur Atrial
Natri-urétique).

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr J KHATER - Les glandes surrénales
5
2.2.4 Physiopathologie
- L’excès de sécrétion est souvent dû à une tumeur qui est à l’origine du syndrome de
Conn
- Dans le syndrome de Conn (hyper-aldostéronisme primaire) on retrouve :
o Une hypertension.
o Une hypernatrémie.
o Une hypokaliémie.
o Une alcalose métabolique.
- Normalement du fait de la rétention de sodium et d’eau, on devrait observer des
œdèmes chez des sujets qui présentent ce syndrome.
En pratique on ne les retrouve pas car il y a un phénomène d’échappement qui est
certainement due à l’intervention du FAN à partir d’un certain niveau de volémie.
2.3 Les glucocorticoïdes
2.3.1 Généralités
- Ils sont sécrétés au niveau de la fasciculée (75% du cortex surrénal).
- Les glucocorticoïdes ont pour chef de file le cortisol qui comparativement à
l’aldostérone est sécrété en beaucoup plus grandes quantités (environ 200 fois plus).
- Le cortisol n’est pas le seul des glucocorticoïdes, on retrouve aussi la corticostérone
et la cortisone mais qui sont sécrété en plus faible quantité.
2.3.2 Sécrétion – Transport
- La sécrétion se fait sous influence de la corticotropine (ACTH). Comme on l’a vu
dans le système hypothalamo-hypophysaire, la corticotropine suit un rythme circadien.
- La sécrétion de cortisol suit tout à fait la sécrétion de la corticotropine :
o C’est une sécrétion pulsatile.
o Un maximum juste avant le réveil.
o Un minimum vers minuit.
o La cortisone est assez élevée le matin pour prévenir une hypoglycémie de
jeune de la nuit. En effet la cortisone est une hormone hyperglycémiante.
- La sécrétion de cortisone est très augmentée en situation de stress (car il augmente
la sécrétion d’ACTH).
- Elle circule libre en faible quantité, mais en forte quantité liée à une protéine de liaison
spécifique appelée transcortine CBG (Corticostéroïd Binding Globulin).
- Sa capacité de liaison est assez vite saturée (25 µg/L) et lorsque la CBG est saturée,
la quantité de cortisone libre augmente.
- La CBG est synthétisée par le foie sous influence des œstrogènes. On va avoir plus
de CBG lorsqu’il y a une imprégnation importante d’œstrogènes : grossesse,
contraceptifs oraux, etc. Il y aura comme effet secondaire une augmentation des effets
dus à la cortisone.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%