de l`appareil cardio-vasculaire

Anatomie - Physiologie
de l'appareil cardio-vasculaire
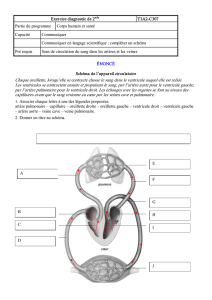
I - Anatomie du coeur :
I.1) Structure des cavités cardiaques :
Le coeur présente quatre cavités :
o deux oreillettes à paroi mince, séparées l'une de l'autre par la paroi
interauriculaire
o deux ventricules à paroi épaisse qui possèdent une paroi commune (le septum
interventriculaire)
Oreillettes et ventricules communiquent à travers un anneau fibreux auriculo-
ventriculaire. Cet anneau est muni à droite de la valvule tricuspide et à gauche de la
valvule mitrale (ou bicuspide).
Ces deux valvules sont formées de volets ou valves insérés à la périphérie de l'anneau
valvulaire.
Des cordages tendineux (qui prennent leur origine à partir des muscles papillaires nés
eux-mêmes de la face interne du ventricule) s'attachent aux bords libres des valvules,
jouant le rôle de haubans.
A droite, l'orifice pulmonaire (entre ventricule et artère pulmonaire) est muni de la
valvule pulmonaire ou semi-lunaire formée de trois valves.
Entre ventricule gauche et aorte, l'orifice aortique est muni d'une valvule analogue
(valvule aortique). Ces deux valvules
s'ouvrent au début de l'éjection ventriculaire et se ferment lorsque la pression artérielle
correspondante dépasse celle du ventricule qui commence à se décontracter.
C'est la fermeture des deux valvules auriculo-ventriculaires qui produit le premier
bruit du coeur et la fermeture des valvules semi-lunaires qui correspond au second
bruit.
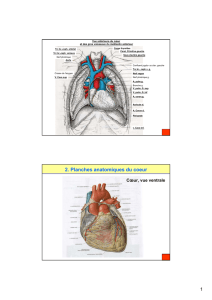
I.2) Topographie et forme :
Organe musculaire situé dans le médiastin contenu dans une cavité le péricarde, situé
entre les poumons et au dessus du diaphragme
Forme de pyramide triangulaire :
o la base, postérieure : massif des oreillettes droite et gauche
o le sommet : pointe en avant , en bas et à gauche (l'apex). On peut ici sentir
l'onde de contraction : c'est le choc de pointe.
3 faces :
o antérieure ou sternocostale
o postérieure ou base
o inférieure ou diaphragmatique
I.3) Paroi Cardiaque :
Composée de trois couches :
o l'endocarde ou couche interne
o le myocarde ou muscle
o l'épicarde ou couche externe
L'épaisseur du myocarde est fonction de son travail :
o les oreillettes ont une paroi plus fine que les ventricules
o la paroi du VD a une paroi plus fine que la paroi du VG. Ceci est lié à la
différence de pression régnant dans le VD basse pression, VG haute pression
o La paroi du VG sera d'autant plus élevé que les résistances seront grandes
I.4) Cavités :
au nombre de quatre :
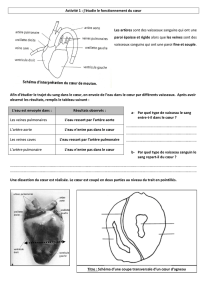
o OD (oreillette droite) reçoit veine cave (VC) supérieure et VC inférieure (il
existe une valvule dite d'Eustachi) ainsi que sinus coronaire (réunion des
veines cardiaques)
o OG reçoit veines pulmonaires

o VD : départ de l'arbre pulmonaire
o VG : départ de l'Aorte
I.5) Séparation coeur droit, coeur gauche :
assurée par une cloison formée de trois parties :
o le septum interauriculaire : sépare les deux oreillettes, il existe la fosse ovale
(siège des CIA)
o le septum atrioventriculaire : sépare l'OD du VG, le plancher de la valve
mitrale ne se trouve pas sur le même niveau que celui de la valve tricuspide (la
mitrale est plus haute)
o le septum interventriculaire : sépare les deux ventricules, est membraneux à sa
partie haute (lieu d'élection des CIV), il se continue par une partie musculaire :
le septum interventriculaire (musculaire), qui joue un rôle important dans la
contraction ventriculaire.
I.6) Description :
Isthme aortique : jonction de l'aorte thoracique et la crosse de l'aorte, siège d'anomalie
tel les coartations aortiques (hyperpression en amont et hypotension en avale). Le
ligament artériel point, fixe de l'aorte peut provoquer un effet de cisaillement lors de
décélération brutale (AVP).
Valves mitrales (comporte deux feuillets antérieure et postérieure) et sigmoides
aortiques
Valves tricuspides et sigmoides pulmonaires : piliers (muscle) et cordages.
Retour du sang venant des sinus coronaires : dans l'OD
Valvule d'Eustachi : entre veine cave inf et OD
Voie de conductions :
o noeud sinusal au niveau de l'OD
o à coté de la tricuspide : le noeud auriculoventriculaire
o donne naissance au faisceau de Hiss qui se divise en branche droite et branche
gauche ; elles-mêmes donnent une hémibranche antérieure et postérieure.
Cycle cardiaque :
o Diastole : remplissage, valves auriculoventriculaires ouvertes et sigmoïdes
fermées
o Systole : contraction, ouverture des sigmoïdes et fermeture des valves
auriculoventriculaires.
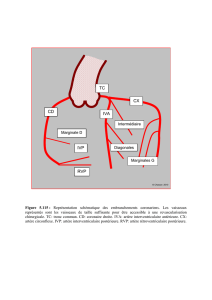
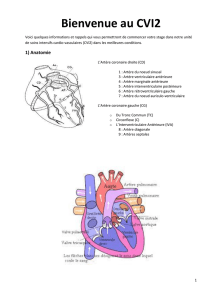
Circulation coronaire :
o branche gauche : IVA et circonflexe
o branche droite IVP
II - Physiologie du coeur :
II.1) Phénomènes fondamentaux :
Au repos, la cellule myocardique est polarisée :
o charge + à l'extérieur
o charge - à l'intérieur
L'excitation entraîne la dépolarisation (charge - à l'ext, charge + à l'int), phénomène
initial rapide qui va donner naissance à un phénomène mécanique : la contraction.
La repolarisation est un phénomène tardif et lent purement électrique (retour à l'état
initial)
Potentiel d'action :
o activité électrique enregistrée directement à l'intérieur de la cellule.
o activation cardiaque à l'échelle cellulaire
o pénétration et sortie de Na+, Ca+, K+, Mg+
Quatre phases :
o 0 : dépolarisation, potentiel d'action dépend du potentiel initial seuil, passage
rapide de Na et plus lent de Ca de l'intérieur vers l'extérieur de la cellule,
inversion des charges
Pente initiale abrupte = phase 0, exprime rapidité et amplitude de la
dépolarisation

o 1- 2- 3 : repolarisation lente, retour au potentiel de repos, notion de période
réfractaire, correspond au segment ST pour la repolarisation ventriculaire.
L'excitation de la cellule montre qu'il y a un passage de courant lié à une différence de
potentiel (DDP) entre l'intérieur de la cellule et le milieu extra cellulaire. Ainsi, on a
pu constater que l'intérieur de l'axone était négatif par rapport à l'extérieur, on dit que
la membrane cellulaire est polarisée. Ce potentiel de membrane est dit potentiel de
repos.
Le Potentiel de repos est lié à la structure de la barrière cellulaire et à la différence des
électrolytes
Notion de seuil : si l'on fait passer pendant un temps court un courant peu intense au
niveau du nerf, il y aura inversion de la polarité entraînant un potentiel local : c'est la
stimulation infra-liminaire.
Jusqu'au moment où la stimulation devient assez intense pour entraîner un potentiel
d'action. L'intensité de courant nécessaire pour obtenir un potentiel d'action est appelé
intensité seuil.
Mais l'amplitude du potentiel d'action (influx nerveux) qui apparaît est indépendante
de l'intensité du stimulus d'excitation pourvu que celui-ci soit suffisant. Un stimulus
d'intensité infraliminaire n'est pas suivi d'un potentiel propagé ; si l'intensité atteint le
seuil ou le dépasse, un potentiel d'action (influx nerveux), d'amplitude maximale
apparaît. C'est la " Loi du Tout ou Rien ".
Notion de période réfractaire : pendant la durée du potentiel d'action, la fibre est à
l'état réfractaire absolu. Aucun stimulus, quelque soit son intensité, ne peut faire
apparaître un nouvel influx. Excitabilité et conductivité sont nulles.
Corrélation entre dépolarisation et mouvements ioniques : l'augmentation de la
perméabilité au sodium ne dure que peut de temps et va être suivie rapidement par une
augmentation de la perméabilité au potassium, ce qui va rétablir le potentiel de
membrane au repos.
II.2) L'ECG :
Onde P : Dépolarisation des oreillettes
espace PR : conduction auriculo-ventriculaire
Complexe QRS : dépolarisation ventriculaire
Segment ST : repolarisation des ventricules
La repolarisation des oreillettes, cachée dans le QRS, est invisible
2.2.A) Automaticité :
Faculté pour un groupe de cellules de se dépolariser spontanément sans aucune
excitation.
Dépolarisation progressive diastolique spontanée jusqu'à atteindre un seuil propre de
dépolarisation, la dépolarisation est alors entière, la cellule devient contractible
Noeud sinusal
2.2.B) Automatisme :
La fréquence du pace-maker dépend de :
o Facteurs intrinsèques :
la pente de dépolarisation spontanée (plus la pente est abrupte, plus la
dépolarisation est rapide, plus tôt est atteint le seuil, plus le potentiel
sera atteint rapidement, plus vite la cellule sera à nouveau excitable).
La phase de dépolarisation spontanée sera plus rapide, la fréquence sera
augmenté
le seuil d'apparition de potentiel propagé : le potentiel seuil sera
diminué (à -60), la fréquence sera augmentée
le degré de dépolarisation de départ : le potentiel de repos est diminué,
le degré de polarisation de départ sera augmenté donc la fréquence sera
augmentée (hyperpolarisation)
o Facteurs extrinsèques :
le système nerveux autonome :
le para sympathique, représenté par le nerf vague ou X, le
pneumogastrique, et l'acétylcholine, il est cardiomodérateur
le sympathique, augmente la fréquence en jouant sur la pente de
dépolarisation (pente augmentée)

noradrénaline : diminue la perméabilité membranaire au K+
les médicaments et les agents pharmacologiques (exemple : les
digitaliques qui abaissent la pente de dépolarisation et ralentissent le
coeur)
les troubles métaboliques : hypocalcémie et hypokaliémie favorisent
l'automatisme cardiaque
l'environnement : l'augmentation de la température a une action
chronotrope + directe sur la cellule
humoral : catécholamines circulantes, pH, PaCO2, PaO2
2.2.C) Excitabilité cardiaque :
C'est la transmission du phénomène électrique de proche en proche
Elle dépend :
o du niveau du seuil de dépolarisation (plus il est élevé, plus l'excitabilité est
réduite)
o de la durée des périodes réfractaires (plus elles sont élevées, moins un potentiel
a de chance d'être obtenue, moins la cellule est excitable)
o de l'asynchronisme physiologique des périodes réfractaires : ni le début, ni la
fin des périodes réfractaires ne sont identiques pour toutes les structures
cardiaques, toute les cellules n'ont pas la même période réfractaire
2.2.D) Activité cardiaque : activation auriculaire
Tout commence au noeud sinusal (Keith et Flack)
Marque le début de l'activité cardiaque
Sous la dépendance d'un centre de commande physiologique : le noeud sinusal
Comporte une dépolarisation et une repolarisation
Activation auriculaire : onde P
Forme de l'onde P :
o absente = l'excitation n'est pas partie du noeud sinusal (exemple : ESV, foyer
ectopique isolé)
o isolée, sans QRS = activation auriculaire non transmise aux ventricules
(exemple : BAV)
o ample = hypertrophie de l'OD
o allongée, dédoublée = hypertrophie de l'OG
2.2.E) Conduction auriculoventriculaire :
Voie de conduction normale:
o le noeud auriculaventriculaire d'Aschoff Tawara
o le faisceaux de Hiss
o la branche droite (face droite du septum interventriculaire = SIV)
o la branche gauche (se divise en hémibranche antérieure et postérieure)
o voies de conduction accessoires (généralement lieu de trouble du rythme,
exemple = Wolf Parkinson White)
2.2.F) L'activation septale :
Commence à la partie moyenne de la face gauche du septum interventriculaire (SIV
gauche)
Gagne la profondeur du SIV de gauche à droite du VG et VD (ce qui explique les
différences d'enregistrement des précordiale le vecteur tourne de proche en proche...)
2.2.G) L'activation ventriculaire :
Suit l'activation auriculaire dont elle est séparée par la conduction
auriculoventriculaire (nb : espace PR allongé si obstacle à conduction)
Inégale répartition des branches :
o branche droite plus longue : pointe du VD
o branche gauche plus courte : partie moyenne du SIV
Inégalité des épaisseurs des paries libres : VG>VD
2.2.H) L'activation pariétale :
Réseau de Purkinje
Immédiatement après l'activation septale
Débute dans les couches profondes : sous-endocarde vers sous-épicarde
VG a son activation légèrement anticipée par rapport à celle du VD
Activation du VG engendre des potentiels plus importans (épaisseur pariétale)
2.2.I) Repolarisation normale :
Commence à la surface (épicarde) et progresse vers endocarde

Dépolarise et repolarisation ont donc sens inverse
La dépolarisation débute des couches profondes (endocarde) vers l'extérieur (épicarde)
La repolarisation est l'inverse (ce qui explique l'onde T positive)
2.3) Troubles de la conduction :
2.3.A) Défaillances sinusales :
Arrêt sinusal :
o absence d'impultion sinusale
o impossibilité d'atteinte du seuil d'excitabilité
Bloc sino-auriculaire : 2/1
o un activité sinusale transmise, la suivante est bloquée
BAV complet (Bloc Auriculo-Ventriculaire) :
o blocage de l'activité dès sa production
o quand pause cardiaque totale : reprise automatique = échappement (si pas
d'influx sinusale, naissance à une fréquence moindre d'un influx plus bas, dans
le noeud auriculo-ventriculaire)
2.3.B) Troubles de la conduction auriculo-ventriculaire : BAV
Allongement isolé, fixe, constant : BAV 1° degré
Allongement progressif = BAV 2° degré type I (périodes de Wenckebach)
Blocage isolé onde P = BAV 2° type II
Blocage intermittent d'une onde P 2/1
Blocage permanent de toutes les ondes P : BAV 3° degré
2.3.C) Troubles de la conduction intra-ventriculaire :
Atteinte des branches du faisceau de Hiss
Bloc de branche droite :
o intervalle PR conservé, normal ou allongé
o allongement durée QRS :
> 0.12 sec : complet (= 3 petits carreaux)
< 0.12 sec : incomplet
o déviation axiale droite
o double positivité en V1 : aspect rsR' ou rSR'
Bloc de branche gauche
Bloc complet
Bloc incomplet
Hémibloc gauche (antérieur, postérieur)
2.4) Troubles de l'ECG :
2.4.A) Ischémie :
Ischémie sous-endocardique :
o la repolarisation commence dans les couches sous-épicardiques donc non
modifiée dans son sens mais retardée dans les couches profondes
o onde T ample et symétrique, positive
Ischémie sous-épicardique :
o la repolarisation ne peut débuter en sous-épicardique
o onde T négative
2.4.B) Lésion :
Lésion sous-endocardique :
o intéresse seulement les couches profondes
o décalage du segment ST vers le bas
Lésion sous-épicardique :
o intéresse seulement les couches superficielles
o décalage du segment ST vers le haut
2.4.C) Ischémie - lésion :
Sous-endocardique :
o sous-décalage du segment ST
o onde T ample et symétrique
Sous-épicardique :
o sus-décalage du segment ST
o onde T négative, symétrique + ou -, profonde
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
1
/
26
100%