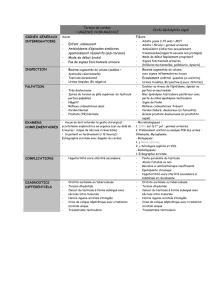
Cancer du testicule : évolution nationale et variations régionales du

Cancer du testicule : évolution
nationale et variations régionales
du taux de patients opérés,
1998-2008
Données hospitalières
Maladies chroniques
et traumatismes

Cancer du testicule : évolution nationale et variations régionales du taux de patients opérés, 1998-2008 - Données hospitalières — Institut de veille sanitaire
Liste des tableaux et figures 3
Abréviations 4
Résumé 5
1. Introduction 6
2. Epidémiologie du cancer du testicule 6
2.1 Incidence et mortalité 6
2.2 Facteurs de risque associés au cancer du testicule 7
2.3 Types histologiques 9
3. Matériel et méthode 10
3.1 Données 10
3.2 Méthode 10
4. Résultats 11
4.1 Description des séjours étudiés 11
4.2 Evolution du taux national de patients opérés pour cancer du testicule en France métropolitaine de 1998 à 2008 12
4.3 Variations régionales du taux de patients opérés pour cancer du testicule, 2004-2008 14
4.4 Comparaison du taux de patients opérés pour cancer du testicule et du taux d’incidence, départements avec
registre 17
4.5 Comparaison des évolutions nationales des taux de patients opérés pour cancer du testicule, des taux de mise en
ALD et des taux d’incidence estimés 18
5. Discussion 19
5.1 Résultats de l’étude 19
5.2 Apport des données du PMSI pour la surveillance épidémiologique du cancer du testicule 20
6. Conclusion 21
Références bibliographiques 22
Annexes 27
1- Codes CIM10 utilisés 27
2- Codes CCAM utilisés 27
3- Codes CdAM utilisés 27
4- Les termes de la saisine du ministère de la santé 28
5- Les facteurs de risque débattus associés au cancer du testicule 29
6- Nombre de patients opérés pour cancer du testicule par âge et par année 35
7- Taux spécifiques de patients opérés pour cancer du testicule par âge et par année 35
Sommaire

Institut de veille sanitaire — Cancer du testicule : évolution nationale et variations régionales du taux de patients opérés, 1998-2008 - Données hospitalières / p. 1
Cancer du testicule : évolution
nationale et variations régionales
du taux de patients opérés,
1998-2008
Données hospitalières
Rédaction du rapport
Yao KUDJAWU
Zoé UHRY
Arlette DANZON
Juliette BLOCH
Département des maladies chroniques et traumatismes (DMCT), InVS

Cancer du testicule : évolution nationale et variations régionales du taux de patients, 1998-2008 - Données hospitalières ; Mai 2011 – Institut de veille sanitaire
3
Liste des tableaux
Tableau 1 : Synthèse des données sur la cryptorchidie comme facteur de risque
associé au cancer du testicule.........................................................................
10
Tableau 2 : Description annuelle des séjours chirurgicaux pour cancer du testicule,
1998 - 2008………………………………………………………………….
15
Tableau 3 : Description des séjours chirurgicaux pour cancer du testicule par classe
d’âge………………………………………………………………………...
16
Tableau 4 : Taux annuels de patients opérés pour cancer du testicule,
1998-2008……….........................................................................................
16
Tableau 5 : Variations régionales du taux de patients opérés pour cancer du testicule
et rapport standardisé (SHR), 2004-2008………………………………….
19
Tableau 6 : Effectifs des cas incidents, par classe d’âge quinquennale, ensemble
des départements avec registre, 2000-2005………………………………
21
Liste des figures
Figure 1 : Histologie du cancer du testicule……………………………………............. 12
Figure 2 : Evolution des taux spécifiques par groupe d’âge de patients opérés pour
cancer du testicule, 1998 - 2008 en échelle arithmétique (a) et
logarithmique (b)……………………………………………………………...
17
Figure 3 : Rapports standardisés par région de taux de patients opérés pour
cancer du testicule (SHR), 2004-2008..………………………………………
20
Figure 4 : Taux d’incidence spécifiques par âge et taux de patients opérés (PMSI) pour
cancer du testicule, ensemble des départements avec registre, 2000-2005…..
22
Figure 5 : Rapport standardisé d’incidence et de taux de patients opérés pour
cancer du testicule (PMSI), départements avec registre, 2000-2005…………
23
Figure 6 : Modélisation du rapport entre nombre de patients opérés et nombre de
cas incidents en fonction de l’âge, départements avec registre, 2000-2005….
23
Figure 7 : Evolution nationale des taux d’incidence, des taux de patients opérés et
des taux de mise en ALD pour cancer du testicule, de 1998 - 2008..……….
24

Cancer du testicule : évolution nationale et variations régionales du taux de patients, 1998-2008 - Données hospitalières ; Mai 2011 – Institut de veille sanitaire
4
Abréviations
ALD : Affection longue durée
CCAM : Classification commune des actes médicaux
CdAM : Catalogue des actes médicaux
CIM10 : Classification internationale des maladies 10e édition
CIM-O : Classification internationale des maladies pour l’oncologie
CIS : Cancer
in situ
CnamTS : Caisse nationale d’assurance maladie des travailleurs salariés
DES : Di Ethyl Stilbestrol
DGS : Direction générale de la santé
DMF : Di Méthyl Formamide
FINESS : Fichier national des établissements sanitaires et sociaux
Francim : France cancer Incidence et mortalité (Réseau français des registres de cancer)
IC95 % : Intervalle de confiance à 95 %
IMC : Indice de masse corporelle
Insee : Institut national des statistiques et des études économiques
Inserm : Institut national de la santé et de la recherche médicale
MSA : Mutualité sociale agricole
PACA : Provence-Alpes-Côte d’Azur
PMSI : Programme de médicalisation des systèmes d’information
RSA : Résumé de sortie anonymisé
RSI : Régime social des indépendants
SIR : Rapport standardisé d’incidence
SHR : Rapport standardisé d’hospitalisation
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
1
/
37
100%