Savoir

Savoir
01
est en fait incorrect car il s’agit à proprement parler d’un
olisthésis (= glissement ventral). Cette désignation résulte
en fait d’une confusion des termes olisthésis avec lyse; tout
au plus devrait-on parler d’une pseudolyse. Une lyse (inter-
ruption de l’arc vertébral dans la région interarticulaire)
peut également aboutir à un olisthésis ou spondylolisthésis.
Ce glissement ventral dans le cadre de l’antélisthésis
dégénératif suite à la dégénérescence de facettes articu-
laires, entraîne de surcroît un rétrécissement du canal ra-
chidien. Lorsqu’il existe en outre une protrusion du disque
intervertébral ou des rétrospondylophytes des plateaux
supérieur et inférieur, on parle d’une sténose centrale du
canal rachidien.
Dans le contexte d’une telle dégénérescence segmen-
taire, un autre effet s’ajoute généralement sous la forme
d’un épaississement dégénératif du ligament jaune, qui dé-
nude dorsalement le canal rachidien et contribue encore
au rétrécissement dorso-latéral de celui-ci.
Lorsque, dans le contexte de la dégénérescence, vient
s’ajouter une instabilité, à savoir une mobilité translation-
nelle accrue du segment, cette composante fonctionnelle
peut accentuer encore davantage la sténose du canal
rachidien en réclinaison mais aussi en position debout,
effet qui peut être mis en évidence, par exemple, dans une
myélographie.
Outre la sténose du canal rachidien décrite ici, il peut
également se produire un rétrécissement des sorties de
nerfs (foramina intervertebrales). Ceci s’observe générale-
ment lors d’une forte diminution de la hauteur des disques
intervertébraux, c’est-à-dire lors d’un collapsus d’un
segment ou en cas de spondylophytes intraforaminaux et
des protrusions discales.
Les symptômes classiques de la sténose du canal rachi-
dien sont des irradiations douloureuses dans les jambes
en fonction de la marche, souvent accompagnées d’une
faiblesse croissante. Le patient est contraint de s’arrêter
et, typiquement, les symptômes disparaissent rapidement,
de sorte que le patient est à nouveau capable de marcher
sur une certaine distance, jusqu’à ce qu’il doive à nouveau
s’arrêter. Dans ces conditions, un soulagement est aussi
souvent obtenu par l’adoption d’une position cyphosique,
raison pour laquelle les patients marchent penchés en
avant.
Dans la plus grande partie des cas, les patients ressen-
tent les irradiations dans les jambes décrites ci-dessus,
souvent délimitables au niveau radiculaire; plus rarement,
il s’agit aussi de réelles douleurs lombaires ou sacrées
dont l’intensité est fonction de la distance de marche et
de la durée de la position debout.
En cas de sténose neuroforaminale isolée, le patient
éprouve une douleur monoradiculaire qui est fonction de la
distance de marche, semblable à une hernie discale, la
douleur étant présente ici de manière plutôt permanente.
Le plus souvent, les patients souffrant d’une sténose
rachidienne sont asymptomatiques en décubitus latéral et
en position assise.
STENOSE LOMBAIRE DU CANAL RACHIDIEN
Tableau clinique fréquent et souvent ignoré
Les signes d’usure de la colonne vertébrale entraî-
nent souvent un rétrécissement du canal rachidien
ou de certains neuroforamens particuliers, ce qui se
traduit souvent par des troubles typiques irradiant
du dos jusque dans les jambes, dont l’intensité est
fonction de la distance de marche et de la durée de
la position debout. Ces troubles sont souvent res-
sentis de manière analogue à ceux de la «maladie
des devantures de magasins», d’origine vasculaire,
etils peuvent limiter la distance de marche libre
àquelques centaines de mètres, en raison des dou-
leurs et de la faiblesse qu’ils provoquent.
Grâce à l’imagerie moderne, en particulier aux examens
d’IRM et, dans des cas particuliers, à la myélographie,
il est possible aujourd’hui de mettre très bien en évidence
ces rétrécissements dans la région du canal rachidien
ou des sorties des nerfs dans la région des foramens.
Contrairement aux douleurs dorsales lombaires d’origine
purement dégénérative et non spécifique, les douleurs
lomboradiculaires survenant à la suite d’un rétrécissement
ne peuvent quasiment pas être abordées par des mesures
de physiothérapie et de training car elles ne permettent
pas de résoudre le problème mécanique de la sténose du
canal rachidien en soi. Des infiltrations épidurales permet-
tent d’obtenir un soulagement passager.
Dans les cas avancés, il ne reste en dernier ressort que
l’intervention chirurgicale. Grâce à la précision de l’image-
rie diagnostique, les interventions peuvent se réduire de
nos jours à des procédés minimaux sélectifs de décom-
pression interlaminaire qui n’affectent pas la stabilité de la
colonne vertébrale.
Le plus souvent il est ainsi possible de renoncer à une
stabilisation supplémentaire des segments vertébraux,
si bien que ces interventions sont aussi parfaitement bien
supportées par les patients âgés et que ceux-ci peuvent
profiter comme il se doit de leur qualité de vie ainsi restau-
rée.
TABLEAU CLINIQUE
Dans le cadre des altérations dégénératives de la co-
lonne vertébrale, plusieurs facteurs peuvent mener à un
rétrécissement du canal rachidien ou des sorties des nerfs.
Généralement, ce rétrécissement résulte de l’arthrose arti-
culaire bilatérale des petites articulations vertébrales (ar-
throse des facettes) qui rétrécissent latéralement le canal
vertébral des deux côtés (phénomène que l’on appelle sté-
nose latérale du canal rachidien). La dégénérescence de
ces articulations vertébrales peut en outre entraîner un
déplacement de la colonne, le plus souvent un glissement
ventral du corps vertébral crânien, que l’on désigne sous
le terme d’antélisthésis dégénératif. Ce glissement ventral
est aussi souvent appelé pseudo-spondylolisthésis, ce qui
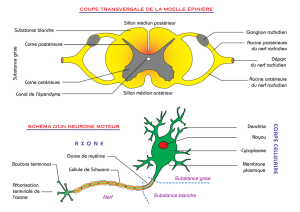
Arthrose des facettes
articulaires: La sténose
du canal rachidien naît
le plus souvent d’une
dégénérescence arthro-
sique des articulations
vertébrales, ce qui entraîne
un rétrécissement latéral
du canal.
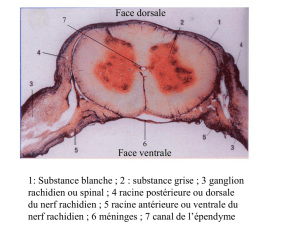
Cliché d’IRM d’une
sténose du canal rachidien.
Dessus, le canal nettement
plus large, une vertèbre
plus haut, chez la même
patiente.
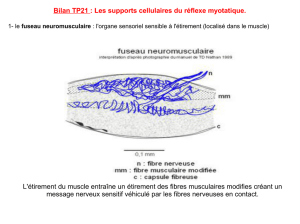
Resserrement et inter-
ruption nette du produit
de contraste dans
le canal rachidien, isolés
sur un étage,visibles à
la myélographie.

02
Le diagnostic différentiel le plus fréquent pour les symp-
tômes de claudication rachidienne est la claudication vas-
culaire (maladie des devantures de magasin).
INVESTIGATION
Au repos, le patient qui présente une sténose du canal
rachidien est pratiquement asymptomatique; en particulier,
il n’éprouve pas d’irradiations ou de déficits radiculaires.
Occasionnellement, les symptômes peuvent être quelque
peu provoqués par l’adoption d’une position en réclinai-
son. Le diagnostic est suggéré en premier lieu par l’anam-
nèse et corroboré par les examens radiologiques. Déjà sur
les radiographies conventionnelles de la colonne lombaire,
une arthrose prononcée des facettes ou un glissement
ventral, même discret, d’une vertèbre, représentent des
signes de la présence éventuelle d’une sténose rachi-
dienne. C’est toutefois l’examen d’IRM qui se révèle décisif
pour la pose du diagnostic. Il est possible ici de mettre en
évidence, sur les clichés transversaux mais aussi sagittaux,
une sténose sur un ou plusieurs étages. Il faut prêter ici
une attention particulière aux foramens sur les images
sagittales et aux récessus des deux côtés, sur les images
transversales. Ce n’est que dans des cas extrêmement
rares qu’une myélographie fonctionnelle ou, comme pre-
mier examen, une myélo-scanographie fonctionnelle addi-
tionnelles s’avèrent nécessaires. Les indications pour ces
examens sont des opérations antérieures avec implants
métalliques qui brouillent le signal, des sténoses pluriseg-
mentaires limites mais néanmoins symptomatiques ainsi
que la saisie d’une sténose fonctionnelle dépendante du
mouvement ou de la position, en cas de suspicion de seg-
ments vertébraux dégénératifs instables.
TRAITEMENT
Malheureusement, la sténose rachidienne elle-même,
soit le rétrécissement proprement dit du canal et les symp-
tômes correspondants de claudication rachidienne, ne
répondent quasiment pas à la physiothérapie et aux traite-
ments par l’exercice. Il s’agit d’un problème mécanique
avec rétrécissement du canal, qui ne peut pas être changé
par ce type de mesures. Une physiothérapie appropriée
permet toutefois de soulager quelque peu les douleurs dor-
sales et contractures musculaires additionnelles causées
par l’usure, si bien que nous recommandons de commen-
cer par épuiser ces mesures.
Une infiltration épidurale peut exercer un bon effet sur
les symptômes, du moins de façon passagère, qu’elle soit
faite au niveau intralaminaire ou, en cas de sténose neuro-
foraminale, directement par voie transforaminale. Dans
tous les cas, cependant, cette infiltration doit se faire sous
contrôle radiologique ou scanographique et être documen-
tée avec du produit de contraste.
En cas de persistance tenace des symptômes, il ne
reste toutefois, en dernier recours, que le traitement chi-
rurgical. Aujourd’hui, grâce à l’IRM, nous pouvons très bien
délimiter et localiser les rétrécissements. Les interventions
peuvent donc être très peu invasives et ciblées. Dans la
Info
Dr méd. Markus Rühli
Clinique de la colonne et de la douleur de Zurich
Centre de la Clinique Hirslanden
Witellikerstrasse 40
CH-8008 Zurich
Téléphone 044-387 37 40
Téléfax 044-387 37 45
E-mail: [email protected]
Internet: www.hirslanden.ch
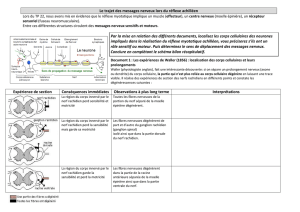
Exemple d’une fusion rigide
(spondylodèse) dans un
cas de glissement vertébral
dégénératif avec sténose
rachidienne.
Système de stabilisation
dynamique (Dynesys) pour
la fixation élastique de
vertèbres.
Aujourd’hui, les interven-
tions se font de la façon
la moins invasive possible.
grande majorité des cas, on procède aujourd’hui, à travers
une incision minime, à une intervention appelée interlami-
notomie, qui consiste à ne fenestrer le canal rachidien que
de façon minime entre les arcs vertébraux; on n’affaiblit
pas les articulations et l’on ne procède plus à l’ablation
des arcs vertébraux. En principe, une colonne vertébrale
opérée de la sorte n’en est pas déstabilisée et est donc
à nouveau pleinement fonctionnelle après quatre à six se-
maines.
Dans la majorité des cas, il est possible de renoncer à
une stabilisation additionnelle du segment vertébral. En
cas d’ostéochondroses avancées avec lombalgies corres-
pondantes et d’antélisthésis dégénératif avancé, il faut en
tout cas envisager une fixation élastique voire rigide, en
fonction de la progression de la maladie et de l’âge et de
l’état général du patient.
Nos propres expériences mais aussi la littérature confir-
ment que c’est surtout l’opération de décompression sé-
lective qui est bien tolérée par les patients, même âgés, et
que la très grande majorité d’entre eux profitent de façon
durable d’une intervention dont l’indication a été posée
avec soin.
Dans le cas d’une décompression purement sélective,
la suite du traitement est très peu problématique. Comme
il n’a été pas été procédé à un affaiblissement du disque
ou d’autres structures importantes pour la stabilité, la
colonne vertébrale est en principe fonctionnelle. Nous
recommandons de la ménager pendant environ quatre
semaines, la position assise est toutefois autorisée dès le
premier jour après l’opération. Après s’être assuré de la
guérison de la plaie, on peut commencer au besoin, quatre
semaines environ après l’intervention, une physiothérapie
progressive essentiellement isométrique. Lors d’une stabi-
lisation additionnelle de la colonne, il faut étendre le délai
de ménagement à huit semaines environ dans le cas d’une
fixation élastique, par ex. avec le système Dynesis, et à
trois mois dans le cas d’une opération de fusion.
La littérature correspondante est disponible auprès de
la maison d’édition.
Dr méd. Markus Rühli, Zurich
1
/
2
100%