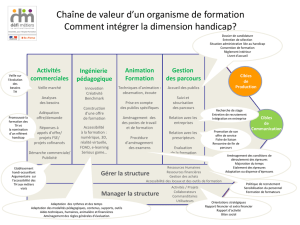
(Méthodes diagnostiques et de recherche en psychologie clinique)

1
Méthodes diagnostiques et de recherche en psychologie clinique
(PSYC-E-474, 5 ECTS)
Objectif du cours
Présenter différents outils méthodologiques (diagnostic et recherche) en psychologie
clinique dans un esprit d’ouverture pluriparadigmatique.
Vous apprendre à construire un plan méthodologique en sachant choisir – de façon
critique – le type d’outils adéquats.
Vous apprendre à faire une première analyse des résultats obtenus.
Liens
Lien avec les séminaires (volet pratique) : ce lien est en construction.
Lien avec votre mémoire (projet de recherche personnel en MA1 et mémoire en MA2)
Lien avec votre stage clinique (connaissances et compétences).
Plan du cours
Remarque : chaque cours aborde versant diagnostic et recherche !
Introduction du cours et présentation de plusieurs choix et designs de recherche (LDC)
Méthodes projectives (LDC et intervention de Mme Vandecasteele)
L’entretien et analyse de l’entretien (IM)
Méthodes quantitatives : questionnaires et échelles / analyse statistique (IM)
Méthodes expérimentales (psychophysiologiques…) (CF)
La question de l’éthique (CF)
Conclusion sur l’évaluation : comment articuler différents outils complémentaires?
(CF)
Lectures obligatoires:
Chabert, C. (2004). Psychanalyse et méthodes projectives. Paris : Dunod.
Roman, P. (2006). Les épreuves projectives dans l’examen psychologique. Paris :
Dunod.

2
1. Introduction : quels choix méthodologique
Recherche en psychologie clinique : pour quoi faire ?
Recherche en psychologie clinique pour :
Répondre aux interrogations des cliniciens concernant l’étiologie de diverses
psychopathologies, les facteurs de comorbidité associés, la pertinence des méthodes
diagnostiques et des théories...
Faire avancer le traitement de problématiques reliées à la santé mentale, à la
personnalité, à la psychopathologie.
Plan de ce que nous allons voir :
1. Qualitatif versus quantitatif
2. Cas versus groupe
3. Longitudinal versus transversal
4. Méthode clinique versus méthodologie expérimentale
5. Plan de recherche expérimental versus non-expérimental
6. Quelles étapes pour réaliser une recherche ? ex. du mémoire.
1.1. Quantitatif versus qualitatif
Démarche quantitative (hypothético-déductive) versus qualitative (inductive) ?
Quelle(s) différence(s) ?
Approche quantitative :
Vision de la recherche comme démarche scientifique :
chercheur étudie phénomènes quantifiables,
les définit de manière opérationnelle,
suit démarche hypothético-déductive et vérificatrice,
utilise instruments de mesure avec qualités métriques (V F S)
traite données métriques avec méthodes statistiques
eut produire théories formelles.

3
1.1.1. Démarche quantitative en clinique (diagnostic – recherche)
Critique initiale :
impossible de traduire en chiffres des processus ics ou l’intersubjectivité.
Illusion d’objectivité – biais lors de l’administration liés au sujet et au
clinicien (par ex. effet Rosenthal)
Limites liées à la fiabilité des méthodes utilisées ou au réductionnisme
éventuel.
Actuellement : dév. de nombreux instruments d’évaluation quantitatifs et dichotomie
entre concept théorique et manifestation(s) du concept (par ex. mécas de défense : on
évalue manifestations d’une défense).
Ex. de situations où une démarche quantitative est nécessaire :
Évaluation de l’évolution d’une caractéristique suite à application d’une méthode
psychothérapeutique (ex. dépression – thérapie cognitive).
Prévalence trouble dans population générale (ex. autisme).
1.1.2. Démarche qualitative en clinique (diagnostic – recherche)
Approche qualitative : vision de la recherche plus clinique.
Popularité et reconnaissance croissante dès 1970.
Ex. : entretien (analyse qualitative), récits-narrations, observation participante…
Déf. : basée sur matériel non métrique et démarche inductive (particulier ◊ général).
Induction = opération mentale qui consiste à remonter de cas (singuliers ou spéciaux)
à une proposition plus générale des faits (lois).
1.1.3. Conclusion
⇒ Recommandation de l’utilisation conjointe du quantitatif et du qualitatif.
Ex. chercheur peut aborder problématique avec démarche quantitative et terminer par
un retour aux cas qui s’éloignent des moyennes ou tendances mises en évidence par
traitements statistiques.
1.2. Cas versus groupe
Etude de cas individuels :
Étymologie : casus (latin) : cas unique ou étude de cas.
Etude de cas s’inscrit dans démarche clinique.

4
Origine du modèle de la démarche clinique : en médecine.
Antiquité, Hippocrate qui fonde médecine sur observation fine.
klinein : pencher, incliner.
klinikos : ce qui concerne le lit.
Langage courant : « C’est un cas » : souligne caractère exceptionnel, parfois
connotation péjorative.
Dans démarche clinique : étude de cas : « art du singulier qui se pratique au cas
par cas », méthode qui s’appuie sur observation clinique.
Permet de tenir compte de variables individuelles et de comprendre divers
types de fonctionnement dont la singularité constitue un apport à la
connaissance de la vie psychique.
1.2.1. Méthode du cas
Discrédit, source de complexes.
Actuellement regain d’intérêt / réhabilitation : valeur scientifique à condition que
l’étude soit rigoureuse, créative, faite avec finesse / sens clinique. Dans ce cas =
méthode cohérente, pertinente et spécifique.
Force = appropriée pour étudier de façon approfondie situations cliniques rares,
isolées et problématiques subjectives (subjectivité/singularité), qu’aucune méthode
statistique ne permet d’appréhender. Occasion de découvertes !
1.2.2. Etude de groupes
Etude de groupes : difficultés de constitution du groupe (recrutement des sujets) et son
homogénéité.
Question : de combien de sujets ai-je besoin ? Réponse : un ouvrage complet pour y
répondre !
1.3. Transversal vs longitudinal
Recherche longitudinale : suivi d’un sujet / groupe sur une plus ou moins longue
période de temps.
Étude catamnestique ou prospective.
Très grande valeur clinique,
ex. développement du concept de résilience,
connaissance de la diversité des évolutions possibles dans cas d’autisme…

5
Plus difficile à mettre en place point de vue temps et moyens (ex. mémoire : presque
impossible).
1.4. Méthode clinique vs méthodologie expérimentale
Cf. Point 1.2 Cas versus groupe
1.4.1. Méthode clinique : étude de cas
Objectif : fonder sur un cas singulier une loi universelle (démarche inductive, cas a
valeur de généralité).
Outils (pratique « armée ») : entretien (discours du sujet), observation directe, tests,
échelles d’évaluation…
Validité : tient à la profondeur/qualité de l’analyse (et non à l’accumulation de
données).
Attention : il n’y a pas d’observation naïve ! Observation s’appuie sur grille de
lecture implicite ou explicite qui fonctionne comme filtre.
Rapport entre théorie et clinique !
Présentation d’un cas : objet d’une (re)construction pour exposer une problématique
et la façon dont le clinicien s’y prend pour la traiter.
Fonctions du cas :
Didactique (mise en récit/image).
Métaphorique (association à un concept).
Heuristique (rôle d’étincelle).
Source : Nasio, J.-D. (dir.) (2000). Les grands cas de psychose. Paris : Payot.
1.4.1 Méthode clinique : les fonctions du cas
a) Fonction didactique ou formatrice du cas
Le cas a une valeur exemplaire
Mise en image ou en récit :
lecteur se représente la situation;
clinicien y trouve matière à penser la clinique et
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
1
/
93
100%