Qu`est-ce qu`un hôpital ou une structure de santé promoteur

Séminaire « Devenir hôpital ou structure de santé
promoteur de santé : quels avantages ? »
13 novembre 2014
« Devenir hôpital ou structure de santé promoteur de santé : quels avantages ? »
Paris, 13 novembre 2014
Qu’est-ce qu’un hôpital ou une structure
de santé promoteur de santé ?
François Martin, Centre hospitalier de Dreux

OTTAWA CHARTER FOR HEALTH PROMOTION
CHARTE D’OTTAWA POUR LA PROMOTION DE LA SANTÉ (1986)
2

« Cette démarche relève d’un concept
définissant la santé comme la mesure dans
laquelle un individu ou un groupe peut, d’une
part, réaliser ses ambitions et satisfaire ses
besoins et, d’autre part, évoluer avec le milieu
ou s’adapter à celui-ci.
La santé est donc perçue comme une
ressource de la vie quotidienne et non
comme le but de la vie ; il s’agit d’un concept
positif mettant en valeur les ressources
sociales et individuelles, ainsi que les
capacités physiques. »
OMS, Charte d’Ottawa, 1986.
3

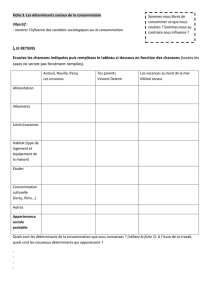
Quelle santé pour les usagers de l’hôpital ?
Santé
Buts Objectifs Méthodes
et Pratiques
Finalité des soins
« la santé est le
silence des organes »
Restitution
ad integrum
du tissu ou de la
fonction lésée
Optimisation
Bio-métrique
Ressource
de la personne Qualité de vie
de la personne Empowerment
4

Chartes fondatrices Budapest, Vienne… (1992, 1997) 5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%