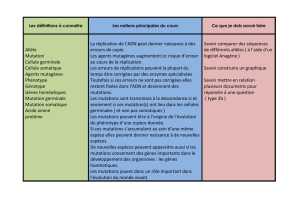
SYNOPSIS GFPC Re-biop

D:\582694364.doc
1
SYNOPSIS : Intérêt des re-biopsies chez les porteurs de mutation à l’EGF-R
GESTIONNAIRE
CHU de Limoges
RESPONSABLE DE LA
RECHERCHE
Vergnenègre Alain, Dujon Cécile, Rosell Rafael
TITRE
Intérêt de l’obtention de nouveaux prélèvements génétiques et
histologiques chez les cancers du poumon porteurs d’une mutation à
l’EGF-R
VERSION DU PROTOCOLE
Novembre 2011
JUSTIFICATION / CONTEXTE
Des progrès récents ont été réalisés dans le cancer bronchique non à
petites cellules (CB NAPC) avec un impact important sur la survie sans
récidive, le taux de réponse et l’amélioration de la qualité de vie de ces
patients.
Plus spécifiquement, les CB NAPC porteurs de mutations du récepteur à
l’EGF-R sont très sensibles aux agents qui bloquent la tyrosine kinase
(TKIs) [1-3].
Des stabilisations, des contrôles de la maladie sont fréquents sur une
durée prolongée mais le suivi clinique a montré qu’il semblait exister des
résistances acquises à ces inhibiteurs avec un temps médian de
progression aux alentours de 12 mois [4-5].
Un des principaux mécanismes de résistance est l’apparition d’une
mutation secondaire en T790M qui fait disparaître la sensibilité au TKIs
[6-7]. De plus, l’expérience clinique a montré que, après un intervalle
libre, les cancers résistants peuvent répondre à nouveau aux TKIs [8-9].
On sait aussi que le type de mutation a un impact différent sur le devenir
de ces patients [10-11].
Un article récent par Sequist et al [12] a détaillé d’une part, les
mécanismes de résistance qui, le plus souvent, étaient dus à la mutation
T790M ou l’amplification du gène MET. L’évolution de ces patients
suivis par des biopsies itératives a montré que pour 14% d’entre eux,
l’histologie passait de NAPC à CB APC (à petites cellules), chez 3
patients les mécanismes de résistance ont disparu dans le suivi et ils sont
redevenus aux TKIs. Il est fondamental de pouvoir mieux appréhender
l’histoire naturelle de ces pathologies.
OBJECTIFS
Objectif principal :
Réaliser de nouveaux prélèvements histologiques et génétiques chez les
patients atteints de CB NAPC avec mutation de l’EGF-R
Objectifs secondaires :
- Déterminer les types de résistance,
- Déterminer la disparition de ces résistances,
- Identifier les facteurs cliniques et biologiques prédictifs de la survenue
de ces résistances.
SCHEMA DE LA RECHERCHE
Etude translationnelle avec prélèvement itératif.
CRITERES D’INCLUSION
Tout patient, âgé de plus de 18 ans, porteur d’un CB NAPC avec mutation
à l’EGF-R.
CRITERES DE NON INCLUSION
Patient porteur d’un CB NAPC non muté EGF-R prouvé par la première
analyse.
Les patients pour lesquels l’étude n’a pas été possible en première
intention ou non productive pourront cependant être inclus dans l’analyse.
Impossibilité de réaliser un prélèvement biopsique ou génétique.

D:\582694364.doc
2
PROCEDURES
Enregistrement sur un CRF papier des données indispensables à la
connaissance de la pathologie :
- renseignements socio-démographiques,
- TNM,
- nombre de métastases des sites au diagnostic initial si nécessaire,
- type de traitement réalisé : chirurgie, radiothérapie, chimiothérapie,
- date de l’obtention de la mutation ou de l’absence de réponse pour
l’EGF-R,
- date de la rechute,
- type d’examens réalisés,
- traitements utilisés pour la rechute en 2ème et 3ème intention.
CRITERES DE JUGEMENT
Critère de jugement principal
Faisabilité de nouveaux prélèvements histologiques chez les patients
mutés EGF-R
Critères de jugement secondaires
- analyses et types de résistances,
- corrélations entre différents sites,
- histoire de la maladie sur le plan biologique.
NOMBRE PREVU DE PATIENTS
100 patients attendus
NOMBRE PREVU DE CENTRES
20 centres
DUREE DE LA RECHERCHE
18 mois
ORGANISATION DU SUIVI DES
PATIENTS EGF-R MUTE
Le centre investigateur aura à définir s’il existe ou non une possibilité
d’un nouveau prélèvement histologique ou génétique : en effet certaines
localisations sont très difficiles à biopsier comme les localisations
osseuses ou certaines localisations cérébrales profondes.
Il faudra systématiquement réaliser une endoscopie pour vérifier qu’il
n’y a pas une émergence endobronchique au niveau de la rechute qui
pourrait permettre une biopsie (3 à 5 prélèvements).
Les biopsies hépatiques, surrénaliennes, thoraciques (per-cutanées) et/ou
plus rarement cérébrales superficielles pourront faire l’objet d’un
nouveau prélèvement. Ce prélèvement sera inclus et techniqué dans un
objectif d’analyse de l’EGF-R et transmis au laboratoire central du
centre régional de cancérologie de Barcelone (CHU Badalone, Service
du Pr Rosell).
Les données démographiques des patients qui ne pourront pas bénéficier
de nouvelles biopsies seront également collégiées pour vérifier qu’il n’y
a pas de différence avec ceux qui pourront en bénéficier.
ANALYSE DES BIOMARQUEURS
Celle-ci sera à réaliser à l’institut Catalan d’oncologie selon la
description de la figure 1. Le marqueur qui semble avoir le plus
d’impact est TAZ. Une accentuation de TAZ peut être induite par une
diminution de scribble mais aussi du phénotype EMT.
TAZ pourrait être un marqueur des cellules souches cancéreuses. Dans
les re-biopsies, il est possible d’identifier des marqueurs de cellules
souches cancéreuses qui peuvent être surexprimés : CD44, AEG1, EMT,
Scribble, βTRCP, et la voie d’activation HIPPO, certains gènes comme
LATS1/2 et EMT seront analysés par immunohistochimie. La
surexpression de TAZ entraîne une dérégulation de AXL, IGFR1 et
plusieurs étapes de la cascade FGF comme d’écrit dans la figure 1.
La perte d’expression de NF1 et l’analyse T790 seront également
pratiquées.

D:\582694364.doc
3
ANALYSE STATISTIQUE DES
DONNEES
Les variables seront décrites en terme de fréquence, d’étendue, de
moyenne et de médiane. Si nécessaire, des corrélations seront réalisées
avec l’apparition de résistance sont réalisées par des tests non
paramétriques, test de Wilcoxon et de Mann-Whitney.
RETOMBEES ATTENDUES
Cette étude permettra :
- une meilleure connaissance des mécanismes de résistance chez les
malades mutés et traités par TKIs.
- une meilleure compréhension de l’évolution génétique et moléculaire de
ces pathologies.
- d’éventuelles retombées dans la prise en charge thérapeutique en
fonction des données constatées.

D:\582694364.doc
4
Références :
1. T. J. Lynch, D. W. Bell, R. Sordella, S. Gurubhagavatula, R. A. Okimoto, B. W. Brannigan, P. L. Harris, S.
M. Haserlat, J. G. Supko, F. G. Haluska, D. N. Louis, D. C. Christiani, J. Settleman, D. A. Haber, Activating
mutations in the epidermal growth factor receptor underlying responsiveness of non–small-cell lung cancer to
gefitinib. N. Engl. J. Med. 350, 2129–2139 (2004).
2. J. G. Paez, P. A. Jänne, J. C. Lee, S. Tracy, H. Greulich, S. Gabriel, P. Herman, F. J. Kaye, N. Lindeman, T. J.
Boggon, K. Naoki, H. Sasaki, Y. Fujii, M. J. Eck, W. R. Sellers, B. E. Johnson, M. Meyerson, EGFR mutations
in lung cancer: Correlation with clinical response to gefitinib therapy. Science 304, 1497–1500 (2004).
3. W. Pao, V. Miller, M. Zakowski, J. Doherty, K. Politi, I. Sarkaria, B. Singh, R. Heelan, V. Rusch, L. Fulton,
E. Mardis, D. Kupfer, R. Wilson, M. Kris, H. Varmus, EGF receptor gene mutations are common in lung cancers
from “never smokers” and are associated with sensitivity of tumors to gefitinib and erlotinib. Proc. Natl. Acad.
Sci. U.S.A. 101, 13306–13311 (2004).
4. T. S. Mok, Y. L. Wu, S. Thongprasert, C. H. Yang, D. T. Chu, N. Saijo, P. Sunpaweravong, B. Han, B.
Margono, Y. Ichinose, Y. Nishiwaki, Y. Ohe, J. J. Yang, B. Chewaskulyong, H. Jiang, E. L. Duffield, C. L.
Watkins, A. A. Armour, M. Fukuoka, Gefitinib or carboplatin–paclitaxel in pulmonary adenocarcinoma. N.
Engl. J. Med. 361, 947–957 (2009).
5. R. Rosell, T. Moran, C. Queralt, R. Porta, F. Cardenal, C. Camps, M. Majem, G. Lopez-Vivanco, D. Isla, M.
Provencio, A. Insa, B. Massuti, J. L. Gonzalez-Larriba, L. Paz-Ares, I. Bover, R. Garcia- Campelo, M. A.
Moreno, S. Catot, C. Rolfo, N. Reguart, R. Palmero, J. M. Sánchez, R. Bastus, C. Mayo, J. Bertran-Alamillo, M.
A. Molina, J. J. Sanchez, M. Taron; Spanish Lung Cancer Group, Screening for epidermal growth factor receptor
mutations in lung cancer. N. Engl. J. Med. 361, 958–967 (2009).
6. S. Kobayashi, T. J. Boggon, T. Dayaram, P. A. Jänne, O. Kocher, M. Meyerson, B. E. Johnson, M. J. Eck, D.
G. Tenen, B. Halmos, EGFR mutation and resistance of non–small-cell lung cancer to gefitinib. N. Engl. J. Med.
352, 786–792 (2005).
7. W. Pao, V. A. Miller, K. A. Politi, G. J. Riely, R. Somwar, M. F. Zakowski, M. G. Kris, H. Varmus, Acquired
resistance of lung adenocarcinomas to gefitinib or erlotinib is associated with a second mutation in the EGFR
kinase domain. PLoS Med. 2, e73 (2005).
8. S. Yano, E. Nakataki, S. Ohtsuka, M. Inayama, H. Tomimoto, N. Edakuni, S. Kakiuchi, N. Nishikubo, H.
Muguruma, S. Sone, Retreatment of lung adenocarcinoma patients with gefitinib who had experienced favorable
results from their initial treatment with this selective epidermal growth factor receptor inhibitor: A report of three
cases. Oncol. Res. 15, 107–111 (2005).
9. A. Yoshimoto, K. Inuzuka, T. Kita, A. Kawashima, K. Kasahara, Remarkable effect of gefitinib retreatment in
a patient with nonsmall cell lung cancer who had a complete response to initial gefitinib. Am. J. Med. Sci. 333,
221–225 (2007).
10. R. Rosell, T. Moran, C. Queralt, R. Porta, F. Cardenal, C. Camps, M. Majem, G. Lopez-Vivanco, D. Isla, M.
Provencio, A. Insa, B. Massuti, J. L. Gonzalez-Larriba, L. Paz-Ares, I. Bover, R. Garcia-Campelo, M. A.
Moreno, S. Catot, C. Rolfo, N. Reguart, R. Palmero, J. M. Sanchez, R. Bastus, C. Mayo, J. Bertran-Alamillo, M.
A. Molina, J. Javier Sanchez, and M. Taron, for the Spanish Lung Cancer Group. N Engl J Med 2009;361;958-
67.
11. M. Taron, Y. Ichinose, R. Rosell et al. Activating mutations in the tyrosine kinase domain of the epidermal
growth factor receptor are associated with improved survival in gefitinib-treated chemorefractory lung
adenocarcinomas. Clin Cancer Res 2005;11(16):5878-85.
12. L. V. Sequist, B. A. Waltman, D. Dias-Santagata, S. Digumarthy, A. B. Turke, P. Fidias, K. Bergethon, A. T.
Shaw, S. Gettinger, A. K. Cosper, S. Akhavanfard, R. S. Heist, J. Temel, J. G. Christensen, J. C. Wain, T. J.
Lynch, K. Vernovsky, E. J. Mark, M. Lanuti, A. J. Iafrate, M. Mino-Kenudson, J. A. Engelman. Genotypic and
Histological Evolution of Lung Cancers Acquiring Resistance to EGFR Inhibitors. Sci Transl Med.
2011;3:75ra26.

D:\582694364.doc
5
Figure 1
Lung
Lung Adenocarcinoma
Adenocarcinoma
Driver mutations
•EGFR mutations
del19, L858R & L861Q
+ T790M
•exon 18
•BRCA1 & AEG1
(qPCR)
•NFKBIA (qPCR)
BRCA1/RAP80 (qPCR)
Customized trials ongoing (630 pts included)
Erlotinib/bevacizumab
Genetic modifiers
Genetic modifiers
BRCA1 / EZH2
BRCA1 / IGFR1/ ERG1
•IDO
•BIM
•IDOL/LDLR
•
•SCAT
SCAT (NCT00478699)
•
•BREC
BREC (NCT00617656)
(
(BELIEF
BELIEF-
-ETOP)
ETOP)
Gefitinib/olaparib (GOAL
GOAL)
•BRCA1 downregulators:
BRCA1 / LOM4 / CtIP
•p53 mutations
•PIK3CA mutations
•BRAF V600E
•TAZ- cancer stem cell-related traits: CD44/ taxol resistance
Scribble, E-cadherin, LATS1/2, β-TRCP
AXL/ Gas6
IGFR1
FGF
•SCLC transformation- p130, BRCA1
•NF1
•T790M
•FGF2, FGFR1-IIIc, FGFR2-IIIc
Re-biopsies
1
/
5
100%