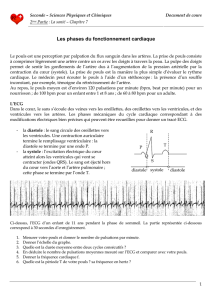
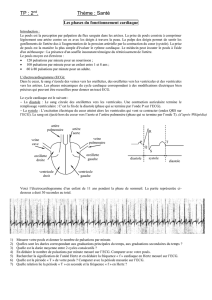
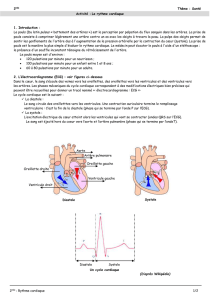
Guide d'évaluation et de prise en charge des urgences médicales

CAT EN CAS D’URGENCE : EVALUATION DU PATIENT
4 notions : protéger, évaluer, alerter, secourir
Protection des victimes, témoins et intervenants
Contre l’environnement, le suraccident, les individus ET les contaminations (AES)
Par la coopération avec les autres intervenants et la protection individuelle (gants, masques,
lunettes ++)
Evaluation = ABCDE
Victime : bilan vital PUIS lésionnel
Circonstance : cinétique importante +++ = bilan circonstanciel
But : identifier détresses vitales
Stabiliser fonctions vitales
Identifier les patients critiques
Bilan au médecin régulateur renforts matériels et humains
Dans l’évaluation ABCDE, tout se fait en même temps
Ex : le faire parler = vérifie libération VAS, trouble neuro, respiration

A = airway = dégagement des voies respiratoires et stabilisation du rachis cervical
Bascule tête en arrière / sub-luxation mandibule / traction menton / ablation corps étrangers /
canule oro et naso-pharyngée / aspiration
Stabilisation manuelle / collier cervical / immobilisation globale
Le collier cervical seul ne permet pas une immobilisation du rachis. (Maintien axe tête – cou
– tronc). Toujours garder cet axe.
B = Breathing = respiration
Fréquence / amplitude / élocution / auscultation / cyanose / sueurs
O2 / intubation trachéale
C = Circulation et contrôle hémorragie
Pouls / peau (coloration, chaleur) / temps de recoloration capillaire > 2s / recherche
hémorragie externe active
O2 / contrôle hémorragie externe (compression, garrot)
D = Déficit neurologique
Conscience (Glasgow : de 3 à 15) Zone limite à 7 (PLS, canule, O2 car aucun réflexe de
protection des VAS)
Pupille (PERL = pupille égale et réactives à la lumière)
E = Exposer / environnement
Exposer rapidement à victime (recherche lésions vitales)
Protéger contre l’environnement : réchauffer +++ lutte contre hypothermie
(trouble coag si > 34°)
ABCDE toutes les 3 à 5 min
Signes vitaux : FC, TA, FR, SaO2, dextro, T°C
AMPLE : allergie, médicaments, passé médico-chirurgical, lunch (dernier repas), événement
Examen de la tête aux pieds
Traitement approprié et transport
Evaluation primaire A B C D E en 1 min
Evaluation secondaire

CAT EN CAS D’URGENCE : DYSPNEE
Interrogatoire
ATCD, facteurs de risque ventilatoire
Caractéristique de la dyspnée ++
Signes accompagnateurs
Examen clinique
Idem douleur thoracique
ECG, peak flow
Definition dyspnée
1)Défaillance de l’appareil respiratoire compromettant l’apport d’O2 ,pouvant entraîner la mort par
hypoxie, hypercapnie
2)Sensation subjective de respiration gênante, pénible et quasiment douloureuse.
La dyspnée peut être une polypnée, une tachypnée, un tirage….les difficultés du diagnostic
étiologique sont variables mais réelles
Orientation pathologique
Asthme
OAP
Clinique
ATCD, environnement
FR > 30 /min
Dyspnée expiratoire, sueur, cyanose,
difficulté à parler
ECG normal
trouble de la conscience
Surveillance ++ et hospit
DEP > 120 l/min (répéter après
traitement)
Pouls paradoxal > 20mmHg
TA à inspiration, collapsus cardio
vasculaire, pause ventilatoire
ATT arrêt cardio-respiratoire proche.
assis, polypnée > 30/min
grésillement laryngé (crépitant)
expectoration mousseuse rosée
Douleur angineuse/ thoracique
Agitation, torpeur,
cyanose, marbrures
I ventriculaire G
Atcd, régime sans sel, chirurgie récente,
$ grippal, TTT.
Regarder mollet : phlébite ?
Traitement
Position ½ assise, O2,
Intubation difficile car bronchospasme
Nébuliseur de salbutamol et atrovent +
peak flow
SAP de salbutamol; corticoïde;
t
te
er
rb
bu
ut
ta
al
li
in
ne
e (
(b
br
ri
ic
ca
an
ny
yl
l)
)
R
RE
EA
A
½ assis
O2
Diurétique
Surveillance
SaO2
TA, Pouls
Dyspnée
Conscience
Traitement
SaO2
Pouls, TA
Evolution signes clinique et traitement

CAT EN CAS D’URGENCE : DOULEUR THORACIQUE
Interrogatoire
ATCD (patho, famille), facteur de risqué cardiovasculaire
Caractéristiques de la douleur +++
Signes accompagnateurs
Examen clinique
Recherche signe détresse hémodynamique, respiratoire, neurologique
Pouls, TA (aux 2 bras), coloration, T°C, FR, conscience (glasgow), temps de recoloration
ECG
Orientation pathologique
Patho
Syndrome coronarien
Dissection aortique
Embolie pulmonaire
Signes
Interrogatoire ++
Douleur : intensité,
propagation
Dyspnée, sueur, pâleur
ECG anormal
Interrogatoire : HTA
ancienne
TA différentes aux 2 bras
Douleur intense et
prolongée
Etat de choc (collapsus),
HTA, souffle vasculaire
ECG : hypertrophie
ventricule G si HTA
pouls et TA asymétrique
Interro : Contexte patho
thrombo-embolique
Alitement, chir ortho, uro,
accouchement, phlébite,
chir petit bassin
Douleur latéro-thoracique,
vive, inspiration
Tachycardie, TA,
cyanose, malaie
ECG : tachycardie
Dyspnée, hémoptysie, toux,
foyer
GDS : PaO2 = PaCO2
Traitement
perf, thrombolyse, P2
CPK + troponine
(augmente dans les 20 mi)
Coronarographie +/-
chirurgie
perf NaCl 0.9°/000
chirurgie
O2, ECG continu, perf
thrombolyse, chir
Anticoag à vie
Autres :
- Péricardite
TA pincée, signes ECG, choc cardio, syndrome cave ( vol jugulaire)
- Pneumothorax
Dyspnée, douleur à l’inspiration
- patho abdominale irradiant vers le thorax
cholescystite (droite), pancréatite aigue (Gauche)

CAT EN CAS D’URGENCE : ARRET CARDIAQUE
Fréquence et Survie
En France : 160 personnes par jour Taux de survie 2 à 5%
Causes de l'ACR
Cardiaques : 80% des cas
Fibrillation ventriculaire, asystolie, activité électrique sans pouls
Maladie coronarienne (Cholestérol, tabac, hypertension, diabète, obésité, sédentarité,
anomalies lipidiques, stress )
Autres : Respiratoires, neurologique (AVC), toxiques
L'ACR chez l'enfant : Secondaire à un trouble métabolique (hypothermie, hypoxie +++,
hyper/hypokaliémie, hypovolémie, intox médicamenteuse…
Reconnaissance de l'ACR
Inconscience : Aucune réponse aux ordres simples et Aucune réponse à la douleur
Absence de respiration : Aucun mouvement thoracique normal ou gasp pendant au
maximum 10 secondes
Absence de circulation : Aucun pouls carotidien pendant au maximum 10 secondes
CAT si ACR
1. Evaluer et alerter
Vérifiez la conscience puis criez à l’aide
Basculez la tête en arrière Relevez le menton (si pas de suspicion de trauma) Vérifiez
l'intérieur de la bouche
Vérifiez la respiration sur 10 secondes
En absence de respiration Pincez le nez
Réalisez 1 insufflation en 1 seconde
Laissez l’air s’évacuer puis 2ème insufflation
Recherchez les signes de circulation
Recherchez le pouls CAROTIDIEN pendant au plus 10 secondes
Alertez les services de secours
2. Gestes de survie et réanimation
La réanimation = les gestes d’urgence de base pour pallier la défaillance de la respiration et de la
circulation
Libérer les voies respiratoires
Insuffler dans les poumons de la victime
Comprimer le thorax pour faire circuler le sang
PLS si reprise
MCE
Repérez le sternum et Placez les mains entre les seins
100 compressions thoraciques / min 8 à 10 insufflations / min (1 min chacune)
le cerveau est endommagé dans les 5 minutes de l’arrêt cardiaque
Les gestes de réanimation maintiennent une oxygénation cérébrale en attendant le DEA ou les
services de secours spécialisés
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%