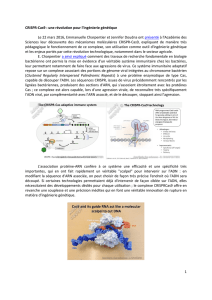
1. La primo-infection VIH - Cours de DCEM1 2010/2011 à Amiens

Virologie.
Cours d’Inès Masmoudi. DCEM1 2010-2011.
VIH
I. Historique
- Il constitue le grand fléau du 3ème millénaire : SIDA.
- 1980 : 1er signe, demande accrue de Pentamidine (anti-pneumocystis).
o 1967-1979: 2 demandes / NY.
o Avril 1981: 9 demandes / 1 an, infections pulmonaires graves.
- Fin 1979 : Dr Weisman (Los Angeles). Population gay: MNI, fièvre, amaigrissement, ganglions,
candidoses anales et orales.
- Février 1981 : Dr Gottlieb (Immunologie clinique, LA). Malade gay: immunodépression sévère
LcT.
- Etat de Californie : 5 patients hospitalisés.
- 5 Juin 1981 : Bulletin d’alerte du CDC d’Atlanta.
- 4 Juillet 1981 : Bulletin du CDC. Sarcome de Kaposi diagnostiqué depuis 1979 chez 26 cas
Hommes jeunes homosexuels « gay cancer » anomalie des Lc.
- Déchaînements médiatiques : par peur de contagion, on refusait de soigner et nourrir les
patients démunis.
II. Classification
- Famille : rétroviridae (contient 2 genres : lentivirus et rétrovirus)
- Sous-famille : orthoretrovirinae.
- Genre : lentivirus.
- Espèces (60% divergence acides aminés dans environnement).
o HIV1 : groupes Sous-types Sous sous-types.
o HIV2 : sous-types.
- HIV1 :
o Identification 1983.
o Pandémie mondiale +++.
o Virulence +++.
o Origine Afrique centrale.
o Chimpanzé.
- HIV2 :
o Identifiation 1986.
o Epidémie en Afrique de l’ouest.
o Virulence moins importante.
o Origine Afrique de l’Ouest.
o Macaque à face de suie (sooty mangabey).
- Arbre phylogénétique : variabilité du virus.
o Pour le VIH1 il existe trois groupes différents : M (majeure), groupe O et groupe N (qui
sont beaucoup moins fréquents).
Sous types du groupe M : A K. En France majorité des souches M sous-type B.
Quasi-espèces : toutes les variantes différentes présentes chez un patient présent dans
un même sous-groupe.

Virologie.
Cours d’Inès Masmoudi. DCEM1 2010-2011.
o et VIH2 et souches sinéennes (SIV).
III. Structure du virion
- Virus à ARN : deux copies simples brin d’ARN. Ces deux copies sont présentes chacune à
l’attachement d’une protéine enzymatique : sa polymérase (transcriptase inverse).
- Capside constituée par une protéine P24.
- Matrice constituée par une protéine P17. La matrice est pas retrouvée chez tous les virus mais
présente pour les retroviridae.
- Enveloppe :
o Gp41 est responsable de la fusion entre l’enveloppe virale et l’enveloppe cellulaire.
o Gp120 est responsable au récepteur spécifique du VIH (récepteur CD4). Se fixe
également au corécepteur CCR5 ou CXCR4.
IV. Génome
- ARN simple brin de polarité + (directement traduit par les ribosomes) d’environ 9 500
nucléotides, diploïdes (2 copies).
- ARN passe par une phase d’ADN double brin, intégré ou non.
- Puis ARNm qui subira un épissage alternatif.
- Génome constitué :
o De deux régions séquences longues répétées (LTR) : c’est grâce à elles que peut se faire
l’intégration du génome viral dans le génome cellulaire.
o Un gène codant pour les protéines de structures : gène gag.
o Un gène codant pour les protéines enzymatiques : gène pol (pol comme polymérase).
o Un gène codant pour des protéines d’enveloppe : gène env.
- Parallèlement à sa on retrouve la synthèse de petites protéines. Ce ne sont pas des protéines de
structure mais des protéines inhibent ou activent la réplication du virus : elles modulent la
multiplication du virus. P14, P16, P19, P23, P27, P15.

Virologie.
Cours d’Inès Masmoudi. DCEM1 2010-2011.
V. Etapes
- Attachement : gp20/CD4 puis attachement de son corécepteur.
- Fusion : de la membrane cellulaire et de la membrane du virus. Décapsidation et libération de
l’ARN viral.
- Transcription inverse : production d’un ADN double brin.
- Intégration de l’ADN viral : ADN double brin migre dans le noyau et grâce aux LTR et enzymes
l’ADN viral peut s’intégrer à l’ADN cellulaire. Prend le nom d’ADN pro-viral.
- Transcription des ARNm : par la cellule car ADN pro-viral intégré dans l’ADN cellulaire.
- Epissage et transport.
- Traduction des ARNm en protéines (protéines précurseurs appelées poly-protéines).
- Maturation : poly-protéines sont clivées pour données les protéines matures (P17,P24, P7, etc.).
Importance des protéases virales dans cette étape de maturation.
- Application thérapeutique : anti-protéase empêché la maturation des protéines et donc le
bourgeonnement de nouveaux virions.

Virologie.
Cours d’Inès Masmoudi. DCEM1 2010-2011.
- Attachement :
o Premier contact entre la cellule et le HIV1 : gp20 et CD4.
o Une fois cet attachement fait, changement de conformation qui rapproche virus et
cellule. Cela permet la libération d’un épitope du virus qui se fixe sur le corécepteur
CCR5/CXCR4.
o Application thérapeutique : anti-fusion (Fuseon®) qui se fixe sur gp41 et empêche
fixation aux corécepteurs.
VI. Transmission
- Sang : transfusion – toxicomanie – nosocomial.
- Sexe :
o Homosexualité/bisexualité.
o Hétérosexualité majoritaire.
o Rôle de la circoncision.
o Rôle des IST associées.
- Mère – enfant (TME) : pendant la grossesse, accouchement ++ et allaitement.
- Cas rapporté exceptionnel de transmission par aliments prémâchés.
- Tous les jours 7500 personnes se contaminent par le VIH :
o 1200 ont moins de 15ans.
o 6200 sont des adultes genre (15 à 24ans).
VII. Physiopathologie
- Evolution en 3 phases :
o Primo-infection.
o Phase asymptomatique.
o Phase symptomatique ou SIDA :
o Immunodépression.
o Infections opportunistes.
o Lymphomes et cancers.
1. La primo-infection VIH
- Survient 15 à 3àjours après la contamination.

Virologie.
Cours d’Inès Masmoudi. DCEM1 2010-2011.
- Asymptomatique dans 30 à 70% des cas. Si elle est symptomatique, cela est de mauvais
pronostic.
- Clinique :
o Angine fébrile, adénopathies disséminées. Diagnostic différentiel des viroses
respiratoires.
o ± signes méningés, éruption morbiliforme.
- Biologie :
o Leucopénie et syndrome mononuclosique.
o Elévation ALAT et GGT (50%).
- Spontanément résolutif en quelques jours ou semaines.
2. Phase asymptomatique
- Durée variable de 5 à plus de 15ans.
- Réplication virale ± contrôlée par le système immunitaire.
- Aucun signe clinique (possible poly-adénopathie).
- Dégradation lente et progressive de l’immunité (apparition de singes cutanés non spécifiques).
- Sujets contagieux.
3. Phase clinique – SIDA
- Immunodépression.
- Pathologies opportunistes :
o Infectieuses : mycobactéries, pyogènes, virus (CMV, HSV, VZV, HHV8, etc.), mycoses
(candida, cryptocoque, histoplasmose, etc.), parasitoses (pneumocystose, giardase, etc.).
o Proliférations cellules – cancers : lymphomes, cacners, maladies de kaposi, etc.
- Altération de l’état général et décès.
VIII. Dépistage
1. Marqueurs virologiques indirects de l’infection à VIH
- Dépistage des anticorps+++ (HIV1 – HIV2) : très sensibles (donc pas de faux négatifs mais faux
positifs).
- Immunoblot HIV ou Western-blot HIV :
o Très spécifique, peu sensible (pas utilisé dans la primo-infection).
o Confirmation spécificité des anticorps.
o Discrimination HIV1 et HIV2.
- Sérologie VIH : dépistage et confirmation.
o Dépistage par ELISA mixte : recherche de VIH1 et VIH2 et antigène p24 (duo).
Positivité faible : faux positifs ou séroconversion (apparition des anticorps 20jours après
la contamination).
o Confirmation par western blot (immuno-empreinte) si sérologie ELISA est positive ou
douteuse.
Positif si au moins 2 bandes (cf. algorithme ANAES).
Si le test est négatif on fait une recherche d’antigène p24.
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%



![86 [Quels sont les constituants de l`ADN et de l`ARN? ] ADN](http://s1.studylibfr.com/store/data/007383263_1-9a41736365764fe43d1f9e7462bcdc21-300x300.png)