FOURNIS Caroline et NGUYEN Mathilde 07/04/2011 La prof va

1
FOURNIS Caroline et NGUYEN Mathilde
07/04/2011
La prof va mettre un résumé des éléments essentiels sur le réseau pédagogique.
Radioanatomie, anatomie radiologique du mbre inférieur, Mme Niederberger
Radioanatomie du membre supérieur
Plan :
• Rappels
• Cheville
• Pied
• Genou
• Hanche
I – Rappels
Les structures articulaires sont représentées par :
• les épiphyses proximale et distale
• le cartilage qui recouvre l'épiphyse
• la capsule articulaire qui recouvre l'ensemble de l'articulation
• la membrane synoviale qui constitue la couche interne de la capsule articulaire et qui sécrète
le liquide synovial, liquide qui lubrifie les surfaces cartilagineuses. C'est également un liquide de
protection qui permet à l'articulation de se défendre contre les infections et les mécanismes de
rhumatisme par exemple.
A) Les épiphyses
L'épiphyse osseuse est faite de tissu spongieux, séparé du cartilage par une lame osseuse sous-
chondrale. Cette lame sous-chondrale, véritable barrage, empêche à l'état normal les échanges entre
l'os et l'articulation (protège l'os contre l'arthrite par exemple).
B) Le cartilage
Il recouvre les épiphyses. Il a deux fonctions : en effet, il est responsable d'amortir les pressions
exercées sur l'os et il permet le glissement des surfaces articulaires.
C) La membrane synoviale
Elle enveloppe l'articulation. Elle tapisse la face profonde de la capsule articulaire et se réfléchit sur
l'os jusqu'au revêtement cartilagineux.
Elle a plusieurs fonctions :
• elle fabrique le liquide synovial qui nourrit le cartilage et lubrifie les surfaces cartilagineuses.
• Elle résorbe le liquide synovial et les particules étrangères (en cas de fracture par exemple)
ou anormales (germes, cristaux, débris osseux ou cartilagineux...)

2
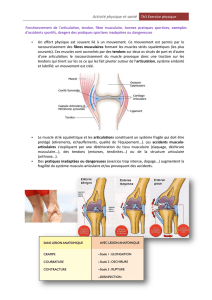
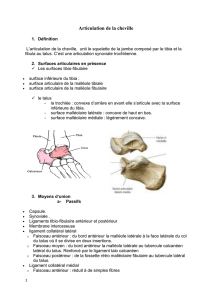
II- La cheville
Différentes structures anatomiques à connaître.
A) Les ligaments collatéraux
1- Ligament collatéral latéral
C'est le ligament le plus souvent atteint dans les entorses. C'est notamment le faisceau antérieur qui
est le premier touché.
Il est constitué de 3 faisceaux :
• Faisceau antérieur : talo-fibulaire antérieur, c'est à dire entre le talus et l'extrémité fibulaire
inférieure. S'insère au niveau de la malléole latérale et du corps du talus.
• Faisceau moyen : fibulo-calcanéen, oblique en arrière. Sert de plancher aux tendons
fibulaires qu'il sépare de la synoviale de l'articulation.
• Faisceau postérieur : talo-fibulaire postérieur. C'est le même que le faisceau antérieur, sauf
qu'il s'insère en arrière.
2- Ligament collatéral médial
Il est constitué de 2 faisceaux :
• Faisceau profond : tendu entre la malléole médiale et joue médiale du talus.
• Faisceau superficiel (ou deltoïde) : étendu en éventail de la malléole médiale au
sustentaculum, au bord supérieur du ligament calcanéo-naviculaire et à l'os naviculaire. En général,
ce faisceau est résistant.
B) Les tendons latéraux de la cheville
Tendons des fibulaires, qui permettent des mouvements d'éversion, passent en arrière de la fibula
qui coulissent tout autour de la tête de la fibula. Les tendons sont dans une gaine commune.
Le tendon du court fibulaire passe en avant, le long en arrière.
Le tendon du court fibulaire s'insère sur la base du 5ème métatarsien et le long fibulaire passe sous
la plante du pied et se termine sur la base du 1er métatarsien.
C) Les tendons de la face antérieure de la cheville.
En dedans, le tibial antérieur qui permet la flexion dorsale du pied.
Plus en dedans, l'extenseur propre de l'hallux.
Plus en dehors, l'extenseur commun des orteils.
D) Les tendons médiaux de la cheville
En arrière de la malléole interne, 3 tendons (du plus antérieur au plus postérieur) :
• le tibial postérieur responsable de la flexion plantaire du pied.
• le fléchisseur commun des orteils.
• le fléchisseur propre des orteils.

3
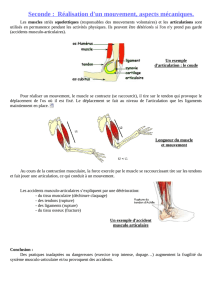
E) Le tendon calcanéen (= achiléen)
Il est constitué de la terminaison des muscles jumeaux, gastrocnémien et soléaire. Ces 3 tendons ont
chacun leur propre gaine, à la différence des tendons latéraux de la cheville. Il vient ensuite
s’insérer sur la portion la plus basse de la face postérieure du calcanéum. Il est normalement bien
plat et vide de signal en IRM.
La lésion la plus fréquente est la rupture. Il y a alors une déformation, et une grosse infiltration (le
patient ne peut donc plus fléchir le pied). Le tendon est gros et pathologique. Lorsqu’on fait un écho
Doppler, on constate la présence d’une inflammation par de trop nombreux vaisseaux.
F) Radioanatomie de la cheville
Pour ce qui est de la radioanatomie, comme toutes les articulations, la première exploration est la
radiographie.
1- Radiographie
Radiographie standard de la cheville : incidence de face
Sur une bonne radiographie de face, on doit voir se
dégager :
• interligne tibio-fibulaire entre le tibia et la fibula
• interligne tibio-talienne (ou talo-crurale), entre
l'extrémité inférieure du tibia et le dôme talien.
Radiographie standard de la cheville: incidence de
profil
De même, sur une bonne radiographie de profil, on doit
voir se dégager :
• interligne tibio-talienne (ou talo-crurale), entre
l'extrémité inférieure du tibia et le dôme talien.
• Interligne talo-calcanéo-naviculaire
Cela permet, comme pour le coude, de bien voir les
épanchements.

4
Epreuve dynamique :
On peut également faire de la radiographie dynamique. Cela se fait à distance du traumatisme pour
être sûr qu’il n’y a pas d’atteinte ligamentaire. Par exemple, on peut mettre la cheville en varus et en
tiroir antérieur par rapport au tibia. En effet, quand il y a une entorse et que l'on veut voir l'atteinte,
on met les ligaments en tension. On crée une dynamique pour voir si le ligament est fonctionnel. En
général, on le fait de manière comparative, car il y a des gens plus ou moins souples.
Quelques chiffres :
• On parle de lésion ligamentaire lorsque l'angle tibio-talien est supérieur à 10°.
• Tiroir antérieur : on mesure …. par rapport au bord postérieur du talus. On considère que
c'est pathologique à partir de 5mm.
2- Echographie
Elle peut être faite à la phase aigue pour être sûr qu'il y a une entorse. En effet, on voit l'infiltration
pathologique.
Echodoppler : on voit les vaisseaux qui montrent si inflammation ou non.
3- IRM
Elle se fait à distance, en particulier chez les personnes qui font des entorses à répétition. Les
incidences les plus intéressantes sont axiale (on voit les ligaments latéral et médial), et coronale.
Arthro-IRM : on injecte un produit dans l'articulation pour voir de façon plus efficace la lésion. En
cas de rupture, l'articulation est beaucoup plus grande, elle n'est plus retenue par le ligament.
Arthro-scanner :on peut voir des fragments de ligaments.
II- Le pied
On fait des radiographies de face ou de ¾. Les radiographies de profil
permettent de bien voir la cheville mais également l'articulation tibio-
tarsienne.
=> En incidence oblique, le bord latéral du pied est mieux dégagé.

5
Vue latérale du pied
Elle permet de bien visualiser le
calcaneum et les métatarsiens.
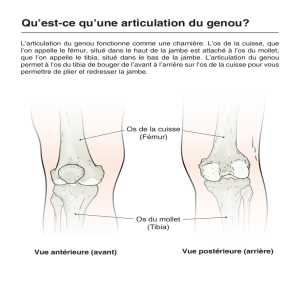
III. Le genou
A. Radiographie standard de genou
1. Incidence de face
Une bonne radio du genou se fait en extension. On doit voir les
interlignes articulaires.
L'articulation tibio-fibulaire n'est pas visible.
2. Incidence de profil
De profil, on recherche une bonne superposition des condyles.
Sur cette incidence, on cherche un épanchement (bien visible en
radiographie), le plus souvent situé au niveau du cul-de-sac
quadricipital.
Lorsqu'il existe un épanchement, la patella est refoulée en avant,
poussée par le liquide (du sang le plus souvent). On a alors une
hémarthrose. Pneumarthrose : avec de l'air.
 6
6
 7
7
 8
8
1
/
8
100%