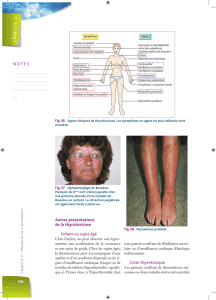
Télécharger ceci

Hyperthyroïdie et thyrotoxicose
Digestif :
-Diarrhée par accélération du
transit,
-Amaigrissement net
contrastant avec une
polyphagie,
-Syndrome polyuro-
polydipsique avec polydipsie
entraînant la polyurie.
Neuro-psy :
-Tremblements permanents
des extrémités,
-Agitation permanente,
-Troubles de l’humeur :
irritabilité, syndrome maniaco-
dépressif.
-Troubles du sommeil,
-Troubles du comportement
alimentaire chez l’enfant.
Musculaire et articulaire :
-Faiblesse musculaire,
-Avec signe du tabouret avec
fatigabilité musculaire et
myalgies,
-Atrophie musculaire.
-Ostéoporose : Effets
ostéoclastiques des hormones
thyroïdiennes.
Généraux :
-Hypersudation transpiration+++
avec mains moites.
-Hyperthermie-thermophobie.
Cardio-vasculaire :
-Tachycardie sinusale accompagnée de
palpitations,
-Eréthisme cardio-vasculaire :
Choc de pointe et
frémissement à la palpation,
Bruits du cœur sont claqués à
l’auscultation,
HTA systolo-diastolique.
-Ainsi que leurs complications.

Hyperthyroïdie et Cardiothyréose :
C’est l’ensemble des complications cardio-vasculaires dues à la thyrotoxicose,
Peuvent être révélatrices de la maladie.
Elles peuvent survenir quel que soit le degré de thyrotoxicose et quelque soit l’étiologie.
Terrain : Sujets âgés, et cardiopathies pré-existentes.
Les 3 manifestations principales sont :
Trouble du rythme supra-ventriculaire :
- FA+++, l’hyperthyroïdie est la première cause extracardiaque de FA.
- Flutter auriculaire,
- Complications : OAP, IC, accidents thrombo-emboliques.
Insuffisance cardiaque :
- A débit élevé, prédominance droite,
- Volontiers global, associé souvent à la FA.
- Résistance aux traitements habituels.

Insuffisance coronaire :
- Patients présentant une coronaropathie sous jacente,
- La thyrotoxixose induit une augmentation des besoins en oxygène du myocarde, ce que les
sujets ne peuvent supportés.
Bilan thyroïdien systématique chez les personnes dont les troubles du rythme supra
ventriculaire ou IC.

Hyperthyroïdie Diagnostic :
Syndrome de thyrotoxicose ou
cardiothyréose : Donc clinique.
Dosage spécifique : bilan thyroïdien → TSH en
première intention.
Dans plus de 99%, La TSH est effondrée donc étiologie
d’origine périphérique.
Dans un deuxième temps on dose T4L et T3L, elles sont
retrouvées augmentées.
Dosage non spécifique :
1. NFS : Leuconeutropénie habituelle,
2. Bilan hépatique : Syndrome de cytolyse, et
syndrome de cholestase anictérique.
3. Bilan métabolique : Hyperglycémie et
hypocholestérolémie,
4. Bilan phospho-calcique : Hypercalcémie avec
hypercalciurie.

Hyperthyroïdie etiologies:
Maladie de Basedow
- La plus fréquente,
- Terrain : femme jeune,
antécédents personnels
ou familiaux de maladie
auto-immune.
- Syndrome de
thyrotoxicose + goitre
Basedowien +
orbitopathie
basedowienne.
- Recherche d’autres
pathologies auto-
immunes.
- Examens
complémentaires
spécifiques :
Anticorps anti TSH-R
Anticorps anti TPO
Echographie/
scintigraphie
thyroïdienne
Bilan ophtalmologique
complet.
Adénome toxique :
- Terrain : femme mûre,
- Syndrome de
thyrotoxicose + palpation
du ou des nodules.
- Examens
complémentaires
spécifiques :
Dosages
immunologique :
négatifs
Echographie : nodule/
scintigraphie : nodule
chaud + extinction du
parenchyme sain.
Goitre multi hétéro nodulaire
toxique
- Terrain : femme/ homme mûres,
- Syndrome de thyrotoxicose +
palpation d’un goitre avec des
nodules.
- Examens complémentaires
spécifiques :
Dosages immunologique :
négatifs
Echographie : goitre
multinodulaires/
scintigraphie : plages
nodulaires hyperfixiantes et
plages de parenchyme sain.
Thyrotoxicose iatrogène :
surcharge iodée
1. Effet direct toxique de l’iode.
2. Décompensation d’une
thyropathie d’origine iatrogène
- Terrain : Cordarone, pdc.
- Syndrome de thyrotoxicose +
recherche d’une thyropathie sous-
jacente, d’une surcharge iodée.
- Examens complémentaires
spécifiques :
Dosages immunologique :
négatifs
Echographie : normale/
scintigraphie : blanche.
Iodurie des 24h : élevée.
Thyroïdite de De Quervain
- Syndrome de thyrotoxicose + syndrome
pseudo-grippal+ douleurs cervicales antérieures
+ goitre ferme et sensible.
- Examens complémentaires spécifiques :
Dosages immunologique : négatifs
Echographie : glande hypoéchogène/
scintigraphie : blanche.
Syndrome biologique inflammatoire
Dosage de la thyroglobuline élevé.
Thyrotoxicose factice :
- Prise cachée d’hormones thyroïdiennes
- Syndrome de thyrotoxicose
- Examens complémentaires spécifiques :
Dosages immunologique : négatifs
Echographie : normale/ scintigraphie :
blanche.
Dosage de la thyroglobuline
effondré.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%