Biologie de l'hépatite B : diagnostic et suivi

Biologie de l'hépatite B : diagnostic et suivi de l'évolution
par Catherine Dupeyron
Biologiste, Hôpital Albert Chenevier, Créteil, France.
La biologie a un rôle très important dans le diagnostic et le suivi de l'hépatite à virus
B. Elle consiste en l'étude des modifications biochimiques du sérum et l'analyse des
différents marqueurs virologiques.
Les paramètres biochimiques permettent d'évaluer la gravité de l'atteinte
hépatique.
Les paramètres virologiques renseignent sur l'agent responsable de la maladie
et sur l'évolution de celle-ci.
Le diagnostic biologique sera réalisé soit devant une symptomatologie évocatrice,
soit lors de l'exploration d'une élévation des transaminases, soit lors de test de
dépistage chez des patients à risque, soit dans le contexte de la transfusion
sanguine pour l'élimination des sangs à risque.
I. Exploration biochimique
Les paramètres utiles à étudier sont :
- La bilirubine totale : inférieure à 17 micromol/I chez le sujet normal, supérieure à 50
micromol/I au cours des ictères et comprise entre 30 et 50 micromol/I en cas de sub-
ictère.
- Les transaminases sériques : aspartate aminotransférase (ASAT) et alanine
aminotransférase (ALAT).
- Les phosphatages alcalines sériques.
- Le taux de prothrombine (temps de Quick) et éventuellement le dosage du facteur V

Il. Exploration virologique
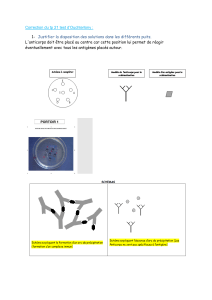
Le diagnostic des différentes situations cliniques est effectué par la détection des
marqueurs virologiques de l'infection. Il s'agit soit de méthodes immuno-
enzymatiques de type ELISA (Enzyme Linked Immuno-Sorbent Assay) réalisables
dans des laboratoires non spécialisés, soit de techniques moléculaires détectant,
quantifiant ou caractérisant la séquence de l'ADN du virus de l'hépatite B (VHB), et
qui ne sont pratiquées pour le moment que dans des laboratoires spécialisés. Les
éléments pouvant être mis en évidence dans le sérum sont soit des marqueurs
directs de la présence virale, soit des marqueurs dits indirects liés à la réponse
immunitaire.
1. Marqueurs directs :
L'antigène HBs associé aux enveloppes virales est aisément mis en évidence dans
le sérum des patients par des techniques immuno-enzymatiques de type ELISA.
- L'antigène HBc n'est pas retrouvé tel quel dans le sérum.
Une protéine soluble, dérivée de la protéine de capside, porte un antigène appelé
HBe qui est détecté dans le sérum en cas de multiplication virale, également par des
techniques immuno-enzymatiques de type ELISA.
- L'ADN viral circulant associé aux particules virales infectieuses est mis en
évidence par des techniques d'hybridation moléculaire.
2. Marqueurs indirects :
Ce sont les anticorps secrétés par le patient lorsqu'il rencontre les différents
antigènes du virus B : l'anticorps anti-HBs, les anticorps anti-HBc IgG et anti-HBc
IgM, et l'anticorps anti-Hbe. Ils sont eux aussi détectés par des méthodes immuno-
enzymatiques de type ELISA.

Dans les pays en développement, l’AgHBs est le seul marqueur recherché
couramment, pour le diagnostic des infections et le dépistage des échantillons de
sang à éliminer en transfusion sanguine. Un sujet AgHBs positif est considéré
comme infecté par le virus de l’hépatite B, et son sang comme potentiellement
infectieux.
A côté des méthodes ELISA, adaptées aux grandes séries, des tests individuels ont
été développés . Simples, ne nécessitant ni matériel particulier, ni éléctricité, ils
reposent sur des méthodes d’agglutination, d’immunofiltration, ou
d’immunochromatographie. Un résultat positif est donné par un point ou un trait
coloré, ou une agglutination visibles à l’œil nu. Le temps de réalisation est de 10
minutes à deux heures selon les tests et le prix varie entre 0.35 et 2 dollars US . Ces
réactifs sont adaptés aux structures ayant peu de moyens, et/ou recevant un nombre
réduit de prélèvements.
10 tests rapides ont fait l’objet d’un rapport d’évaluation de l’Organisation Mondiale
de la Santé (OMS), publié en mai 2001, auquel nous renvoyons le lecteur.
III. Evolution des marqueurs en fonction de la pathologie (figure 2)
1. Hépatite B aiguë
Dans les formes symptomatiques (qui ne représentent que 10 % des cas), après une
période d'incubation de 10 semaines en moyenne, suivie d'une phase pré-ictérique
de 7 jours environ, survient la phase ictérique. Biologiquement on observe alors une
augmentation importante des transaminases sériques, qui peuvent atteindre entre 10
et 100 fois la limite supérieure de la normale. L'activité des phosphatases alcalines
est en général normale.
Le taux de prothrombine est normal ou modérément abaissé, en tout cas toujours
supérieur à 50 % en l'absence d'évolution sévère.
Des examens virologiques permettent d'affirmer le diagnostic d'hépatite aiguë B :
- L'antigène HBs (qui peut être détecté 3 semaines environ avant les signes
cliniques) est présent dans le sérum, ainsi que les anticorps anti-HBc de type IgM
(les plus précoces) présents à un titre élevé.
- Les anticorps anti-HBc de type IgM peuvent dans certains cas être seuls présents
lorsque l'antigène HBs a déjà disparu du sérum, ce qui se produit dans 10% des cas
environ.
L'existence d'une augmentation des transaminases associée à un anticorps
IgM anti-HBc permet de poser le diagnostic d'une hépatite B aiguë.
La détermination de l'antigène HBe et de l'anticorps anti-HBe ainsi que le dosage de
l'ADN du virus de l'hépatite B ne sont pas utiles au stade d'hépatite B aiguë.
L'évolution est marquée dans plus de 90 % des cas par une disparition rapide de
l'antigène HBs, puis par l'apparition d'anticorps anti-HBs neutralisants qui apportent
une immunité définitive. Parallèlement, les transaminases sériques se normalisent.
Les anticorps anti-HBc de type IgM disparaissent et seuls vont persister les anticorps
antiHBc IgG et les anticorps anti-HBs.
Le taux de ces anticorps diminue lentement et après de nombreuses années il ne
subsiste qu'un anticorps anti-HBs ou anti-HBc. Ce profil sérologique est celui d'une
infection par le virus de l'hépatite B, ancienne et guérie.

Hépatite aiguë sévère
Elle est caractérisée biologiquement par la diminution du taux de prothrombine
(inférieur à 50 %) et doit conduire à une hospitalisation rapide en milieu spécialisé
pour surveillance.
Hépatite fulminante
Elle survient dans 1 % des hépatites aiguës symptomatiques. Elle est toujours
précédée d'une phase d'hépatite aiguë sévère. Elle est marquée biologiquement par
un taux de prothrombine inférieur à 50 %, (associé à une encéphalopathie
hépatique).
2. Hépatite B chronique
Elle est définie par un portage d'antigène HBs supérieur à 6 mois après l'épisode
d'hépatite aiguë. L'infection se présente sous des formes variables, allant du portage
asymptomatique de l'antigène HBs à l'hépatite chronique, la cirrhose, voire le
carcinome hépatocellulaire.
Portage asymptomatique

Un tiers des porteurs chroniques sont des porteurs asymptomatiques.
Les transaminases sont normales.
Il existe des anticorps sériques anti-HBe.
L'ADN viral est absent ou en quantité extrêmement faible, détectable uniquement par
PCR. La surveillance de ces patients doit comporter annuellement le dosage des
transaminases, et la recherche des marqueurs de réplication virale : antigène HBe et
anticorps anti-HBe (et ADN sérique si possible) pour surveiller une éventuelle reprise
de la multiplication virale.
Hépatite chronique
Deux tiers des patients porteurs de l'antigène HBs vont développer des lésions
d'hépatite chronique. L'évolution se fait schématiquement selon trois phases de
durées variables. La première phase qui dure de quelques mois à quelques années
est une phase de tolérance immunitaire. Elle est marquée par une multiplication
active du virus avec un taux d'ADN sérique élevé et la présence d'antigène HBs dans
le sérum.
La deuxième phase est une phase d'immuno-élimination caractérisée par une
flambée de la réponse immune, elle provoque l'arrêt de la multiplication virale et
génère les lésions histologiques d'hépatite chronique. On observe une élévation
transitoire, parfois très importante des transaminases et la séroconversion antigène
Hbe/ anticorps anti-HBe, c'est-à-dire la diminution de l'antigène HBe jusqu'à sa
disparition et l'apparition des anticorps anti-HBe. La troisième phase est une phase
de latence virale, résultant de l'immuno-élimination, marquée par l'absence des
marqueurs de la multiplication virale. L'antigène HBs a disparu, l'ADN sérique aussi,
et l'anticorps anti-HBe est présent. Cependant, lorsqu'une cirrhose s'est développée
au cours de la phase précédente, elle peut évoluer vers des complications et
exposer le malade à la survenue d'un carcinome hépato-cellulaire.
Des épisodes de réactivation virale sont possibles, apparaissant soit spontanément,
soit provoqués par des traitements immunosuppresseurs. Ils se traduisent par la
réapparition des marqueurs de multiplication virale : antigène HBe et ADN sérique.
Carcinome hépatocellulaire et dosage de l'alpha-foetoprotéine
Sa fréquence élevée pourrait justifier une surveillance systématique des porteurs
chroniques par dosage de l'alpha-foetoprotéine sérique. C'est une glycoprotéine
d'origine foetale disparaissant pratiquement du sérum dans les semaines qui suivent
la naissance. Son taux peut s'élever dans les hépatites aiguës et chroniques, les
cirrhoses et surtout les cancers hépatiques. Son dosage est un outil majeur en
association avec l'échographie et la ponction biopsie hépatique dans le diagnostic
des carcinomes hépatocellulaires, ainsi que pour le suivi des patients, notamment
après l'exérèse de la tumeur en permettant le dépistage précoce des récidives.
Les différents profils biologiques rencontrés lors d'une hépatite à virus B sont
résumés dans le tableau.
 6
6
 7
7
1
/
7
100%