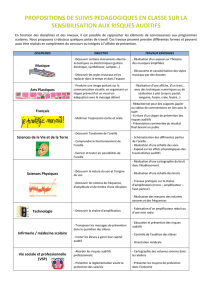
Les troubles sensoriels

1
Les troubles sensoriels
- Inégalité face au vieillissement
On ne vieillit pas tous au même rythme et de la même façon.
Il y a un vieillissement physique, physiologique (organes).
- Vieillissement des voies afférentes des organes, des sens avec baisse des stimuli
sensoriels (= désafférentation)
Isolement affectif et social : on se retire de la société et notre entourage nous met de côté.
I) Désafférentation olfactive
1) Les causes
Zone de réception : fosses nasales
Vieillissement entraîne :
- Diminution des relais nerveux
- Atrophie de la muqueuse
- Diminution des sécrétions des muqueuses rhino-pharyngées
2) Les conséquences
- Problème de sécurité : gaz, brûler
- Perte d’agrément : ne sent plus sa propre odeur (parfum, sueur…)
3) Manifestations cliniques
- Sensation d’écoulement postérieur
- Sensation d’obstruction nasale sécheresse des muqueuses rhino-pharyngées
4) Les facteurs à risque
- Âge (à partir de 10 ans, diminution de l’odorat) et les femmes sont les moins touchées
- Tabac
- Médicaments
- Chimie dans les laboratoires
Isolement

2
II) Troubles du goût
Les sensations gustatives dépendent de l’odorat et de la température des aliments.
1) Les modifications morphologiques
- Papilles gustatives : diminution de la sensation de goût avec l’âge
- Glandes salivaires : modification du parenchyme, diminution des sécrétions
salivaires
- pH. buccal : devient plus acide en vieillissent
- Dents tombent et sont remplacées par des prothèses dentaires
2) Troubles fonctionnels
Troubles du sens gustatif :
Au-delà de 60 ans, pour le sucré le seuil de détection est multiplié par 3
Pour le salé, le seuil de détection est multiplié par 12
Sécheresse buccale :
Majoré par certains médicaments
Diminution des sécrétions salivaires
Dysphagie :
Se détériore avec l’âge et est accompagné d’un retour primaire (téter) aux grands âges
Fausses routes
3) Les conséquences
- Consommation excessive de sel : attention si pathologie cardiaque
- Consommation excessive de sucre : attention chez les diabétiques
- Non-reconnaissance d’un aliment avarié
- Risque de dénutrition et de non-diversification alimentaire
- Isolement social : plus d’intérêt d’aller au restaurant et l’entourage ne pensera plus à
vous inviter car vous n’appréciez plus.
4) Actions IDE
- Traiter les mycoses
- Assurer une bonne hygiène bucco-dentaire
- Assurer une bonne hydratation et nutrition
- Stimuler l’appétit par le rajout d’arômes (persil, ail,…) pour donner envie.
- Nettoyer les appareils dentaires
II) Troubles visuels

3
1) Modifications morphologiques
- Entropion : bascule des cils vers l’intérieur
Risque d’irritation
- Ectropion : bascule en dehors des bords ciliaires
Risque d’irritation
2) Troubles fonctionnels
- Cataracte : le cristallin devient opaque et perd de son élasticité
Ne voit plus de près, ne différencie plus les couleurs
Eblouit par la lumière vive et le soleil
- Glaucome : hypertension à l’intérieur de l’œil
- Dégénérescence maculaire : vision périphérique et plus de vision centrale, objet
déformé, flou visuel
Incapacité de lire et d’écrire
3) Actions IDE
- Vérifier que les verres de lunettes soient propres et intacts
- Conseiller une consultation ophtalmique avec lettre du médecin traitant
- Promouvoir un éclairage intensifié mais indirect dans la salle de bain, dans les
couloirs, l’escalier (risque de chutes)
- Vérifier l’accessibilité facile à l’interrupteur et aménagement de l’environnement.
- Etudier la possibilité d’une intervention thérapeutique Travail en équipe
pluridisciplinaire
- Proposer des livres à gros caractères
- Proposer l’usage d’une loupe ou de verres grossissant
- Mettre en place un calendrier, pendule pour permettre l’orientation
- Suggérer un cadran téléphonique avec grosses touches
- Appliquer des étiquettes à gros caractères sur les contenants de médicaments, de
produits ménagers
- Stimuler la personne vers des animations auditives
- En cas d’alitement, veiller à une installation correcte du patient et mettre à disposition
les objets indispensables à la personne (sonnette, téléphone…) en fonction de l’état
visuel du patient (glaucome, cécité…)

4
- Adapter son mode de communication avec la personne
III) Les troubles auditifs
L’apparition progressive des troubles auditifs permette aux personnes âgées de s’habituer.
1) Les facteurs favorisants
- Exposition aux bruits
- Produits toxiques
- Affections vasculaires
- Vieillissement
2) Modifications morphologiques
Vieillissement des tissus au niveau :
- De l’oreille externe : Augmentation de la rigidité des osselets et voire ostéoporoses
des osselets
- L’oreille moyenne : Production de cérumen, épuisement et sclérose du tympan
- L’oreille interne : perte des propriétés contractives des cellules, altération des
structures de soutien
- Des voies et centres nerveux de l’audition : atrophie du nerf auditif et altération des
connexions synaptiques, perte neuronale
3) Troubles fonctionnels
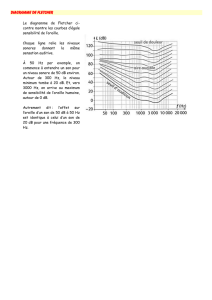
- La presbyacousie : atteinte de la perception des sons aigus et gène dans le bruit
- Les acouphènes : sifflements, sensation auditive anormale, souvent de cause
vasculaire
- Les vertiges : centre de l’équilibre se fait dans l’oreille interne, s’il y a un problème à
ce niveau, il y a perte d’équilibre
4) Actions IDE
En cas de presbyacousie :
- Appareillage coûteux et peu remboursé : veiller aux précautions d’emploi
- Nettoyer l’appareil et le régler régulièrement
Autres troubles auditifs :
- S’enquérir si la personne est appareillée afin de lui mettre

5
- Vérifier l’état de l’appareil et notamment des piles
- Vérifier si présence de bouchon de cérumen (par le médecin)
- Munir le téléphone d’un amplificateur
- Proposer un casque télé ou proposer l’usage du télétexte (vérifier que la personne sait
lire)
- Etablir une communication adaptée avec la personne en parlant face à face, sans crier,
ni exagérer l’articulation : modifie le sens du mot si la personne utilise le langage
labial et modifie les traits du visage et les émotions
- Eviter les bruits inter récurrent (portes, fenêtres, radio..)
- Eviter les conversations à plusieurs
- Avoir une bonne articulation, répéter lentement
- Utiliser les gestes comme complément de la parole voir utiliser l’écriture (vérifier si la
personne sait lire)
IV) Les troubles dermosensitifs
Sensibilité tactile : concerne le toucher, peut être en lien avec certaines pathologies, diminue
avec l’âge
Sensibilité kinesthésique : possibilité d’évaluer quelle est la matière que la personne touche
(plastique, PVC, tissus, carton…)
Sensibilité thermique : diminution de la sensibilité (attention aux brûlures)
Sensibilité chimique : tout ce qui concerne le piquant, l’irritant, le brûlant
Difficulté de la pronation : problème pour savoir le poids et le volume d’un objet
Attention à la maltraitance !!!
Conclusion
Les troubles sensoriels sont fréquents, variables et cumulables
Entravent la vie de la personne.
PREVENTION (discothèque et casque de walkman : attention)
CORRECTION si possible
1
/
5
100%