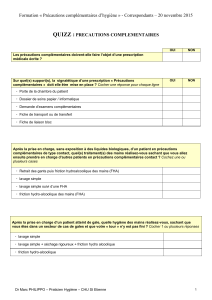
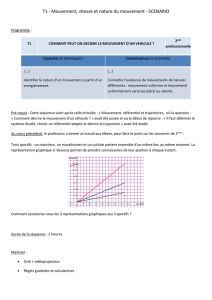
Commentaires - CClin Sud-Est

Diapositive 1
CCLIN Sud-Est
Octobre 2010 V2
Le programme Stoprisk est une initiative du CCLIN Sud-Est qui vise à améliorer la
connaissance et l’observance des précautions standard.

Diapositive 2
Les précautions standard
Leur application
•constitue la première stratégie de
prévention
de la transmission des micro-organismes
•protège le personnel et les patients
Les précautions standard représentent les premières mesures « barrières » à mettre
en œuvre et constituent la première stratégie de prévention de la diffusion des micro-
organismes.
A l’origine, le principe des précautions standard repose sur la protection du
personnel vis-à-vis des virus hématogènes. Leur application a ensuite montré un
intérêt certain pour la protection des patients.
Les précautions standard sont présentées dans la Circulaire DGS/DH – N°98/249 du
20 avril 1998 relative à la prévention de la transmission d'agents infectieux véhiculés
par le sang ou les liquides biologiques lors des soins dans les établissements de
santé.
Elles sont complétées par la « cough etiquette » préconisée dans les nouvelles
recommandations du Guideline for Isolation Precautions Preventing Transmission of
Infectious Agents in Healthcare Settings de 2007 du CDC.

Diapositive 3
Les précautions standard
Un ensemble de pratiques
à respecter systématiquement
•par tous les soignants
dans tous les lieux de soins
•pour tout patient
quel que soit son statut infectieux connu ou présumé
…concernent aussi les visiteurs !
Ces mesures « barrières » doivent être appliquées par tous les soignants pour tous
les patients quel que soit leur statut infectieux connu ou présumé. Leur mise en
œuvre contribue à l’amélioration de la qualité et de la sécurité des soins.
Les visiteurs et l’entourage doivent être incités à appliquer une partie des
précautions standard, en particulier l’hygiène des mains.
_______________________________________________________________
Exemples d’études ayant montré le rôle de l’entourage dans la survenue d’une
infection :
- La source d’une épidémie de coqueluche en réanimation néonatale était un adulte
soignant ou visiteur.
Vranken P, Pogue M, Romalewski C and Ratard R. Outbreak of pertussis in a
neonatal intensive care unit–Louisiana, 2004. AJIC. 2006 Nov 34(9);550-554.
- La source d’une épidémie de coqueluche nosocomiale impliquant 10 patients et
personnels, était probablement la mère (16 ans) d’un patient admis en réanimation
pédiatrique.
Valenti WM, Pincus PH, Messner MK. Nosocomial pertussis: possible spread by an
hospital visitor. Am J Dis Child. 1980;134:520-521.

Diapositive 4
Déclinaison
des précautions standard
4 Axes
1. Hygiène des mains
2. Protection individuelle
3. Prévention des accidents
avec exposition au sang (AES)
4. Gestion de l’environnement
Les précautions standard présentées dans la circulaire de 1998 le sont selon
7 items.
Le programme « Stoprisk, ensemble adoptons les précautions standard », décline
toutes les mesures selon 4 axes : l’hygiène des mains, le port des équipements de
protection individuelles, la prévention des accidents avec expositions au sang et la
gestion de l’environnement et du matériel.

Diapositive 5
Déclinaison
des précautions standard
4 Axes
–Hygiène des mains
–Protection individuelle
–Prévention des accidents
avec exposition au sang (AES)
–Gestion de l’environnement
Le premier axe traite de l’hygiène des mains.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
1
/
30
100%