L`incidence de l`organisation de l`activité médicale et des soins sur

Note des conseillers provinciaux Balon et Piedboeuf (groupe MR)
Le contexte dans lequel se situe la note dont je vais vous donner lecture et qui a été
écrite conjointement par Jacques Balon et moi-même est celui de notre volonté
d’apporter de façon constructive une contribution au redoutable travail que tous
ensemble nous avons à entreprendre dans les semaines qui viennent.
La motivation du moment de sa rédaction est évidemment issue de la gravité du
constat dont les députés Henry et Perpète nous ont informés en commissions
d’abord en séances budgétaires ensuite, de l’impossibilité à terme d’une poursuite de
l’intervention provinciale toutes autres choses demeurant égales.
Dans la foulée, déjà lointaine cependant, de la séance du 18 décembre 2001, il ne
nous paraît plus possible de différer plus longtemps la concrétisation accélérée des
pistes lancées notamment par MM les docteurs Scory et de Fays ainsi que le travail
de réponses à apporter aux nombreuses questions essentielles dont M le député
Perpète avait établi la liste à la fin de son intervention d’alors.
Même si les efforts réalisés par chacune des implantations, notamment sous la
pression du député et des membres des conseils d’administration sont à saluer
comme allant dans le bon sens, il ne nous semble pas possible de faire l’économie
du choix de structure unique à mettre en place au niveau provincial, ni du choix, en
concertation avec les autres associés du type de soins de santé que nous voulons
offrir aux habitants de notre Province moyennant un coût que nous acceptons de
supporter sans constamment le remettre en cause.
A cet égard, je voudrais dire mon agacement de constater que bien souvent la
qualité et la nécessité du travail des intercommunales sont remises en cause par
ceux là même qui en sont les fondateurs ou associés et qui, participant pourtant aux
organes de gestion de ces intercommunales, y observent un mutisme qu’un retour
dans leur sphère locale leur fait quitter bizarrement. Je pense que l’hypocrisie a des
limites tandis que le courage ne devrait pas en avoir.
J’en viens au fond de notre intervention.
Le futur de l’organisation de l’activité médicale et son
influence sur le budget des hôpitaux.
Les moyens financiers dont disposent les hôpitaux pour assurer leur fonctionnement
quotidien proviennent des sources suivantes :
- Le budget des moyens financiers pour les services hospitaliers et assimilés et
les forfaits INAMI (hospitalisation de jour, dialyse, etc.) = 56% des moyens.
- Les rétrocessions d’honoraires = 26% des moyens.
- La facturation des médicaments =15% des moyens
- La facturation aux patients de suppléments et de frais divers=3% des moyens.
Le budget des moyens financiers des lits aigus (l’ancien prix de journée), qui inclut
également depuis cette année l’activité en hôpital de jour, était directement

proportionnel à un nombre théorique de lits, fixé annuellement par le Ministère de la
Santé Publique sur base d’une durée moyenne de séjour définie au niveau national
pour chacune des pathologies traitées dans l’institution. Cette durée de séjour est
directement pilotée par le corps médical. Il en va évidemment de même pour la
prescription des médicaments dont le financement se fait toutefois de plus en plus de
façon forfaitaire en fonction de la pathologie traitée.
L’essentiel des recettes et charges de l’établissement est de plus en plus intimement
lié au comportement individuel des médecins et au mode d’organisation collectif de
leur activité.
Le budget des moyens financiers de l’hôpital
Le budget des moyens alloué par la Santé Publique pour les lits d’hospitalisation se
subdivise en général en 3 compartiments relativement étanches et bien distincts et
ce en fonction du type de lits :
1. le budget des lits aigus (chirurgie, médecine, gériatrie, maternité, pédiatrie,
service d’urgence, soins intensifs, bloc opératoire et stérilisation centrale).
a. détermination d’un nombre de lits justifiés par l’activité qui s’y déroule
(durées de séjour moyennes par pathologies)
b. attribution d’un certain nombre de points de base pour chacun de ces
lits
c. application ensuite de la technique des déciles et attribution de points
supplémentaires en fonction de mesures de la lourdeur des soins par
journée produite dans ces lits.
2. Le budget des lits Sp : Cette partie du budget est toujours historique et résulte
du transfert des budgets libérés par la conversion des lits d’autres types en lits
Sp. L’importance de ce budget dépend donc dans une très large mesure du
type des lits qui ont été convertis (lits V ou lits aigus).
Les durées de séjour dans ce type de lits n’ont actuellement aucun impact sur
le financement.
3. Le budget des lits Sp palliatifs : Le budget est identique pour tous les lits de
ce type au niveau du Royaume.
Le quota de journées
Une des grandes nouveautés introduites dans le nouveau mode de financement
réside dans le mode de liquidation des budgets que je viens d’évoquer.
Jusqu’au 30 juin 2002, l’hôpital était payé à la journée produite. Si au bout de l’année
le quota de journées n’était pas atteint, les journées non produites constituaient une
perte sèche.
Depuis le 1° juillet 2002, le budget est liquidé comme suit :
- 80 % en 12è mensuels fixes

- 10% sous forme d’un montant par admission
- 10% sous forme d’un montant par journée.
Toutes autres choses restant égales, l’hôpital a donc à présent tout intérêt à ce que
les durées de séjour soient les plus courtes possibles, même si cette politique
entraîne une moindre occupation des lits.
Un lit non occupé n’est plus une perte pour l’hôpital.
Conclusions pratiques :
- Il n’y a plus de quota de journées
- Un patient ne doit rester à l’hôpital que le temps strictement nécessaire du
point de vue médical.
- L’heure d’entrée et de départ du patient n’a pratiquement plus aucune
incidence en matière de financement. Il n’y a plus aucune raison qu’un patient
ne puisse pas être libéré avant 14h !
- L’ambulatoire doit être privilégié chaque fois que possible (bilans préalables à
l’admission, suivi post admission)
- D’autres modes d’organisation des soins doivent être explorés et encouragés :
o Hospitalisation de jour
o Développement d’une « unité de semaine »
Et donc, en résumé on peut dire que l’organisation des hôpitaux va être et doit être
profondément modifiée.
Comment maîtriser (et réduire) les durées de séjour dans les lits
aigus ?
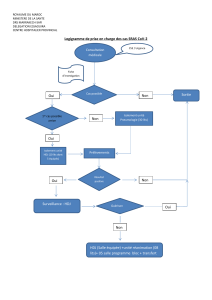
Le gestionnaire et le clinicien, ayant en charge le séjour d’un patient à l’hôpital, sont-
ils parfaitement maîtres de la durée de séjour du patient ?
La réponse à cette question doit être nuancée. En effet, des éléments, tant internes
qu’externes à l’établissement, peuvent, en effet, influer négativement sur celle-ci.
1. Eléments internes :
Sauf dans des cas de réelle urgence, où la prise en charge rapide prime sur
les modalités d’organisation, l’articulation efficace des soins et des procédures
pour un patient donné dépend dans une large mesure :
-des disponibilités des autres cliniciens (avis intra-muros).
Cette disponibilité est dans certains cas rendue difficile par un conflit avec
d’autres activités du médecin.

-des préoccupations d’organisation des services médico techniques
(bloc opératoire, imagerie médicale, etc.).
Les objectifs à poursuivre pourraient être définis comme suit :
i. Les durées de séjour ne doivent pas être prolongées par une
attente d’une place libre au bloc opératoire.
ii. Tout examen d’imagerie demandé pour un patient hospitalisé
devrait, sauf spécification contraire ou programmation à
distance, pouvoir être réalisé soit le jour de la demande soit au
plus tard le lendemain
- -des disponibilités de lits dans les services Sp.
L’origine du recrutement dans les lits Sp (locomoteurs et cardio-
pulmonaires) est double : transferts internes et recrutement direct à
l’extérieur. Les transferts internes sont actuellement gérés par des
négociations directes entre services cliniques ou via le service social.
Les admissions externes sont quant à elles gérées directement par les
services d’amissions des hôpitaux.
Objectif : priorité doit être donnée aux transferts internes chaque fois que
ces transferts sont justifiés par une réelle nécessité de revalidation.
2. Eléments externes :
Certains séjours, tant dans les lits de médecine ou de chirurgie que dans les
lits de gériatrie se voient prolongés par manque d’une solution adéquate pour
les soins post-hospitalisation (demande de transfert en MRS, soins à domicile,
etc.). Le service social de l’institution est chargé d’assurer ce suivi mais est
encore trop souvent appelé tardivement. Des instructions doivent être
données aux responsables soignants pour que le service social soit alerté dès
qu’existe une situation susceptible d’entraîner des difficultés à la sortie du
patient. Ces situations sont souvent déjà connues au moment de l’admission !
La maîtrise et la réduction des durées de séjour entraîneront, à activité identique,
plusieurs effets :
- l’occupation d’un nombre de lits inférieur au nombre des lits justifiés par
l’activité
- une remontée dans les déciles vu la concentration de l’activité sur un nombre
plus restreint de journées produites.
-
On pourrait, à cet égard imaginer un lien entre la performance (c’est à dire ce qui va
au-delà du plan de gestion) et l’accroissement des budgets relatifs aux
investissements médicaux afin de responsabiliser au mieux les médecins.

Monsieur le Député, chers collègues, vous le constatez, nous sommes à l’aube d’une
réorganisation complète des soins de santé. Nous ne pouvons pas permettre que la
province ne soit pas le moteur de cette réorganisation. Nous devons peser de tout
notre poids pour :
- organiser les plages de temps disponible pour répondre à la demande dans
les temps sans immobiliser des entités complètes à chaque coin de la
Province (blocs opératoires, imagerie médicale, …)
- améliorer la communication interne entre les hôpitaux et surtout entre les
services,
- impliquer les services sociaux dès l’admission du patient,
Le premier exemple de véritable coopération entre hôpitaux luxembourgeois
est le projet de centre de rééducation fonctionnelle (CRF) dont vous avez
entendu parler et qui vise grâce à une convention à passer entre les trois
hôpitaux à concentrer en une seule demande la reconnaissance d’un centre de
rééducation lourde pour l’ensemble du territoire!
Cet exemple examiné de près montre à suffisance que d’une situation déficitaire sur
deux sites, Cha – 19.855.535 bef et CSL – 20.318.002 (l’IFAC n’ayant pas de lits
consacrés à la réadaptation), le regroupement d’un service, tout en maintenant le
même budget d’investissement et le même personnel affecté, ainsi que deux sites,
devrait réduire de façon drastique le déficit à court terme.
Une reproduction de ce type de système d’association de services devrait permettre
de rester compétitif et d’ainsi favoriser le maintien de services de qualité mais aussi
dans une certaine mesure de proximité.
D’autres axes pourraient également être envisagés, comme :
L’intervention d’organismes extérieurs dans le capital des intercommunales. A ce
jour, nous avons toujours raisonné par des interventions financières issues des
communes et de la Province. Sans entrer dans un débat tournant vers une
privatisation partielle de nos hôpitaux car ce n’est ni le moment ni l’objet de cette
intervention, il existe des outils publics, semi-public dont la vocation est de prendre
des participations dans le capital, d’intervenir sous forme de prêts subordonnés,
d’emprunts obligataires,…Un outil comme la SLF dont la Province de Luxembourg
est actionnaire pourrait être un des ces partenaires. D’autres pistes existent aussi en
direction de la SMAP et pourquoi pas de la Région ? En effet, même si comme le
Député l’a fait remarquer en commission on peut déplorer la régionalisation de fait de
la sécurité sociale que constitue de renvoi à la Région de compétence qui
ressortissent au pouvoir fédéral, un partenariat entre Communes, Province et Région
en matière de soin de santé n’est-il pas en Luxembourg une issue possible à la
situation actuelle. Nous sommes déjà intimement liés par l’intermédiaire du Crac, qui
par ailleurs assure un suivi in situ. Pourquoi ne pas aller au-delà et penser à une
recapitalisation associant nos trois pouvoirs et d’autres organismes publics tels que
ceux évoqués ?
De même, en ce qui concerne les montants d’investissements que l’ensemble des
hôpitaux doivent encore réaliser, (et qui se chiffrent en centaines de millions) et dans
cette perspective d’optimalisation des durées de séjours, il serait probablement utile
 6
6
1
/
6
100%