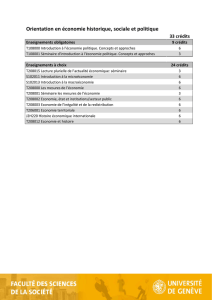
Séminaire RECEMAP « SANTE PUBLIQUE ET MANAGEMENT

Séminaire RECEMAP « SANTE PUBLIQUE ET MANAGEMENT »
-
26 octobre 2001 – Rouen
-
Atelier « Santé publique et réseaux »
encadré par
Yves CONDE
Maître de conférences – IAE Rouen – CREGO
-
Quelques questions de recherche sur les réseaux…
-
Document de travail
réalisé par
Pascal Bonafini
Doctorant – IAE Rouen – CREGO

Séminaire RECEMAP Atelier « Réseaux et santé publique »
P. Bonafini 2/18
Le système de santé français a été touché ces dernières années par une crise d’une double portée à la
fois économique et sanitaire.
Sur le plan économique, il n’est nul besoin de rappeler que le poids des dépenses de santé représente
près de 10 % de notre PIB, ce niveau ne se révélant guère prédictif de celui des principaux indicateurs
de santé publique. Dans ce cadre, le constat dressé par M. Mougeot est sans appel : « la France
dépense plus que les autres pays développés sans que cet écart soit justifié par des différences
significatives en termes d’état de santé de la population »
1
.
Par ailleurs, la multiplication récente des « affaires » (liées à la sécurité des soins, aux infections
nosocomiales, au sang contaminé, à la maladie de Creutzfeld Jakob…) indique - au-delà des limites
d’efficience évoquées auparavant - une relative inefficacité des dispositifs en place et leur incapacité à
prendre en charge avec suffisamment de réactivité des problèmes majeurs de santé publique.
C’est dans ce contexte qu’émergent les réseaux de soins, lesquels constituent une innovation
importante dans l’organisation de notre paysage sanitaire et se situent désormais dans une phase
critique de leur développement.
Nous reviendrons dans un premier temps sur quelques caractéristiques de notre système de santé avant
de décrire les conditions d’émergence des réseaux et leurs enjeux en termes de santé publique,
illustrées par quelques exemples considérés comme« fondateurs ». L’étape suivante nous amènera à
examiner les possibles limites ou difficultés de leur développement, avant de s’interroger sur les
nombreux questionnements en suspens quant à leurs perspectives.
1 : Le contexte
La complexité et la multiplicité des cloisonnements dans l’organisation de notre système sanitaire
constituent des motifs de dysfonctionnements évidents quant à la poursuite de politiques de santé dans
des conditions de cohérence et d’efficience satisfaisantes. Par ailleurs, la prégnance d’un modèle de
prise en charge de type « biomédical » occulte notoirement des déterminants non-médicaux de l’état
de santé…
1.1 - Des dispositifs atomisés
Nous rappellerons en premier lieu que bien que placés sous la tutelle d’un même ministère
2
les
domaines sanitaires et sociaux, sont distincts au niveau de leurs tutelles, financeurs et acteurs.
L’organisation de ces dispositifs, en charge de la mise en œuvre de la politique de santé est d’une
lecture particulièrement complexe, centralisés qu’ils sont par certains aspects et décentralisés par de
nombreux autres (Lévy, 99) et par la multiplicité des acteurs en présence.
Nous rejoindrons l’analyse de D. Patte constatant que « l’évolution du secteur sanitaire et social au
cours des 50 dernières années s’est faite en fonction du développement des techniques et des outils »
3
et concluant que c’est finalement « l’outil [qui] structure l’offre »
1
M. Mougeot (1999), « Régulation du système de santé », La Documentation Française, p.10
2
à la dénomination variable en fonction des gouvernements successifs…
3
D. Patte (1998), « Les réseaux et la santé publique », Actualité et dossier en santé publique, n°24, septembre,
pp. 15-16

Séminaire RECEMAP Atelier « Réseaux et santé publique »
P. Bonafini 3/18
En effet, la réforme hospitalière de 1958, soutenant le développement des centres hospitaliers
universitaires a favorisé – entre autres facteurs, par l’apport de nouveaux moyens techniques - le
développement des logiques d’experts et d’une spécialisation accrue autour de pathologies ou
d’organes. Ce constat relatif à la prise en charge hospitalière est également valable pour l’ambulatoire,
où – l’accès aux spécialistes étant quasiment libre – le médecin généraliste a peu à peu perdu son rôle
de coordination de trajectoire de soins.
De même la réponse à l’apparition de nouveaux problèmes sanitaires s’est traduit par la multiplication
d’agences spécialisées telles que l’I.V.S (Institut de Veille Sanitaire), l’A.F.S.SA.P.S. (Agence
Française de Sécurité Sanitaire et des Produits de Santé), l’E.F.S. (Etablissement Français du Sang),
l’A.N.A.E.S. (Agence Nationale d’Accréditation et d’Evaluation en Santé)…
Un raisonnement similaire peut être conduit quant au domaine social, où l’apparition – ou le
développement - de nouveaux problèmes (montée du chômage, désinsertion, précarité…) s’est vu
traitée par la multiplication de dispositifs spécifiques (RMI, contrats « aidés », allocations diverses…),
ce au niveau des conséquences et non des facteurs de causalité.
C’est ainsi qu’en 1998 le rapport du Haut Comité de la Santé Publique insistait sur la nécessité de
« sortir de la multiplication des logiques institutionnelles, des structures et des procédures qui
paralysent de plus en plus l’action des acteurs de santé et rendent difficile la mise en œuvre d’une
logique globale et cohérente ».
1.2 - Le poids du « modèle biomédical »
Sur un autre plan plus général, le développement d’un « modèle biomédical »
4
prévalant une « logique
curative de la maladie constituée »
5
se révèle particulièrement coûteux dans son application et
constitue un facteur d’inefficience du système de soins.
En effet, l’association du développement rapide des connaissances scientifiques et des progrès
techniques a légitimé une forte « technicisation » de l’acte médical, en particulier quant aux actes à
visée diagnostique ainsi qu’en ce qui concerne la dispensation de traitements coûteux dont l’utilité
marginale peut parfois se révéler insignifiante. C’est ainsi que des études menées au Canada aux Etats
Unis et en France
6
estiment que 30% des prestations techniques délivrées sont inutiles…
Ce modèle tend également à occulter d’autres déterminants de l’état de santé
7
(d’ordre socio-
économiques ou environnementaux en particulier), dont les champs restent mal appréhendés par les
dispositifs sanitaires conventionnels.
Certaines caractéristiques de la demande ont également évoluées au cours de ces dernières décennies.
Nous ne reviendrons pas sur le développement d’une certaine forme de consumérisme, pour nous
attarder sur une considération d’ordre épidémiologique. En effet, « le centre de gravité de la
pathologie moderne se déplace sans cesse en direction des maladies et états chroniques » (Grémy,
97). Ainsi, l’évolution des traitements et la mise en œuvre d’actions de santé publique ont pu concourir
à la guérison ou à l’éradication d’un certain nombre de maladies, laissant entier le problème des
4
C. Béraud (1996), « La France à la recherche d’un système de soins », Futuribles, pp. 5-46
5
F. Grémy (1997), « Filières et réseaux – Vers l’organisation et la coordination du système de soins », Gestions
Hospitalières n°367, pp. 433-438
6
B.A. Smith, « La réforme des systèmes de santé », OCDE (1996), C. Béraud, « Rapport » CNAM (1992), D.
Parker, « Forum mondial de la santé », OMS (1994), cité dans C. Béraud, « La France à la recherche d’un
système de soins »,op.cit.
7
voir en particulier : R.G. Evans, M.L. Barer, T.R. Marmor (1996), « Etre ou ne pas être en bonne santé.
Biologie et déterminants sociaux de la maladie », John Libbey Eurotext, 359 p.

Séminaire RECEMAP Atelier « Réseaux et santé publique »
P. Bonafini 4/18
pathologies dégénératives (cancer, sida, diabète…). Rien ne permet à l’heure actuelle d’envisager de
guérison complète de ces maladies qui rendent le patient « plus ou moins captif du système des soins
jusqu’à la fin de ses jours »
8
.
Cette captivité ne doit pas faire oublier toutefois que les épisodes de soins - pour autant qu’ils soient
récurrents - sont de plus en plus brefs
9
et que le sujet vit la majeure partie de la durée de sa maladie en
dehors des structures hospitalières, conduisant ainsi l’hôpital à ne plus être au centre de la prise en
charge (Naiditch, Oberlin, 95)…
En parallèle au commentaire du HCSP cité précédemment, le CREDES a proposé en 1998 un
commentaire synthétique
10
de ces différents constats « la complexité de la prise en charge des
patients, la multiplicité des intervenants et leur spécialisation croissante, les cloisonnements
institutionnels, la relative inorganisation de notre système(très grande liberté tant du coté des
producteurs que des consommateurs) ne conduisent pas spontanément à optimiser les processus de
soin, tant en termes de qualité (continuité et coordination des soins) que de coût (soins inutiles,
redondants…) ».
1.3 - Une culture de santé publique peu développée
Il est clair que la complexité et la segmentation des dispositifs décrits précédemment ne favorise guère
la mise en œuvre de politique de santé dans des conditions satisfaisantes de cohérence et de
coordination et que l’on peut acter également d’une inadéquation progressive de l’offre au
développement de la demande.
Notre propos n’est pas d’engager une polémique sur la justification du statut de la santé publique, mais
nous ferons écho à quelques-uns de ses éminents représentants pour constater un degré de
reconnaissance des plus modestes : « le niveau de la culture de Santé Publique en France apparaît en
fait inversement proportionnel à la fréquence à laquelle elle est invoquée pour légitimer tout projet
innovant »
11
…
Au-delà de ces aspects quelque peu polémiques, force est de constater que les pratiques en la matière
se voient fréquemment éclatées et morcelées et que l’on note un « glissement des activités de
promotion de santé a des tâches de contrôle direct » (Baubeau, Chambaud, 2001)
Face à ces différents dysfonctionnements et limites, des professionnels ont vu dans l’organisation
réticulaire une possibilité de réassocier offre et demande de soins et ont participé à la naissance des
premiers réseaux, phase que nous examinerons dans la seconde partie.
8
F. Grémy, op. cit.
9
La durée moyenne de séjour est en baisse constante, et les dispositifs ambulatoires se développent
10
A. Bocognano, A. Couffinhal, M. Grignon, R. Mahieu, D. Polton (1998), « Mise en concurrence des
assurances dans le domaine de la santé. Théorie et bilan des expériences étrangères », Rapport Credes n°1243
11
P. Lombrail, Y. Bourgueil, A. Develay, J.C. Mino, M. Naiditch. (2000), « Repères pour l’évaluation des
réseaux de soin », Santé publique 2000, vol. 12 n°2, pp.161-176

Séminaire RECEMAP Atelier « Réseaux et santé publique »
P. Bonafini 5/18
2 – L’émergence des réseaux
L’émergence de ces « mouvements coopératifs » souvent informels à leur origine correspond en fait à
une réponse locale à des problèmes de santé face auxquels les dispositifs conventionnels s’avéraient
défaillants (Delande, 99).
On peut envisager l’observation des réseaux de soins sous des angles divers, à l’instar de l’historique
dressé par P. Larcher et P. Poloméni reprenant les points de vue des professionnels, des institutions ou
des économistes :
Périodes
Evolution sur le terrain
Evolution des institutions
Evolution des économistes
1970
1975
1980
1983
1991
1996
Multiplication des centres de
santé
Développement de la
médecine de groupe
Naissance des premiers
réseaux
Expérience de Lubersac
Multiplication des réseaux
ville-hôpital,
gérontologiques, précarité
Explosion des réseaux de
tous types
Loi hospitalière :
hospitaliers plein temps
Conventionnement
médecins libéraux
Rapport Cabanel : création
des ORS
Budget global
Loi hospitalière : l’hôpital
colle au terrain
Circulaires réseaux VIH
Décrets centre de santé
Réseau national de santé
publique
Ordonnance 96-346
Réseaux agréés ARH
Réflexion sur un managed
care12 à la française : la
santé, marché concurrentiel.
Ordonnance 96-345
Comité Soubie
Source : P. Larcher, « La santé en réseaux », Masson, 2001, p. 12
Cette synthèse illustre bien le rôle moteur des acteurs de terrain dans l’émergence des réseaux, nés de
pratiques coopératives locales plus ou moins formalisées.
Pour mémoire cet historique souligne également l’impact des ordonnances d’avril 1996 sur leur
récente expansion.
2.1 – Les enjeux des réseaux
Les actions de santé publique visent bien évidemment à la restauration de la santé, mais doivent
également intégrer prévention, promotion et éducation pour la santé. A ce titre, les réseaux de soins
offrent d’intéressantes perspectives dans le sens de la rationalisation des trajectoires des patients, du
décloisonnement, de l’amélioration des pratiques et enfin du développement des pratiques de
prévention et d’éducation, éléments que nous commenterons dans cet ordre.
12
L’American Medical Association définit le managed care comme « l’ensemble des systèmes et techniques
utilisés par toute entité de délivrance, d’administration ou d’assurance de la santé pour contrôler ou pour
influencer la qualité, l’accessibilité, l’utilisation, le coût et le prix des services de santé pour une population
donnée »
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%