BRAULT Elodie

- 1
LANDREAU Gwendoline
MALOREY David
20/01/2011
EC périconceptologie, G.JOUVE
Transit extra-testiculaire des spermatozoïdes
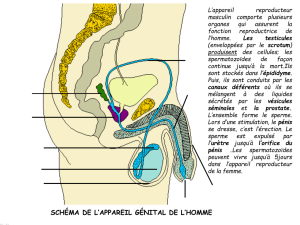
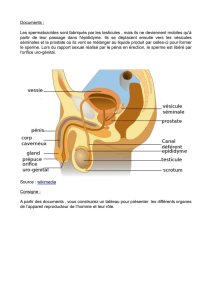
I- Epididyme
A- Généralités
1- Anatomie macroscopique
L’épididyme a un aspect en « cimier de casque » et se décompose en 3 parties :
La tête : partie renflée, faisant suite aux testicules et accueillant les spermatozoïdes.
Le corps : partie fine.
La queue : est renflée et permet le stockage des spermatozoïdes.
Anatomie du testicule :
L’albuginée forme autour de celui-ci une coque lisse, épaisse et inextensible. Elle envoie au sein
du testicule des septa délimitant des lobules.
Chaque lobule est constitué de plusieurs tubes séminifères et est drainé par un tube droit jusqu’au
rete testis.
A partir de ce dernier, se forme environ 20 cônes efférents qui rejoignent le canal épididymaire.
Celui-ci se prolonge dans l’épididyme et se continu par le canal déférent.
Attention : Lors des phénomènes de décélération (accident de la route), l’épididyme peut se détacher du
testicule et provoquer une stérilité.
2- Anatomie microscopique
Canal avec un aspect pelotonné et mesurant environ 5 mètres de long déroulé.
D’un point de vue histologique, l’épithélium est prismatique simple avec des cellules à microvillosités et
des cellules à mucus (cellules caliciformes). Cependant on observe une évolution de la tête vers la
queue :
Tête : elle contient beaucoup de microvillosités qui permettent les échanges et une forte
réabsorption du fluide spermatique.
Corps : les microvillosités sont moins nombreuses et le nombre de cellules caliciformes
augmentent.
Queue : les phénomènes de sécrétion augmentent d’où un nombre de cellules caliciformes plus
importante. Les cellules à microvillosités sont moins nombreuses.
Evolution de la tête vers la queue :
La hauteur des cellules au niveau de l’épithélium diminue ; la lumière sera alors de plus en
plus grande, ce qui permettra le stockage des spermatozoïdes au niveau de la queue de
l’épididyme.
Les microvillosités diminues au niveau de l’épithélium
La musculeuse s’épaissit : ce qui permettra une contraction active lors de l’éjaculation.

- 2
B- Rôles de l’épididyme
1- Transport des spermatozoïdes
Le trajet des spermatozoïdes de la tête jusqu’à la queue de l’épididyme dure de 10 à 15 jours.
Pour permettre le transport des spermatozoïdes dans les testicules il y a un flux liquidien créé par :
Les cellules de Sertoli, présentes dans les testicules, sécrètent le liquide testiculaire
Les cils vibratiles, des cônes efférents, entraînent les spermatozoïdes vers l’épididyme
Pour permettre le transport au niveau de l’épididyme :
Au niveau de la tête de l’épididyme, il y a une résorption de liquide ce qui provoque un appel de
liquide
Au niveau du corps : contraction péristaltiques spontanées
Au niveau de la queue : contractions péristaltiques induites lors de l’éjaculation. (la queue de
l’épididyme est donc un véritable lieu de stockage des spz qui sont libérés lors de l’éjaculation.)
2- Résorption du fluide spermatique
Elle est principalement liquidienne et très importante tout au long de l’épididyme et particulièrement au
niveau de la tête : 99% du liquide y est réabsorbé (microvillosités).
Ceci entraîne une hyper concentration des spermatozoïdes et des électrolytes. Il y aura alors création
d’un milieu hyperosmolaire dans l’épididyme par rapport à la pression dans le spermatozoïde.
Grâce à cette concentration, sélection des spz qui se vident de leur eau cytoplasmique.
L’épididyme phagocytera ensuite ces spz morts mais également les spermatozoïdes anormaux grâce aux
spermiophages (surtout présents au niveau de la queue)
L’épididyme est un tissu mal connu dans lequel on trouve de nombreuses protéines.
Soit les protéines peuvent être produites au niveau des testicules et entièrement réabsorbées
au niveau de l’épididyme
Soit elles peuvent être produites par les testicules mais restent dans l’épididyme → elle y
joue donc un rôle
Soit elles sont produites par le testicule mais également au niveau de l’épididyme et
réabsorbées.
Soit elles sont produites dans l’épididyme et réabsorbées au même niveau.
3- Maturation des spermatozoïdes
4 parties :
Acquisition d’une mobilité progressive
Maturation nucléaire qui débute dans les testicules
Acquisition d’une capacité de reconnaissance et de fixation à l’ovocyte
Modifications morphologiques
a- Développement d’une mobilité progressive
Pour cela on réalise une observation chez le bélier :
On réalise chez les béliers des anastomoses : conduit déférent – tête ou corps ou queue épididymaire

- 3
Anastomose :
conduit déférent -
% de fécondation avec ces
différents spz
% de mortalité embryonnaire
Avec ces différents spz
Tête
2
100
Corps
34
64
Queue
79
10
On peut donc en déduire :
que l’épididyme permet au spermatozoïde d’acquérir un pouvoir fécondant et de générer un
embryon de meilleure qualité.
que la modification morphologique du flagelle (permettant une bonne fécondation) et la
modification du noyau (permettant de générer un bon embryon) sont donc liés.
Chez l’homme, lorsque l’épididyme est bouché (entraînant une stérilité), on réalise une anastomose
épididymo-déférentielle.
Si on regarde les résultats de cette anastomose …
Nombre d’anastomose
Nombre de grossesses
Anastomose avec la partie
haute de la tête de l’épididyme
54 patients
6 grossesses soit 11%
Avec la partie moyenne
28
11 (39%)
A la jonction entre la tête et le
corps de l’épididyme
9
6 (66%)
Ils confirment que plus on s’éloigne du testicule, plus la fécondation et la capacité à générer un embryon
normal sont élevées.
Développement de la mobilité
Testicule
Rares frémissements
Tête
10% mobiles sur place
Corps
40% réalisent un mouvement circulaire
Queue
60% réalisent des mouvements progressifs
Une faible mobilité ne permettra pas au spz de surmonter les différent obstacles avant l’ovocyte.
Au niveau cellulaire, les évènements permettant cette mobilité progressive sont :
le pH : il est basique au niveau de la tête et diminue progressivement vers la queue pour devenir
acide. Cette acidification permet la mobilité (on a une alcalinisation au niveau de la tête mais une
forte acidification au niveau du corps et de la queue)
diminution du Ca2+ intracellulaire de la tête vers la queue
augmentation de l’AMP cyclique intracellulaire de la tête vers la queue. Il y aura alors une
cascade de réaction permettant la production d’ATP nécessaire aux mouvements des bras de
dynéine.
Rôles des protéines : la carnitine (protéine de transport des acides gras vers la mitochondrie) et
l’alpha-glucosidase (qui hydrolyse le glycogène et permet d’avoir un stock de glucose) jouent un
rôle dans le métabolisme énergétique du spermatozoïde.
Oxydation des radicaux thiols au niveau des cystéines présentes au niveau de la pièce
intermédiaire du spermatozoïde. Ces ponts disulfures vont permettre la rigidification des fibres
denses permettant un mouvement efficace.

- 4
b- Reconnaissance – fixation à l’ovocyte
Modification de la composition en lipides membranaires et fixation sur la membrane spermatique de
protéines d’origine épididymaire qui vont permettre la fixation du spermatozoïde à la zone pellucide.
Cependant, au niveau de la queue épididymaire, il va y avoir masquage de ces protéines épididymaires
par des aminoglycanes. C’est la décapacitation permettant le repos du spermatozoïde. A ce moment-là, il
a perdu la faculté de féconder l’ovocyte.
c- Maturation nucléaire
Dans le spermatozoïde, les histones ont été remplacées par des protamines, très riches en résidus SH. La
condensation de la chromatine est stabilisée par l'oxydation progressive de ces résidus thiols SH en
ponts SS. (L’ADN n’est plus accessible au phénomènes de transcription, le spz est donc une cellule de
transport de l’ADN)
Cette maturation a un rôle dans la fragmentation de l’ADN et dans la mortalité embryonnaire (Si on a
une mauvaise oxydation, l’ADN est plus exposé à la fragmentation et sera de moins bonne qualité)
d- Modifications morphologiques
Disparition des gouttelettes cytoplasmiques qui gênent la progression des spermatozoïdes. (Dans la tête
de l’épididyme, la plupart des spz ont leur gouttelette).
4- Barrière hémato-épididymaire
Les spz restent dans la lumière du canal épididymaire et sont isolés de l'organisme. Ils sont considérés
comme des éléments étrangers au corps humain sans rapport avec le sang. Les spermatozoïdes sont
protégés des antigènes, toxines, radicaux libres, pathogènes,…
S'il y a une brêche, successive à un traumatisme ou une infection, on a alors une auto-immunisation qui
est une cause d’infertilité.
C- Régulation de l'épididyme :
1- Contrôle hormonal
Expérience : Deux groupes de rats castrés:
Le premier groupe reçoit de la testostérone : pour eux rien ne change, les spz se fixent toujours à
l’ovocyte.
Le deuxième groupe ne reçoit rien : les spz, au cours du temps, se fixent de moins en moins aux
ovocytes. La testostérone est donc indispensable à une bonne maturation.
La testostérone est produite par les cellules de Leydig, situées dans les tubes séminifères.
L'Androgen Biding Proteïn (ABP) est produite par les cellules de Sertoli.
Il existe de fortes concentrations de complexes de testostérone-ABP dans la tête de l 'épididyme
nécessaire à la maturation des spermatozoïdes puis la concentration diminue.

- 5
2- Contrôle neurologique
Ce contrôle est réalisé par le système nerveux autonome (orthosympathique et parasympathique),
responsable : -du péristaltisme spontané de l’épididyme (transport des spermatozoïdes)
-des secrétions épididymaires (rôle dans la maturation des spermatozoïdes)
Le contrôle neurologique de l’épididyme est assuré par les métamères T11 à L3
Expériences :
Si l'on effectue une ablation du ganglion mésentérique inférieur chez le rat, ceci entraine un arrêt des
infos provenant des afférences ortho et parasympathique épididymites .Ceci va entrainer une stase des
spermatozoïdes car les contractions péristaltiques spontanées sont interrompues. La queue de
l’épididyme va donc augmenter en épaisseur car les spz ne sont plus évacués par le conduit déferrent.
Accouplement in vivo de rats :
Contrôle (rats normaux) :85% d’embryon qui s'implantent
Après dénervation : 3% d’embryon qui s'implante
Conclusion: diminution de la mobilité et du nombre lorsque le système nerveux autonome n’agit pas sur
l’épididyme
Fécondation in vitro: (donc spz amenés directement dans l’ovocyte donc peu importe sa mobilité)
Contrôle: 89% fécondé à J1 79% d'implantation à J9
Dénervé: 76% fécondé à J1 28% d'implantation à J9
Conclusion : augmentation de la mortalité embryonnaire lorsque le SN autonome n’agit pas sur
l’épididyme
On constate une importance du système ortho et parasympathique dans le fonctionnement de
l'épididyme qui est responsable du péristaltisme spontané (=transport) et a un rôle sur les sécrétions
épididymites (=maturation)
SYNTHESE
Rôle physiologique de l'épididyme très important.
Détail des interactions protéiques mal connu
Anomalies accessibles au médecin : obstruction du tractus génital
- examen clinique
- spermogramme
- biochimie séminale
 6
6
 7
7
 8
8
 9
9
1
/
9
100%