Rencontre des gamètes et début de grossesse

RR - 17/04/17 - 582693263 - 1/10
Rencontre des
gamètes et début de
grossesse
(maîtrise de la reproduction)
I. Le comportement sexuel est lié à l'activité hormonale
A. Chez les mammifères non hominidés la liaison est totale
B. Chez l'Homme la liaison est partielle
II. La fécondation marque le début de la grossesse
A. La fécondation n'est possible que pendant une brève période
B. Fécondation et nidation se font en des lieux différents
C. Le jeune embryon influence l'activité hormonale de la mère
III. L'Homme maîtrise la procréation
A. Diverses méthodes permettent de réguler les naissances
► TP 1. Mode d’action des pilules contraceptives
B. Le suivi médical permet de sécuriser la grossesse
C. La Procréation Médicalement Assistée (P.M.A.) permet de pallier certaines infertilités
OBJECTIF
Chez les mammifères placentaires, la gamétogenèse mais aussi le
rapprochement des partenaires nécessaire à la fécondation interne et
la gestation (dans l'utérus maternel) sont sous contrôle hormonal.
On cherche à préciser la nature et l'exploitation possible de ces
mécanismes hormonaux.
I. Le comportement sexuel est lié à l'activité hormonale
On appelle comportement l'ensemble des réactions d'un individu, objectivement
observables, et qui sont adaptées à la réalisation d'une fonction, ici la
reproduction.
► FIGURE 1a. Testostérone et comportement sexuel dans Nathan p. 289,
Hatier p. 195.
► FIGURE 1b. Hormones femelles et comportement sexuel dans Nathan p.
289 voir aussi Bordas p. 325.
Chez les mammifères la castration inhibe le comportement reproducteur qui peut
être rétabli par des injections d'hormones sexuelles.
Termle S
Chapitre
6.2
1 semaine

RR - 17/04/17 - 582693263 - 2/10
A. Chez les mammifères non hominidés la liaison est totale
Des facteurs saisonniers comme la photopériode induisent des variations de la
production d'hormones sexuelles par l'intermédiaire de l'hypothalamus.
Cela permet une reproduction dans un contexte favorable (alimentation, température...).
Exemple les Cervidés : rut en automne, gestation en hiver, naissance au printemps.
Accompagnement. À partir des éléments du programme, une discussion sur les
périodes de fécondité s'engage.
Les femelles de mammifères autres que les Primates de l'ancien monde n'ont pas
de règles. On appelle œstrus (= chaleurs) les périodes d'acceptation du mâle
contemporaines de l'ovulation liée au pic d'œstrogènes. On parle ici de cycle
œstrien (et non de cycle menstruel car c’est l'œstrus, et non les règles, qui
marque le début du cycle). Ses manifestations sont variables selon les espèces
(comportements, caractères sexuels secondaires comme la couleur, l'odeur...).
Chez le mâle, le comportement de rut est dépendant de la sécrétion de
testostérone et des stimulus émis par la femelle.
L'accouplement a donc toujours lieu en période d'ovulation et entraîne presque
toujours une gestation.
B. Chez l'Homme la liaison est partielle
La sexualité (libido = désir sexuel) est sous dépendance hormonale. Cependant
l'Homme est la seule espèce (avec les Bonobos) où les rapports sexuels ne sont
pas liés à la période ovulatoire. Il y a dissociation entre comportement sexuel et
reproduction.
II. La fécondation marque le début de la grossesse
On appelle fécondation la fusion de deux cellules reproductrices (ovule et
spermatozoïde). Il en résulte la formation d'une cellule œuf, à l'origine d'un
nouvel individu.
A. La fécondation n'est possible que pendant une brève période
Un fois libérés, les gamètes ont une durée de vie courte (ovocyte : 1 jour,
spermatozoïde : environ 3 jours ) et la fécondation n'est possible que lorsque la
glaire cervicale est perméable aux spermatozoïdes, en milieu de cycle. Un rapport
n'est donc fécondant que s'il a lieu dans les 3 jours qui précèdent et la journée qui
suit l'ovulation.
ATTENTION. Cela ne permet pas d'établir une méthode de contraception car la date
d'ovulation, théoriquement le 14ème jour, peut grandement fluctuer et la survie de certains
spermatozoïdes peut atteindre 7 jours. Cette méthode peut, au mieux, permettre de
rechercher une fécondation.
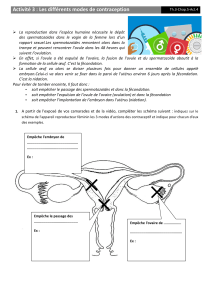
B. Fécondation et nidation se font en des lieux différents
► FIGURE 2a. De l'ovulation au début de la grossesse dans Nathan p. 291.
► FIGURE 2b. De l'ovulation au début de la grossesse RR

RR - 17/04/17 - 582693263 - 3/10
► SCHEMA CLASSEUR A. De l'ovulation au début de la grossesse d’après
figure 2b.
L'ovocyte est une grosse cellule immobile incapable de se déplacer. Dans les
24 heures qui suivent l'ovulation il est resté dans le tiers supérieur de la trompe.
Les spermatozoïdes sont nombreux (200 à 300 millions par éjaculat), petits et
très mobiles grâce à leur flagelle. Depuis le vagin ils remontent jusqu'au tiers
supérieur des trompes où a lieu la fécondation.
► VOIR. Spermatozoïdes dans chapitre 6.1 fig. 3 d’après Bordas p. 292, 293.
Au cours de leur progression les spermatozoïdes subissent des modifications :
- la glaire cervicale n'en laisse passer que 1 à 2 % (sélection) et les débarrasse du liquide
séminal (lavage) ;
- beaucoup de ceux qui passent sont tués dans l'utérus ;
- les quelques milliers qui survivent acquièrent un pouvoir fécondant grâce aux
sécrétions de la paroi des trompes (capacitation).
Il y a monospermie, un seul spermatozoïde pénètre dans l'ovule.
Dès la fécondation, l'œuf entame une série de divisions cellulaires
(segmentation) tout en étant entraîné dans la trompe. Il met environ une semaine
pour arriver dans l'utérus qui vient juste d'achever le développement de
l'endomètre. La nidation (= fixation de l'embryon sur la muqueuse utérine) a lieu
vers le 21ème jour du cycle.
Quatre jours après la fécondation l'embryon en cours de segmentation a l'aspect d'une
mûre (morula) et arrive dans l'utérus. La segmentation se poursuit et aboutit à une
sphère creuse : le blastocyste. C'est ce dernier qui s'implante sur la paroi utérine.
Le placenta se forme à partir des cellules externes du blastocyste (trophoblaste). Il
assure les échanges nutritifs entre la mère et l'enfant sans qu'il y ait mélange des sangs.
La phase embryonnaire se poursuit jusqu'à la fin du 3ème mois. À ce stade, les
organes du futur individu sont en place. Débute alors la phase fœtale.
C. Le jeune embryon influence l'activité hormonale de la mère
► FIGURE 3. L'hormone de grossesse : l'hCG dans Nathan p. 290.
Dès la nidation, l'embryon produit une hormone : la Gonadotrophine
Chorionique Humaine ou hCG (Human Chorionic Gonadotrophin, très proche
de la LH (voir Nathan p. 200)). Celle-ci agit sur l'ovaire maternel en permettant
la persistance du corps jaune qui produit alors des œstrogènes et de la
progestérone en grande quantité. Ces hormones permettent le maintien de
l'endomètre (absence de règles) et rendent possible la poursuite de la grossesse.
Dès la 5ème semaine c'est le placenta qui produit la progestérone (voir chapitre
6.3).
Deux événements signalent donc le début de la grossesse :
- disparition des menstruations ;
- hCG, détectable dans le plasma et les urines (comme toutes les hormones hCG
est dégradée dans le foie et les produits de dégradation sont éliminés par voie
urinaire.)
► VOIR. Les tests de grossesse dans Nathan p. 299.
Les tests de grossesse contiennent des anti-corps anti hCG associés à un substrat
coloré. Ils détectent hCG dans les urines grâce à une antigène-anticorps (voir
chapitre 7.2) qui fait apparaître une coloration spécifique.

RR - 17/04/17 - 582693263 - 4/10
III. L'Homme maîtrise la procréation
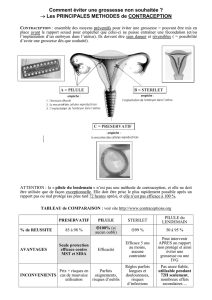
A. Diverses méthodes permettent de réguler les naissances
On appelle contraception (contre la conception) l'ensemble des méthodes
réversibles et volontaires permettant d'empêcher une grossesse avant la nidation
(régulation des naissances).
► TP 1. Mode d’action des pilules contraceptives
1. La contraception hormonale féminine empêche notamment la fécondation
Les pilules contraceptives contiennent des substances proches des hormones
ovariennes :
- un œstrogène (éthynyloestradiol proche de l'oestradiol) ;
- un progestatif (norgestrel, lévonorgestrel, gestodène...).
La progestérone naturelle ne peut pas être utilisée car elle est trop rapidement dégradée
par le foie.
a. Les pilules oestro-progestatives (= combinées) contiennent un mélange
d'oestrogène et de progestatif
Ce sont les plus utilisées.
Elles sont soit normodosées (env. 50 µg d'oestrogène + progestatif) soit, plus
généralement, minidosées (env. 15 à 30 µg d'oestrogène + progestatif).
Parmi les minidosées on distingue trois catégories qui permettent d'ajuster les doses
d'hormones :
- les pilules monophasiques où chaque comprimé est dosé de la même manière (une
seule couleur de comprimé) ;
- les pilules biphasiques avec deux dosages successifs (deux couleurs de comprimés) ;
- les pilules triphasiques avec trois dosages successifs (trois couleurs de comprimés).
Elles se prennent quotidiennement, à heure fixe, pendant les 21 premiers jours du
cycle. L'interruption du traitement pendant 7 jours entraîne une chute du taux
plasmatique d’hormones qui permet les règles tout en conservant l'effet
contraceptif.
Dans le but d'éviter les oublis, certaines plaquettes de pilules combinées contiennent
28 comprimés. Dans ce cas les derniers (souvent de couleur blanche) ne contiennent pas
d'hormone.
En cas de prise de pilule le cycle est obligatoirement de 28 jours car il est imposé
par les hormones absorbées.
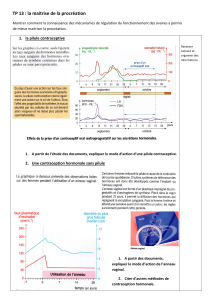
► FIGURE 4. Les effets physiologiques de la prise de pilule combinée dans
Nathan p. 292, voir aussi Bordas p. 339. Le graphiques ne représentent que les
hormones produites par les ovaires et non celles provenant de la pilule.
Elles imposent une concentration plasmatique moyenne et constante d'œstrogènes
et agissent à trois niveaux :
- sur l'axe gonadotrope elles exercent en permanence un rétrocontrôle négatif
qui limite la production de gonadostimulines. Il n'y a alors ni cycle ovarien ni
ovulation ;
- sur l'endomètre utérin qui s'atrophie et devient impropre à la nidation ;
- sur la glaire cervicale qui demeure imperméable aux spermatozoïdes.

RR - 17/04/17 - 582693263 - 5/10
b. Les pilules progestatives (= micropilules = p. microprogestatives) contiennent
seulement un progestatif
Elles se prennent de manière continue (plaquettes de 28 pilules toutes dosées de
la même manière).
Elles ne bloquent ni l'ovulation ni les règles car elles n'exercent pas de
rétrocontrôle négatif sur l'axe gonadotrope (pas d'inhibition particulière de la
production de FSH et LH). Le progestatif, présent dés le début du cycle, agit à
deux niveaux sur l'utérus :
- l'endomètre utérin reste impropre à la nidation ;
- la glaire cervicale demeure imperméable aux spermatozoïdes.
En fin de cycle, c'est la chute naturelle du taux plasmatique d'œstrogènes qui
provoque les règles.
Les micropilules ont l'avantage de ne présenter que peu de contre-indications (pas
d'œstrogène) mais elles sont moins efficaces que les pilules combinées.
► POUR EN SAVOIR PLUS Diverses pilules
On peut trouver d'autres contraceptifs hormonaux qui sont actifs sur de longues
périodes :
- l'implant sous cutané se place sur la face interne du bras, il est de la taille d'une
allumette et ne se renouvelle que tous les trois ans. Il libère lentement un progestatif
seul qui bloque l'ovulation et modifie la glaire cervicale ;
- l'anneau contraceptif est facilement mis en place dans le vagin. Il libère pendant 21
jours un œstrogène et un progestatif. Après une interruption d’une semaine, un nouvel
anneau est remis en place.
- le patch contraceptif se colle sur la peau à n'importe quel endroit du corps et diffuse un
œstroprogestatif pendant une semaine (on colle donc un patch par semaine pendant trois
semaines puis arrêt d’une semaine).
► FIGURE 5. Que faire en cas d'oubli de pilule dans Nathan p. 293.
Remarque 1. En cas d'oubli d'un comprimé (pilule combinée moins de 12 h,
micropilule moins de 3 h de retard), le prendre dès qu'on s'en aperçoit, puis
terminer normalement la plaquette. L'effet contraceptif est alors très altéré
(protéger les rapports avec un préservatif). Une contraception d'urgence peut être
nécessaire si un rapport a eu lieu dans les 3 jours qui précèdent l'oubli.
Remarque 2. Chaque type de pilule a des utilisations précises et présente des
contre-indications (notamment circulatoires) qui sont aggravées par l'usage du
tabac. Il est donc indispensable que la pilule soit prise sous contrôle médical
(pour les mineures l'autorisation parentale n'est pas nécessaire pour la
délivrance de contraceptifs hormonaux).
Remarque 3. Sont encore à l'état de recherche :
- la contraception hormonale masculine ;
► VOIR. La contraception masculine hormonale dans Nathan p. 302.
- le vaccin contraceptif qui provoque la formation d'anticorps anti-hCG ;
- la contraception mixte qui ralentit le mobilité des spermatozoïdes.
2. La pilule du lendemain est un traitement d'urgence
MATERIEL. Kit contraception, Tetragynon
Elle contient de fortes doses d'œstrogène et/ou de progestérone et ne doit donc en
aucun cas être utilisée de façon régulière.
Elle est utilisable à tout moment du cycle et nécessite deux prises :
- la première dès que possible après le rapport non protégé et au plus tard 72
heures après (moins de 24 heures de préférence) ;
- la deuxième impérativement 12 heures après la première..
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%